Bệnh phổi tắc nghẽn mạn tính (COPD) trên điện tâm đồ
1. Điện tâm đồ
- Trục sóng P lệch sang phải với sóng P nổi bật ở các đạo trình dưới và sóng P dẹt hoặc đảo ngược ở DI và aVL.
- Trục QRS lệch sang phải tới 90 độ (trục tung) hay ngoài (trục lệch phải).
- Phóng đại khử cực nhĩ gây đoạn PR và ST "Võng" dưới đường cơ sở TP.
- Điện áp phức bộ QRS thấp, đặc biệt ở các đạo trình trước tim trái (V4 - V6).
Xoay theo chiều kim đồng hồ của tim chậm với điểm chuyển tiếp R / S ở các đạo trình liên tục trước tim + / - ở sóng S hiện diện ở V6. Có thể vắng mặt hoàn toàn sóng R ở V1 - V3 ("hình SV1 - SV2 - SV3").
- Những thay đổi bổ sung sau đây được xem xét:
+ Phì đại tâm nhĩ phải (P pulmonale).
+ Phì đại thất phải.
- Thay đổi điện tâm đồ khác có thể được nhìn thấy bao gồm:
+ Block nhánh phải, thường là do phì đại thất phải (RVH)
+ Nhịp nhanh nhĩ đa ổ, nhịp nhanh nhĩ thường xuyên bất thường với ít nhất 3 hình thái riêng biệt sóng P (kết hợp với tăng tỷ lệ tử vong ở bệnh nhân COPD).
2. Cơ chế
- Thay đổi điện tâm đồ xảy ra ở COPD là do:
+ Sự hiện diện của khí phế thũng tiến triển tăng dần trong ngực.
+ Những ảnh hưởng lâu dài của sự co mạch phổi do thiếu oxy, làm tăng áp động mạch phổi và phì đại tâm nhĩ phải và tâm thất phải tiếp theo (tức là tim phổi).
- Ảnh hưởng của khí phế thũng trên tim:
+ Sự nở căng của phổi gây nén chèn ép tim và hạ thấp cơ hoành, với hậu quả kéo dài và định hướng tim theo chiều dọc.
+ Do cấu trúc cố định của tim với các mạch máu lớn, tim xoay chiều kim đồng hồ trong mặt phẳng ngang, với chuyển động tâm thất phải ra trước và di chuyển tâm thất trái phía sau.
+ Sự hiện diện của áp lực không khí tăng lên tim và điện cực ghi có tác dụng làm giảm dẫn truyền, dẫn đến giảm biên độ của phức bộ QRS.
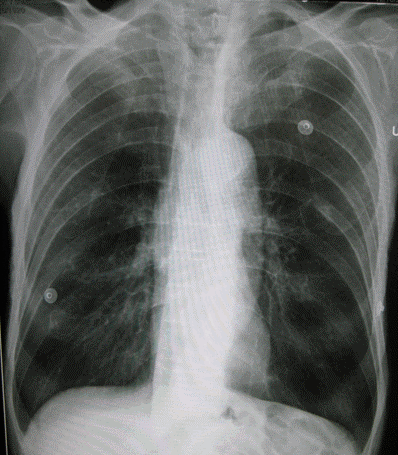
Phổi căng giãn và định hướng tim theo chiều dọc
- Ảnh hưởng đến mạch máu phổi:
+ Thiếu oxy máu mạn tính gây co mạch phản xạ ở các tiểu động mạch phổi "Co mạch phổi thiếu oxy", hậu quả gây tăng áp lực động mạch phổi.
+ Phá hủy các mô phổi với sự mất mát của các mao mạch phổi tăng làm tăng sức đề kháng của giường mạch máu phổi bằng cách giảm diện tích bề mặt hiệu quả của nó.
+ Theo thời gian, động mạch phổi tăng áp lực mạn tính dẫn đến phì đại thất phải và tâm nhĩ phải để bù.
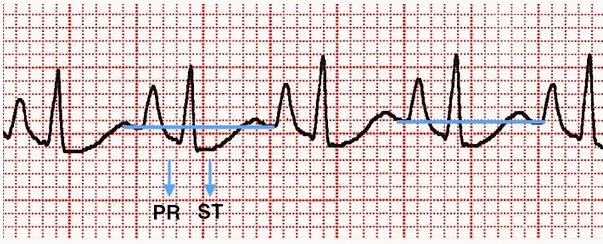
PR và ST chênh xuống dưới đường cơ sở TP
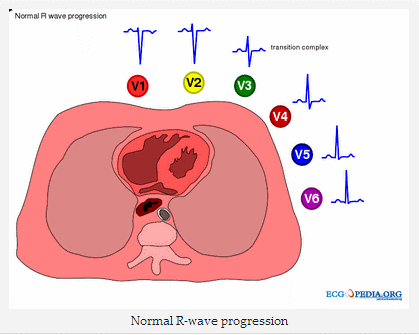
Vị trí bình thường của tim, vùng chuyển tiếp ở V3
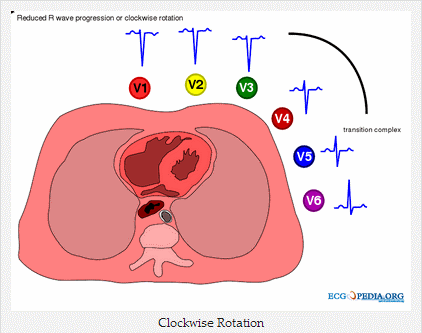
Xoay chiều kim đồng hồ, vùng chuyển tiếp ở V5
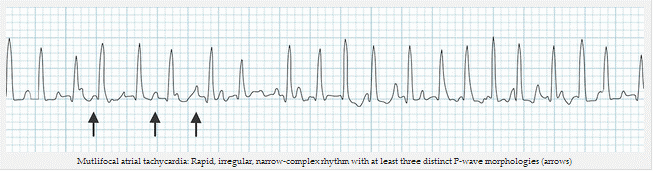
Nhịp tim nhanh nhĩ đa ổ
Nhịp tim nhanh nhĩ đa ổ: nhanh, không đều, nhịp điệu với phức bộ QRS hẹp với ít nhất ba hình thái sóng P khác nhau (mũi tên)
Ví dụ 1
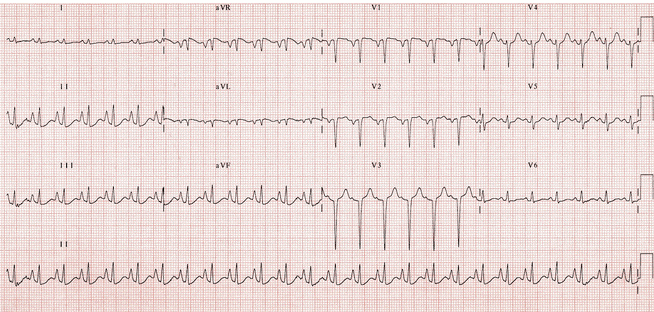
Điện tâm đồ này thể hiện rất nhiều các tính năng của bệnh phổi mãn tính:
+ Trục QRS sang phải (90 độ).
+ Sóng P đỉnh của các chuyển đạo dưới > 2,5 mm (P pulmonale) với trục sóng P sang phải (đảo ngược trong aVL).
+ Xoay chiều kim đồng hồ của tim với điểm chuyển tiếp R / S chậm (chuyển đạo chuyển tiếp = V5).
+ Sóng R vắng mặt ở các đạo trình trước tim bên phải (SV1 - SV2 - SV3).
+ Điện áp thấp của các đạo trình bên trái (I, aVL, V5-V6).
+ Nhịp nhanh xoang có thể là do khó thở, thiếu oxy hoặc do thuốc giãn phế quản (ví dụ như salbutamol, theophylline).
Ví dụ 2
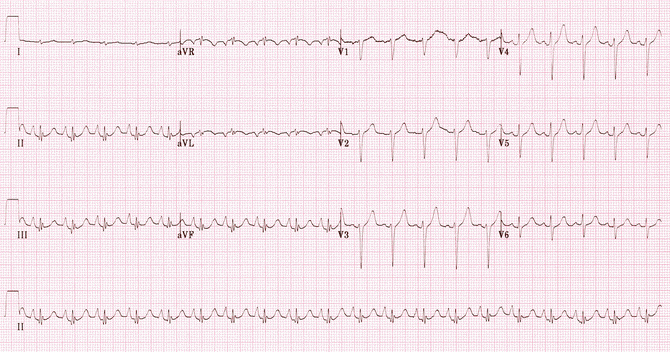
Một ví dụ điển hình của hình bệnh phổi:
+ Trục sang phải (+ 90 độ).
+ Sóng P đỉnh.
+ Điện áp QRS thấp (rõ ràng nhất trong các đạo trình chi).
+ Tim xoay theo chiều kim đồng hồ (đạo trình chuyển tiếp = V6).
+ Sóng R hầu như vắng mặt ở các đạo trình trước tim bên phải (SV1-SV2-SV3).
Ví dụ 3
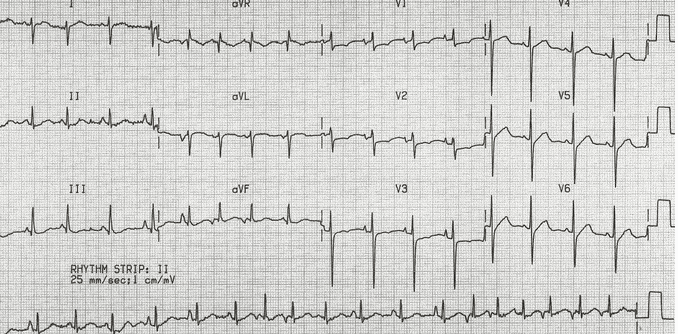
Điện tâm đồ này cho thấy nhịp tim nhanh nhĩ đa ổ với các tính năng bổ sung của COPD:
+ Nhanh, nhịp điệu bất thường với nhiều hình thái sóng P.
+ Lệch trục sang bên phải, sóng R chiếm ưu thế ở V1 và sóng S sâu trong V6 chỉ ra phì đại thất phải do tâm phế.
























