Biến chứng nghẽn tắc mạch ở bệnh nhân hội chứng thận hư
(Thromboembolic complications in patients with nephrotic syndrome)
PGS.TS. Hà Hoàng Kiệm, BV103, HVQY.
1. Khái quát
Hội chứng thận hư (Nephrotic syndrome) là một hội chứng lâm sàng và sinh hóa bao gồm protein niệu nhiều (>= 3,5g/24h), protein máu giảm (<60g/l), albumin máu giảm (<30g/l), lipid máu tăng và phù.
Hội chứng thận hư gặp trong các bệnh lý của cầu thận. Hội chứng thận hư gây ra nhiều biến chứng, các biến chứng này lại làm cho hội chứng thận hư nặng thêm. Một trong những biến chứng nặng và nguy hiểm là nghẽn tắc mạch máu (động mạch hoặc tĩnh mạch). Biến chứng nghẽn tắc mạch gặp với tỉ lệ khá cao, cao hơn 8 lần so với quần thể dân cư nói chung và có thể gặp nghẽn tắc mạch ở nhiều vị trí khác nhau. Nghẽn tắc tĩnh mạch gặp nhiều hơn nghẽn tắc động mạch. Triệu chứng của nghẽn tắc mạch thường nghèo nàn và lẫn vào triệu chứng của hội chứng thận hư làm cho khó chẩn đoán và thường không được phát hiện, nhiều trường hợp phát hiện muộn dẫn đến hậu quả nặng nề như phải cắt cụt chi hoặc tử vong.
Năm 1948 Addis là người đầu tiên báo cáo về biến chứng nghẽn tắc mạch ở bệnh nhân hội chứng thận hư, từ đó đã có nhiều nghiên cứu phát hiện biến chứng này, nhưng các nghiên cứu cho các tỉ lệ rất khác nhau: theo Llach F. (1994) là 10 – 42% số bệnh nhân hội chứng thận hư. Mahmoodi B.K. (2008) nghiên cứu hồi cứu 298 bệnh nhân hội chứng thận hư trong 10 năm thấy tỉ lệ mắc hàng năm của nghẽn tắc tĩnh mạch là 1,02%, nghẽn tắc động mạch là 1,48%, theo dõi trong 6 tháng thấy tỉ lệ này tăng lên 9,85% và 5,52%. Jurgen F. và cs (2010) gặp tỉ lệ nghẽn tắc mạch ở bệnh nhân hội chứng thận hư người lớn là 10%.
Ở Việt Nam Nguyễn Thị Bích Ngọc và Hà Hoàng Kiệm (2011) nghiên cứu 200 bệnh nhân hội chứng thận hư người lớn phát hiện được 42 bệnh nhân bị nghẽn tắc mạch chiếm 21%, trong đó nghẽn tắc tĩnh mạch 80,95%, động mạch 19,05%. Tắc tĩnh mạch chi dưới gặp tỉ lệ cao nhất (59,52%), tĩnh mạch cảnh, tĩnh mạch thận, tĩnh mạch phối, tĩnh mạch cửa gặp cùng tỉ lệ là 4,76%, xoang tĩnh mạch dọc trên 2,38%. Động mạch chi dưới gặp 7,14%, động mạch não 4,76%, động mạch cảnh, động mạch phổi, động mạch trung tâm võng mạc gặp cùng tỉ lệ là 2,38%.
Những bệnh nhân có protein niệu nhiều mức độ nặng, có nguy cơ bị biến chứng nghẽn tắc mạch cao gấp 3,4 lần. Các nghiên cứu cũng cho thấy rằng nguy cơ nghẽn tắc mạch ở bệnh nhân hội chứng thận hư kháng corticosteroid cao hơn bệnh nhân hội chứng thận hư nhạy cảm với corticosteroid.
Nghẽn tắc mạch có thể xuất hiện ở bệnh nhân hội chứng thận hư do mất các protein liên quan đến chức năng đông máu toàn thân, tăng tổng hợp các yếu tố đông máu hoặc kích hoạt cục bộ hệ thống đông máu. Các yếu tố ảnh hưởng đến nghẽn tắc mạch ở bệnh nhân hội chứng thận hư như sau:
- Bất thường trong kích hoạt và ngưng tập tiểu cầu.
- Kích hoạt hệ thống đông máu: tăng tổng hợp các yếu tố V, VII, VIII, X, von Willebrand, fibrinogen và α 2 –macroglobulin.
- Giảm các yếu tố chống đông máu nội sinh: antithrombin III, protein C, protein S, và chất ức chế con đường đông máu nội sinh.
- Giảm hoạt động của hệ thống tiêu sợi huyết: plasminogen, tiền chất của plasmin, và sự mất cân bằng của hai chất điều hòa chính của sự hình thành plasmin, chất ức chế plasminogen-1 và chất kích hoạt plasminogen mô.
- Giảm thể tích máu lưu hành do phù và thuốc lợi tiểu.
Tiểu máu có hoặc không có suy thận cấp hoặc có dãn tĩnh mạch bìu trái, có thể gợi ý nghẽn tắc mạch tĩnh mạch thận, cần siêu âm Doppler hoặc chụp mạch cộng hưởng từ. Đặc biệt, khi bệnh nhân hội chứng thận hư có dấu hiệu khó thở hoặc khó thở thực sự, cần tìm nghẽn tắc mạch phổi và thực hiện chụp cắt lớp phổi thông khí-tưới máu hoặc chụp động mạch phổi ngay lập tức.
2. Triệu chứng lâm sàng và cận lâm sàng
2.1. Lâm sàng
Các triệu chứng lâm sàng của biến chứng nghẽn tắc mạch ở bệnh nhân hội chứng thận hư tùy thuộc vào vị trí nghẽn tắc, nhưng nói chung triệu chứng lâm sàng nghèo nàn. Điều này được lý giải bởi hai lý do: thứ nhất cục máu đông hình thành ở thành mạch nhưng chưa gây bít tắc hoàn toàn lòng mạch, những trường hợp cục máu đông gây bít tắc hoàn toàn lòng mạch thì gây triệu chứng rõ hơn. Thứ hai là các triệu chứng của nghẽn tắc mạch thường bị triệu chứng của hội chứng thận hư che lấp.
- Nghẽn tắc tĩnh mạch thận:
Các triệu chứng lâm sàng có tính chất gợi ý là: đau hông lưng, buồn nôn, đái máu, thận to lên và giảm chức năng thận, giãn tĩnh mạch bìu trái. Nhưng phần lớn nghẽn tắc tĩnh mạch thận ở bệnh nhân hội chứng thận hư là không có biểu hiện lâm sàng gì đặc biệt.
- Nghẽn tắc các tĩnh mạch khác:
Nghẽn tắc mạch phổi cũng thường ít có biểu hiện lâm sàng, biểu hiện lâm sàng chỉ thấy ở dưới 1/3 số bệnh nhân có biểu hiện khó thở hoặc khó thở rõ. Huyết khối tĩnh mạch sâu cũng thường gặp và cũng chỉ có một số ít bệnh nhân có biểu hiện lâm sàng như phù không đối xứng hai chân. Huyết khối tĩnh mạch cũng có thể gặp ở các hệ mạch khác nữa.
- Nghẽn tắc động mạch:
Nghẽn tắc động mạch ít gặp hơn tĩnh mạch, nhưng nó là một biến chứng nặng nề như nghẽn tắc động mạch chi dưới biểu hiện đau chân, tím lạnh chân, mạch mu chân khó bắt hoặc không bắt được. Một số bệnh nhân hoại tử chi, phải cắt cụt chi. Nghẽn tắc động mạch vành gây cơn đau tắt ngực, nhồi máu cơ tim cấp. Nghẽn tắc động mạch não gây đột quỵ não.
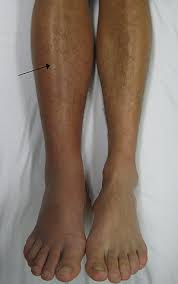
.jpg)
Hình 1. Hình trái: Nghẽn tắc tĩnh mạch sâu chân phải: phù chân phải. Hình trái: Nghẽn tắc động mạch chân phải: da gan chân và ngón châm tím.
2.2. Cận lâm sàng
- Xét nghiệm máu chỉ có giá trị gợi ý:
+ Giảm albumin máu <20g/l: nhiều nghiên cứu cho thấy các bệnh nhân hội chứng thạn hư có albumin máu <20g/l có tỉ lệ nghẽn tắc mạch cao.
+ Nồng độ fibrinogen máu tăng. Tăng một số yếu tố đông máu như yếu tố V, VII, VIII, X, von Willebrand.
+ Nồng độ antithrombin III (ATIII) giảm dưới 75%.
+ Cô đặc máu: hematocrit tăng (>0,45L/L).
+ Nồng độ DDimer trong máu tăng (>500mcg/l)
- Chẩn đoán hình ảnh: có giá trị chẩn đoán quyết định.
+ Siêu âm Doppler động mạch và tĩnh mạch.
+ Chụp MRI có dựng hình mạch máu.
+ Chụp động mạch hoặc tĩnh mạch có bơm thuốc cản quang.
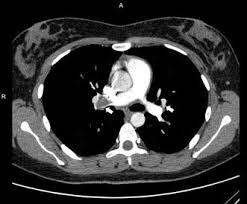
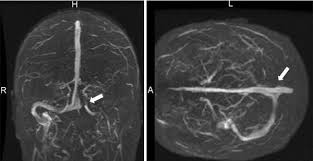
Hình 2. Chụp MRI ở bệnh nhân hội chứng thận hư có biến chứng nghẽn tắc mạch: hình trái nghẽn tắc động mạch phổi phải (mũi tên), hình giữa và phải của cùng một bệnh nhân nghẽn tắc tĩnh mạch não (mũi tên).
3. Bệnh sinh
Bệnh sinh của biến chứng nghẽn tắc mạch ở bệnh nhân hội chứng thận hư được nhiều nghiên cứu chỉ ra do sự phối hợp của nhiều yếu tố như sau:
- Rối loạn đông máu theo hướng tăng đông:
+ Tăng một số yếu tố đông máu do gan sản xuất: Bệnh nhân hội chứng thận hư do mất nhiều protein qua nước tiểu làm protein máu và albumin máu giảm thấp đã kích hoạt gan tăng sản xuất các yếu tố có bản chất protein trong đó có các yếu tố đông máu. Các nghiên cứu đã cho thấy ở bệnh nhân hội chứng thận hư có tăng các yếu tố V, VII, VIII, X, von Willebrand, fibrinogen và α 2 –macroglobulin. Yếu tố VIII có thể tăng lên trên 200%. Nồng độ fibrinogen trong máu tăng rất cao có thể tới 1000mg/dl và có thể làm thay đổi độ nhớt của máu.
+ Giảm các yếu tố tiêu fibrin và các tác nhân ức chế đông máu do mất qua nước tiểu: nồng độ plasminogen trong huyết tương giảm, nồng độ ATIII, protein C, protein S trong huyết tương giảm, giảm hoạt tính của , protein C, protein S.
+ Tăng số lượng tiểu cầu và tăng ngưng tập tiểu cầu.
Rối loạn đông máu theo hướng tăng đông ở bệnh nhân hội chứng thận hư là nguy cơ cao gây ra nghẽn tắc mạch.
Nghiên cứu của Phan Ngọc Đĩnh và Hà Hoàng Kiệm (2000) ở 35 bệnh nhân hội chứng thận hư nguyên phát người lớn cũng phù hợp với nghiên cứu của các tác giả nước ngoài: Nồng độ fibrinogen máu, số lượng tiểu cầu và độ ngưng tập tiểu cầu tăng cao hơn so với nhóm chứng bệnh. Tăng nồng độ fibrinogen máu có tương quan thuận với nồng độ cholesterol máu và lượng protein niệu 24h. Độ ngưng tập tiểu cầu có tương quan nghịch với nồng độ albumin máu.
Nghiên cứu của Nguyễn Thị Bích Ngọc và Hà Hoàng Kiệm (2011) ở 200 bệnh nhân hội chứng thận hư người lớn, trong đó có 42 bệnh nhân có biến chứng nghẽn tắc mạch tại thời điểm nghiên cứu cũng cho kết quả tương tự như các tác giả nước ngoài: Nhóm nghẽn tắc mạch có tăng nồng độ fibrinogen, yếu tố V, yếu tố VIII, số lượng tiểu cầu, khác biệt so với nhóm chứng bệnh. Tăng nồng độ các yếu tố trên có tương quan nghịch với giảm albumin máu và tương quan thuận với lượng protein niệu 24h. Nồng độ ATIII, protein C, protein S ở nhóm nghẽn tắc mạch giảm thấp hơn nhóm chứng bệnh và có tương quan thuận với giảm albumin máu, tương quan nghịch với lượng protein niệu 24h. Nghiên cứu cũng tìm ra được các điểm cắt (cut off) chỉ ra nguy cơ cao gây biến chứng nghẽn tắc mạch ở bệnh nhân hội chứng thận hư, đó là: Albumin máu =< 20g/l, cô đặc máu (hematocrit > 0,47 L/L), nồng độ yếu tố V > 120%, nồng độ yếu tố VIII >180%, nồng độ ATIII < 70%, DDimer máu cao >500mcg/l, tổn thương mô bệnh học thận là viêm cầu thận màng, những bệnh nhân có rối loạn từ 5 thông số đông máu trở lên theo hướng tăng đông.
- Thể tích tuần hoàn giảm ở bệnh nhân hội chứng thận hư do protein máu thấp làm áp lực keo máu thấp gây thoát dịch vào khoang kẽ (phù) và do dùng thuốc lợi tiểu, do đó tốc độ dòng máu chậm lại cũng góp phần làm tăng nguy cơ nghẽn tắc mạch
- Nghẽn tắc tĩnh mạch thận: Các nghiên cứu cho tỉ lệ nghẽn tắc tĩnh mạch thận ở bệnh nhân hội chứng thận hư rất khác nhau nhưng đều thống nhất hội chứng thận hư thể viêm cầu thận màng có tỉ lệ biến chứng nghẽn tắc tĩnh mạch thận cao hơn so với các thể khác. Điều này được giải thích rằng bệnh nhân viêm cầu thận màng có rối loạn đông máu nhiều hơn các thể bệnh khác, ngoài ra các phức hợp miễn dịch trong máu bệnh nhân hội chứng thận hư có thể làm khởi động quá trình đông máu. Tỉ lệ nghẽn tắc tĩnh mạch thận cao có thể có vai trò của tình trạng cô đặc máu sau khi máu qua cầu thận, do sau khi qua cầu thận, lượng nước trong động mạch đi của cầu thận giảm 20% (phân số lọc của cầu thận là 20%), đồng thời dòng máu tĩnh mạch thận chảy chậm lại do giảm thể tích, do đó khi có rối loạn đông máu theo hướng tăng đông dễ hình thành cục nghẽn ở tĩnh mạch thận.
.jpg)
Hình 3.Sơ đồ bệnh sinh của biến chứng nghẽn tắc mạch ở bệnh nhân hội chứng thận hư.
Mời đọc thêm:
1. Hà Hoàng Kiệm. Hội chứng thận hư. http://hahoangkiem.com/benh-than/hoi-chung-than-hu-96.html.
2. Hà Hoàng Kiệm. Tìm hiểu về hội chứng thận hư. http://hahoangkiem.com/benh-than/tim-hieu-ve-hoi-chung-than-hu-1492.html.
3. Hà Hoàng Kiệm. Cơn khủng hoảng thận hư. http://hahoangkiem.com/benh-than/con-khung-hoang-than-hu-nephrotic-crisis-3658.html.
4. Hà Hoàng Kiệm. Corticoid con dao hai lưỡi lưỡi nào cũng sắc. http://hahoangkiem.com/thuoc/corticoid-mot-con-dao-hai-luoi-luoi-nao-cung-sac-152.html
6. Hà Hoàng Kiệm. Các biến chứng của hội chứng thận hư. http://hahoangkiem.com/benh-than/cac-bien-chung-cua-hoi-chung-than-hu-3659.html
7. Se Jin Park, Jae Il Shin. Complications of nephrotic syndrome. Korean J Pediatr. 2012 April; 55(4): 151. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC321270.
8. Cho MH, Hwang HH, Choe BH, Kwon SH, Ko CW, Kim JY, et al. The reversal of intussusception associated with nephrotic syndrome by infusion of albumin. Pediatr Nephrol. 2009;24:421–422. [PubMed]
























