Hạ kali máu
PGS.TS. Hà Hoàng Kiệm, BV 103
1. Khái niệm
Hạ kali máu là tình trạng cơ thể không giữ được lượng kali đủ để duy trì hoạt động bình thường, và có thể dẫn đến tử vong.
2. Dấu hiệu và triệu chứng
- Hạ kali có thể không có triệu chứng, nhưng hạ kali nặng có thể gây:
+ Yếu cơ và đau cơ, vọp bẻ (chuột rút), liệt, dị cảm, táo bón, buồn nôn, nôn
+ Tăng nguy cơ hạ natri máu, dẫn đến lẫn lộn và co giật
+ Rối loạn nhịp tim (từ nhẹ đến nặng)
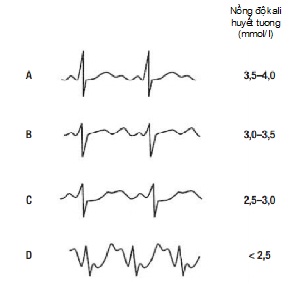
- Biểu hiện trên điện tâm đồ:
+ Sóng T dẹt (có khía).
+ Xuất hiện sóng U đi theo sau sóng T. Hạ kali máu nặng sóng U khổng lồ có thể nhầm lẫn với sóng T, từ đó có thể biểu hiện như QT dài vì thực ra là QU. Sóng U có nền rộng, phân biệt với sóng T trong tăng kali máu có nền hẹp, đỉnh cao và nhọn, QT bình thường hoặc ngắn.
+ ST chênh xuống.
+ Rối loạn nhịp thất (như ngoại tâm thu thất, torsade de pointes, rung thất).
+ Rối loạn nhịp nhĩ (như ngoại tâm thu nhĩ, rung nhĩ).
Hạ kali máu có thể tạo nguy cơ nhiễm độc digitalis ở bệnh nhân đang dùng digoxin.
3. Nguyên nhân
Có nhiều nguyên nhân dẫn đến hạ kali máu.
- Có lẽ rõ ràng nhất là hạ kali máu do ăn vào không đủ kali (chế độ ăn ít kali). Tuy nhiên thường gặp nhất là hạ kali do mất quá nhiều, thường đi kèm với mất nước nặng làm mất kali ra khỏi cơ thể. Trong trường hợp điển hình, đây là hậu quả của nôn và tiêu chảy, nhưng cũng có thể xảy ra ở vận động viên bị đổ mồ hôi quá mức. Mất còn có thể do thụt tháo hoặc quai hồi tràng.
- Một số thuốc cũng có thể thúc đẩy thải trừ kali ra khỏi cơ thể, bao gồm thuốc lợi tiểu thiazide, như hydrochlorothiazide; thuốc lợi tiểu quai, như furosemide; cũng như các loại thuốc nhuận tràng. Cùng với tiêu chảy, điều trị lợi tiểu và lạm dụng thuốc nhuận tràng là các nguyên nhân thường gặp nhất gây hạ kali máu ở người lớn tuổi. Các thuốc khác có liên hệ với hạ kali máu như thuốc chống nấm amphotericin B, thuốc đồng vận beta-adrenergic, thuốc steroid, theophylline, aminoglycoside.
- Một trường hợp đặc biệt gây mất kali là khi nhiễm ketoacid đái tháo đường. Ngoài việc mất theo nước tiểu do đa niệu và giảm thể tích, kali còn bị mất cưỡng bức ở ống thận như là thành phần mang điện tích dương gắn với ketone, β-hydroxybutyrate, mang điện tích âm.
- Các khiếm khuyết di truyền hiếm gặp ở các chất vận chuyển muối, như hội chứng Bartter hay hội chứng Gitelman cũng có thể gây hạ kali máu, theo cách tương tự như thuốc lợi tiểu.
- Hạ magie máu cũng có thể gây hạ kali máu, vì magie cần cho xử lí kali. Nguyên nhân này có thể được phát hiện khi hạ kali tiếp diễn dù đã bổ sung kali. Các bất thường điện giải khác cũng có thể hiện diện.
- Các tình trạng bệnh lí dẫn đến aldosterone cao bất thường gây tăng huyết áp và mất kali qua nước tiểu, bao gồm hẹp động mạch thận, hội chứng Cushing, hay các u (thường không ác tính) của tuyến thượng thận. Tăng huyết áp và hạ kali máu cũng có thể gặp khi thiếu men 11β-hydroxylase (xúc tác phản ứng chuyển deoxycorticosterone thành corticosterone ở con đường mineralocorticoid và chuyển 11-deoxycortisol thành cortisol ở con đường glucocorticoid) dẫn đến ứ đọng deoxycorticosterone và 11-deoxycortisol. Sự thiếu hụt này có thể bẩm sinh hoặc do ăn vào acid glycyrrhizic có trong chiết xuất của cam thảo, đôi khi được tìm thấy trong các phụ gia thảo mộc và kẹo.
- Nhập vào lượng caffeine quá cao (nồng độ >40 mg/l trong máu).
4. Sinh lí bệnh
Kali cần thiết cho nhiều chức năng của cơ thể, bao gồm hoạt động thần kinh và cơ. Kali là cation nội bào chính, với nồng độ khoảng 145 mEq/l, trong khi nồng độ ở dịch ngoại bào, trong đó có máu, là 4 mEq/l. Hơn 98% lượng kali trong cơ thể nằm trong tế bào; việc đo lường kali từ mẫu máu tương đối không nhạy: dao động nhỏ trong máu tương ứng với thay đổi rất lớn trong tổng dự trữ kali của cơ thể.
Chênh lệch thẩm thấu giữa khoảng nội bào và ngoại bào của kali cần thiết cho chức năng thần kinh; cụ thể là kali cần cho tái phân cực màng tế bào đến trạng thái nghỉ sau khi trải qua một điện thế động. Giảm lượng kali ngoại bào dẫn đến tăng phân cực điện thế màng ở trạng thái nghỉ, từ đó kích thích cần phải lớn hơn bình thường để có thể gây khử cực màng nhằm khởi đầu một điện thế động.
Kali cũng thiết yếu cho chức năng bình thường của cơ, cả cơ chủ ý (ví dụ cánh tay, bàn tay...) và cơ không chủ ý (ví dụ tim, ruột...). Bất thường nghiêm trọng về nồng độ kali có thể huỷ hoại chức năng tim một cách trầm trọng, thậm chí dẫn đến ngưng tim và tử vong.
Nồng độ kali trong máu người bình thường là từ 3,5 đến 5,0 mEq/l.
5. Điều trị
Bước quan trọng trong điều trị hạ kali nặng là loại bỏ nguyên nhân, như điều trị tiêu chảy hoặc ngưng dùng thuốc gây hạ kali.
5.1. Hạ kali nhẹ (>3,0 mmol/l)
Có thể được điều trị bằng cách bổ sung kali clorua theo đường uống. Vì đây thường là một phần của chế độ dinh dưỡng kém, các thực phẩm chứa kali có thể được khuyến cáo, như cà chua, cam (trái cây) hay chuối. Bổ sung kali bằng chế độ ăn và thuốc được dùng ở bệnh nhân điều trị với thuốc lợi tiểu.
5.2. Hạ kali nặng (<3,0 mmol/l)
Có thể cần bổ sung kali đường tĩnh mạch. Thông thường 20-40 mmol KCl/l saline được dùng. Truyền tĩnh mạch kali ở tốc độ cao có thể dẫn đến nhịp nhanh thất và cần theo dõi chặt chẽ và liên tục. Đo nồng độ kali mỗi 1-3 giờ.
5.3. Trường hợp hạ kali khó hoặc kháng trị
Có thể cải thiện với amiloride, một thuốc lợi tiểu giữ kali, hoặc spironolactone. Cần kiểm tra các bất thường chuyển hoá cùng tồn tại (như hạ magie máu).
Ở bệnh nhân hạ kali máu và nhiễm ketoacid đái tháo đường, một phần kali huyết thanh nên được bù bằng với kali photphat.
Nếu kali được thay thế quá nhanh, nồng độ kali huyết thanh tăng cao có thể gây triệu chứng tăng kali máu; tuy nhiên tổng lượng kali cơ thể vẫn có thể dưới mức bình thường.
Nguồn: Bách khoa toàn thư mở Wikipedia
Phụ chương
1. Phác đồ điều trị cụ thể hạ Kali máu
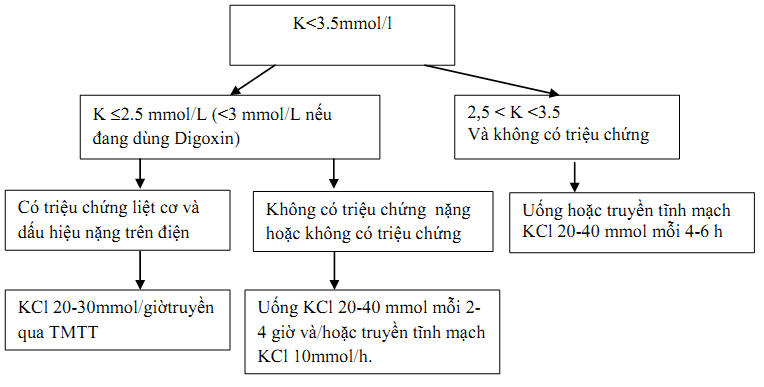
- Nhóm bệnh nhân có Kali máu > 2.5 mmol/l, không có rối loạn nhịp trên ECG, không có triệu chứng lâm sàng nguy hiểm, và uống được:
Bù Kali bằng đường uống: Bệnh nhân được cho uống Kalichlorua 1g/gói (1gói x 4 lần/ngày) hoặc Kaleoride 0.6g/viên (2 viên x 3 lần/ngày). Theo dõi Kali máu mỗi ngày cho đến khi Kali máu > 3.5 mmol/l.
- Nhóm bệnh nhân có Kali máu <= 2.5 mmol/l hoặc Kali máu > 2.5 mmol/l mà có triệu chứng lâm sàng nguy hiểm hay có rối loạn nhịp trên ECG hay bệnh nhân không thể uống được:
Bù kali bằng đường truyền tĩnh mạch: Nồng độ thông thường được pha như sau: hai ống Potassium chloride 10% 10ml pha vào 500 ml Natrichlorua 0.9%. Đường truyền tĩnh mạch: sử dụng đường truyền tĩnh mạch ngoại biên.Tốc độ truyền chia theo 3 mức độ:
+ Nếu bệnh nhân có những biểu hiện của hạ Kali máu đe dọa tính mạng, thì bù Kali cấp cứu: truyền với tốc độ 120 giọt/phút. Theo dõi sát ECG qua monitor, triệu chứng lâm sàng nguy hiểm và làm lại ion đồ sau 4 giờ.
+ Khi đã hết các triệu chứng nguy hiểm đe dọa tính mạng và Kali máu còn <= 2.5 mmol/l, thì việc bù Kali sẽ được trở lại với tốc độ trung bình 60 giọt/phút. Theo dõi sát ECG qua monitor và làm lại ion đồ sau 06 giờ.
+ Khi đã hết các triệu chứng nguy hiểm đe dọa tính mạng và kali máu > 2.5 mmol/l, thì kali sẽ được bù với tốc độ chậm 20 giọt/phút. Theo dõi sát ECG qua monitor và làm lại ionđồ sau 12 giờ.
( Tài liệu tham khảo: Phác đồ này được dựa theo quyển The Wasshington Manual 30, nhưng phục vụ cho sự an toàn khi bù kali ở các khoa lâm sàng. Tại HSCC thì bù mạnh mẽ hơn.)
Nguồn: YH.VN
2. Kali chloride
Nhóm Dược lý: Khoáng chất và Vitamin
Tên khác: Potassium chloride
Dạng bào chế: viên nang, thuốc tiêm, thuốc bột để chế dịch treo
Thành phần: Potassium chloride
thuocbietduoc.com.vn, thuốc gốc, thuốc, thuốc, thuốc gốc
Dược lực:
Là chất điện giải.
Dược động học:
Kali clorid hấp thu nhanh qua đường tiêu hoá, và hấp thu tốt hơn các muối kali khác không phải kali clorid, thuốc được thải trừ chủ yếu qua thận (khoảng 90%), và phân (khoảng 10%). Không giống natri, khă năng giữ kali của thận kém, ngay cả khi cơ thể thiếu nặng.
Tác dụng:
Kali là một cation chủ yếu (xấp xỉ 150 đến 160 mmol/lít) trong tế bào. Ở dịch ngoại bào, hàm lượng kali thấp (3,5 đến 5 mmol/lít). Một enzym liên kết với màng là Na+ - K+ - ATPase có tác dụng vận chuyển tích cực, bơm Na+ ra ngoài và K+ vào trong tế bào để duy trì sự chênh lệch nồng độ này. Chênh lệch nồng độ duy trì sự chênh lệch nồng độ này. Chênh lệch nồng độ K+ trong và ngoài tế bào cần thiết cho dẫn truyền xung động thần kinh ở các mô đặc biệt như tim, não và cơ xương, cũng như duy trì chức năng thận bình thường và cân bằng kiềm toan
Chỉ định:
Kali clorid thường được lựa chọn để điều trị giảm kali máu và ion clorid cũgn cần để điều chỉnh giảm clo máu và ion clorid cũng cần để điều chỉnh giảm clo máu thường xảy ra cùng với giảm kali máu. Kali clorid được chỉ định điều trị giảm kali máu nặng ở người bệnh dùng thuốc lợi tiểu thải kali để điều trị cao huyết áp vô căn chưa biến chứng. Kali clorid còn được dùng để phòng giảm kali máu ở những người đặc biệt có nguy cơ giảm kali máu (ví dụ: người bệnh dùng digitalis bị loạn nhịp tim nặng, vì giảm kali máu làm tăng độc tính cảu glycosid tim).
Kali clorid cũng có thể chỉ định cho người bị xơ gan có chức năng thận bình thường, một số trạng thái ỉa chảy, kể cả do sử dụng thuốc nhuận tràng dài ngày, nôn kéo dài, hội chứng Bartter, bệnh thận gây mất kali và ở những người bệnh (kể cả trẻ em) điều trị corticosteroid kéo dài.
Chống chỉ định:
Kali clorid chống chỉ định khi tăng kali máu, vì tăng thêm kali có thể gây ngừng tim.
Kali clorid chống chỉ định khi thực quản bị chèn ép, dạ dày chậm tiêu tắc ruột, hẹp môn vị, vì cản trở kali clorid qua dạ dày - ruột có thể gây kích ứng dạ dày ruột nặng hơn, do nồng độ kali cao tại chỗ.
Thận trọng lúc dùng:
Sử dụng thận trọng ở người bị suy thận hoặc suy thượng thận, bệnh tim, mất nước cấp, say nóng, phá huỷ mô rộng như bỏng nặng, hoặc người dùng thuốc lợi tiểu ít thải kali.
Ở người loét dạ dày tá tràng, phải chống chỉ định dùng dạng viên. Phải thận trọng khi ghi đơn thuốc có kali uống dạng rắn, đặc biệt khi dùng liều cao cho người mang thai hoặc người bệnh đồng thời dùng thuốc kháng acetylcholin, vì chỉ có khả năng làm giảm nhu động dạ dày - ruột.
Ở người bị suy giảm chức năng thận, cần cẩn thận khi kê đơn kali clorid , vì có thể có nguy cơ tăng kali máu. Theo dõi các chất điện giải trong huyết thanh đặc biệt cần thiết ở những người bị bệnh tim hoặc thận.
Ở một số người bệnh thiếu magnesi do dùng thuốc lợi tiểu sẽ ngăn cản hấp thu kali ở ruột, vì vậy cần phải điều chỉnh giảm magnesi huyết để điều trị giảm kali máu.
Nếu dùng kali clorid khi có tiêu chảy, mất dịch kết hợp với sử dụng kali clorid có thể gây độc tính trên thận, và có thể có nguy cơ tăng kali máu.
Kali clorid có thể làm trầm trọng thêm bệnh liệt chu kỳ có tính chất gia đình hoặc các bệnh loạn trương lực cơ bẩm sinh, vì vậy cần phải thận trọng.
Sử dụng thận trọng ở người mang thai, vì kali clorid có trong cấu tạo tự nhiên của mô và dịch. Nồng độ kali cao hay thấp đều có hại cho chức năng tim của mẹ và thai nhi, nên phải theo dõi sát kali huyết thanh.
Việc dùng kali được là an toàn trogn thời kỳ cho con bú. Sữa người bình thường có ít kali. Nếu nồng độ kali huyết thanh của mẹ được duy trì ở mức sinh lý, thì không có hại gì cho đứa bú mẹ, khi mẹ dùng kali clorid.
Tương tác thuốc:
Kali clorid có thể tương tác với amphotericin B, corticosteroid, glucocorticoid, corticotropin, ACTH, gen tamicin, penicillin (kể cả azlocilin, carbenicilin, mezlocilin, piperacilin, ticarcilin), polymyxin B. Nhu cầu kali có thể tăng ở những người dùng các thuốc trên, do tăng bài tiết kali qua thận, cần theo dõi chặt chẽ kali huyết thanh.
Các thuốc ức chế enzym chuyển, thuốc chống viêm không steroid (NSAID), các tác nhân chẹn beta giao cảm, máu từ ngân hàng máu (có thể chứa kali tới 30 mmol trong một lít huyết tương hoặc tới 65 mmol trong một lít máu khi bảo quản quá 10 ngày), cyclosporin, thuốc lợi tiểu ít thải kali, heparin, sữa ít có muối, chất thay thế muối, sử dụng đồng thời với kali clorid có thể tăng nồng độ kali huyết thanh, làm tăng kali máu nặng gây ngừng tim, đặc biệt trong suy thận , và khi sử dụng các chất chống viêm không steroid cùng với kali clorid có thể tăng nguy cơ tác dụng phụ đối với dạ dày - ruột.
Kali clorid cần sử dụng thận trọng ở người dùng muối calci đường tiêm, vì có nguy cơ gây loạn nhịp tim.
Khi dùng kali clorid đồng thời với insulin hoặc natri bicarbonat gây giảm kali huyết thanh do thúc đẩy ion kali vào trong tế bào.
Kali clorid không được dùng đồng thời ở người bị block tim hoàn toàn hoặc nặng đang dùng digitalis (ví dụ như: digoxin), tuy nhiên nếu phải bổ sung kali để đề phòng hoặc điều trị hạ kali máu ở những người dùng digitalis thì phải theo dõi chặt chẽ nồng độ kali huyết thanh.
Tác dụng phụ:
Khi dùng lâu dài kali clorid, có thể xảy ra tăng kali máu, nhịp tim không đều là dấu hiệu lâm sàng sớm nhất của tăng kali máu và được phát hiện dễ dàng bằng điện tâm đồ.
Thường gặp: tiêu chảy, buồn nôn, đau dạ dày, khó chịu, hoặc trướng bụng nhẹ, nôn, tăng kali máu, nhịp tim không đều hoặc chậm, mất cảm giác hoặc như kim châm ở bàn tay, bàn chân hoặc môi, chi dưới yếu hoặc có cảm giác nặng, thở nông hoặc khó thở.
Hiếm gặp: đau bụng hoặc đau dạ dày, chuột rút, phân có máu (màu đỏ hoặc màu đen), đau ngực hoặc họng, đặc biệt khi nuốt.
Liều lượng:
Uống muối kali phải uống vào bữa ăn hoặc sau bữa ăn với nhiều nước. Thuốc nước phải pha đủ loãng trước khi dùng.
Tiêm tĩnh mạch: phải pha loãng nồng độ kali clorid với một thể tích lớn (1000 ml) của dịch thích hợp để truyền tĩnh mạch, nồng độ kali tốt nhất là 40 mmol trong một lít và không vượt quá 80 mmol/1 lít. Để tránh tăng kali máu trong khi truyền tĩnh mạch, tốc độ truyền không được nhanh, tốc độ 10 mmol/1 giờ thường là an toàn, khi lượng nước tiểu thải ra thoả đáng (trong điều trị cấp cứu, tốc độ truyền là 20 mmol/giờ). Thông thường, tốc độ truyền không bao giờ được phép vượt quá 1 mmol/1 phút cho người lớn và 0,02 mmol/1 kg thể trọng/1 phút đối với trẻ em. Nếu tốc độ truyền vượt quá 0,5 mmol/kg/giờ, thầy thuốc phải ngồi bên cạnh và theo dõi điện tâm đồ liên tục. Trong suốt thời gian dùng ở tốc độ cao, người bệnh cần được theo dõi thường xuyên về lâm sàng và điện tâm đồ. Nếu có rối loạn chức năng thận, đặc biệt là suy thận cấp như có dấu hiệu thiểu niệu và hạơc tăng creatinin huyết thanh, xảy ra trong khi truyền kali clorid, cần ngừng truyền ngay. Có thể truyền lại nếu cần, nên dùng rất thận trọng và theo dõi chặt chẽ.
Điều trị hạ kali máu:
Người lớn: uống phòng trong liệu pháp lợi niệu: 40 mmol/ngày kali clorid có thể phòng được giảm kali huyết ở phần lớn số người bệnh dùng thuốc lợi niệu dài ngày. Đối với người tăng huyết áp không biến chứng, không phù, điều trị ngoại trú, thường không cần bổ sung kali, tuy nhiên nếu kali huyết thanh dưới 3 mmol/lít nên dùgn 50 - 60 mmol kali/ngày. Đối với người bệnh phù (thí dụ suy tim, xơ gan cổ trướng) cho 40 - 80 mmol/ngày (thiếu nhẹ) hoặc 100 - 120 mmol/ngày (thiếu nặng) kèm theo dõi cẩn thận kali huyết thanh.
Tiêm truyền nhỏ giọt tĩnh mạch ngoại biên (kali huyết thanh nhỏ hơn 2,5 mmol/lít) tốc độ truyền 10 - 20 mmol/giờ, dành tốc độ nhanh hơn 20 mmol/giờ cho những trường hợp cấp cứu, có thể lặp lại cách 2 - 3 giờ nếu cần, nhưng nồng độ kali trong dịch truyền không được vượt quá nồng độ tối đa 40 mmol/lít.
Trẻ em: uống 1 - 2 mmol/kg trong liệu pháp lợi niệu, chức năng thận giảm ở một số người do tuổi cao.
Các trường hợp khác: liều duy trì dựa vào kali huyết có tổn thương thận hoặc bị block tim bất sứ thể nào, phải giảm tốc độ truyền xuống một nửa và không được vượt quá 5 - 10 mmol/giờ.
Liều lượng phụ thuộc vào ion đồ huết thanh và cân bằng kiềm toan. Thiếu kali được tính theo công thức mmol kali = kg thể trọng x 0,2 x 2 x (4,5 - kali huyết thanh hiện tạitính theo mmol), )thể tích ngoài tế bào được tính từ thể trọng kg x 0,2).
Qúa liều:
Triệu chứng: gặp những thay đổi trên điện tâm đồ điển hình (sóng T tăng biên độ và nhọn, sóng P biến mất, phức hợp QRS giãn rộng).
Điều trị: dùng dextrose 10% pha thêm 10 đến 20 đơn vị insulin trong một lít và truyền với tốc độ 300 - 500 ml dịch trong 1 giờ.
Điều chỉnh nhiễm toan bằng natri bicarbonat 50 mmol tiêm tĩnh mạch trong 5 phút. Có thể nhắc lại liều này trong vòng 10 đến 15 phút.
Dùng calci gluconat (0,5 đến 1 gam tiêm tĩnh mạch trong 2 phút) để chống lại tác dụng độc trên tim.
Sử dụng nhựa trao đổi ion để rút kali thừa ra khỏi cơ thể bằng sự hấp phụ và hoặc trao đổi kali.
Uống natri polystyren sulfonat 20 đến 50 gam nhựa trao đổi ion pha trong 100 đến 200 ml dung dịch sorbitol 20%. Liều có thể cho 4 giờ một lần, 4 đến 5 lần trong một ngày tới khi nồng độ kali trở về mức bình thường.
Có thể cần thiết sử dụng lọc máu thận nhân tạo hoặc thẩm phân màng bụng để làm giảm nồng độ kali huyết thanh ở người suy giảm chức năng thận.
Bảo quản:
Bảo quản dưới 30 độ C, tránh làm đông lạnh, bảo quản trong thùng kín.
Nguồn: thuocbietduoc.com.vn
























