Hội chứng Wellens trên điện tim
PGS.TS. Hà Hoàng Kiệm, BVQY 103, HVQY
1. Đại cương
- Tổng quan:
Được de Zwaan và cộng sự mô tả lần đầu tiên vào năm 1982 sau khi nhóm này nhận ra một dạng biểu hiện ECG đặc biệt ở những bệnh nhân bị đau thắt ngực không ổn định và có nguy cơ cao tiến triển đến nhồi máu cơ tim thành trước. Biểu hiện ECG của hội chứng Wellens báo động một nhóm bệnh nhân nguy cơ cao, ở giai đoạn sớm của nhồi máu cơ tim cấp do hẹp nặng động mạch liên thất trước thuộc động mạch vành trái. Động mạch này cung cấp máu cho thành trước của tim, gồm cả hai tâm thất và phần vách liên thất. Tắc động mạch liên thất trước nếu không được điều trị kịp thời sẽ đưa đến rối loạn chức năng thất trái nặng và nguy cơ cao bị suy tim sung huyết và tử vong. Hội chứng Wellens được xem là giai đoạn tiền nhồi máu cơ tim. Vì vậy, nguyên nhân của hội chứng Wellens là các nguyên nhân gây ra bệnh động mạch vành.
- Ý nghĩa lâm sàng:
Hội chứng Wellens là một hình thái sóng T đảo ngược sâu hoặc hai pha ở đạo trình V2 - 3, biểu hiện của hẹp quan trọng động mạch liên thất trước trái (LAD).
Bệnh nhân sẽ hết đau ngực khi ECG trở về bình thường và men tim bình thường hoặc tăng rất nhẹ; Tuy nhiên, bệnh nhân có nguy cơ rất cao nhồi máu cơ tim thành trước rộng trong vòng vài ngày hoặc vài tuần tới.
Do hẹp quan trọng động mạch liên thất trước (LAD), việc điều trị thường đòi hỏi kỹ thuật xâm lấn, quản lý điều trị kém có thể gây nhồi máu cơ tim hoặc ngừng tim ví dụ như cho thử nghiệm gắng sức không thích hợp.
- Các thể (type):
Thay đổi sóng T là tiêu chuẩn chẩn đoán quan trọng nhất của hội chứng Wellens, gồm 2 type. Type A gặp khoảng 25% các trường hợp, sóng T hai pha, pha âm đi sau và nhỏ hơn pha dương. TYPE B gặp khoảng 75% trường hợp là sóng T đảo ngược (âm) và đối xứng sâu ở V2 đến V3, (hình 1). Sóng T cả type A và type B thấy trong hội chứng Wellen’s được cho là cùng tồn tại trên một phổ bệnh với sóng T type A tiến triển thành sóng T type B. Sóng T type A xuất hiện sau mạch vành tái thông, sau đó và phát triển thành sóng T type B. Vì vậy, nếu mạch vành tái tắc, chu kỳ tắc mạch vành cấp/tái thông sẽ tiếp tục diễn tiến như hình dưới (hình 1).
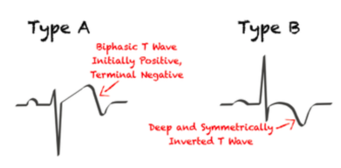
Hình 1. Thể lâm sàng của hội chứng Wellen
2. Nguyên nhân
Các sự kiện sau đây là nguyên nhân thường gặp ở hội chứng Wellens:
- Tắc nghẽn đột ngột LAD, gây nhồi máu cơ tim thành trước thoáng qua. Bệnh nhân biểu hiện bằng triệu chứng đau ngực và vã mồ hôi. Giai đoạn này có thể không được ghi nhận kịp thời trên điện tim.
- Tái tưới máu của LAD (có thể do cục máu đông tự ly giải hoặc do dùng aspirin trước nhập viện). Khi đó, bệnh nhân hết đau ngực, ST giảm chênh lên và sóng T trở nên hai pha hoặc đảo ngược. Hình dạng sóng T giống hệt với hình ảnh tái tưới máu bằng PCI (can thiệp mạch vành qua da tiên phát - Primary Percutanenuos Coronary Intervention- PPCI) thành công.
- Nếu động mạch vẫn tiếp tục được tái thông, theo thời gian, sóng T sẽ tiến triển từ sóng T hai pha thành sóng T nghịch đảo sâu.
- Tuy nhiên, tình trạng tưới máu mạch vành không ổn định và động mạch liên thất trước có thể tắc lại bất kỳ lúc nào. Nếu điều này xảy ra, biểu hiện đầu tiên trên ECG là sự bình thường hóa rõ ràng của sóng T – được gọi là sóng T “giả bình thường”. Sóng T chuyển từ hai pha/nghịch đảo sang sóng dương chiếm ưu thế. Đây là dấu hiệu của nhồi máu cơ tim ST chênh lên tối cấp và thường kèm theo đau ngực tái phát, mặc dù thay đổi trên ECG có thể đi trước các triệu chứng.
- Nếu động mạch vẫn bị tắc nghẽn, sẽ tiến triển thành nhồi máu cơ tim ST chênh lên thành trước.
- Ngoài ra, biểu hiện ECG có thể là xen kẽ giữa tái tưới máu và tái tắc nghẽn động mạch vành (ECG xen kẽ giữa hội chứng Wellen và nhồi máu cơ tim ST chênh lên hoặc sóng T “giả bình thường).
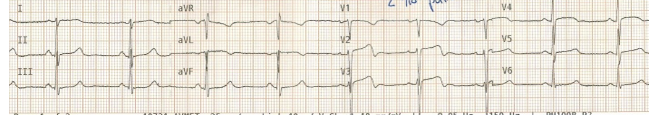
Hình 2. ECG của bệnh nhân được tái tưới máu động mạch liên thất trước sau khi bị bị nhồi máu cơ tim thành trước có biểu hiện đau ngực và vã mồ hôi, có hình ảnh của hội chứng Wellens với sóng T hai pha ở V2 và V3, ST giảm chênh lên ở thành trước bên.
3. Chẩn đoán
3.1. Các đặc trưng lâm sàng của hội chứng Wellens
- Cơn đau thắt ngực đang diễn tiến hoặc xảy ra gần đây: Nếu cơn đau thắt ngực bắt đầu trong vài giờ qua, có thể không có các biểu hiện đặc trưng của hội chứng Wellen trên ECG lúc nhập viện. Thời gian đau ngực càng dài, cơ hội có các biểu hiện đặc trưng trên ECG lúc nhập viện của hội chứng Wellen càng cao.
- Men tim bình thường hoặc tăng nhẹ: điều này có thể gây nhầm lẫn chẩn đoán. Vì vậy, đánh giá đúng các dấu hiệu trên ECG là rất quan trọng.
- Không có sóng Q bệnh lý ở các đạo trình trước ngực;
- Không ST chênh lên hoặc ST chênh lên dưới 1 mm: Trong cơn đau, ST chênh lên điển hình phù hợp với nhồi máu cơ tim thành trước. Tuy nhiên, ngoài cơn đau, ST chênh lên thường dưới 1 mm.
- Không mất diễn tiến sóng R ở các chuyển đạo trước tim: Bởi vì nhồi máu cơ tim thành trước vẫn chưa xảy ra, diễn tiến sóng R ở các chuyển đạo trước tim vẫn bình thường.
- Bất thường sóng T đặc trưng.
3.2. Điện tim
Sóng T sâu - đảo ngược hoặc sóng T hai pha ở V2 - 3 (có thể mở rộng V1-6).
Đoạn ST (điểm J) đẳng điện hoặc tăng nhẹ (<1mm).
Không có sóng Q ở đạo trình trước tim.
Sóng R tiến triển ở đạo trình trước tim.
Lịch sử gần đây có đau thắt ngực.
ECG đặc trưng ở một trong hai trạng thái (type).
Dấu ấn men tim trong huyết thanh bình thường hoặc tăng nhẹ.
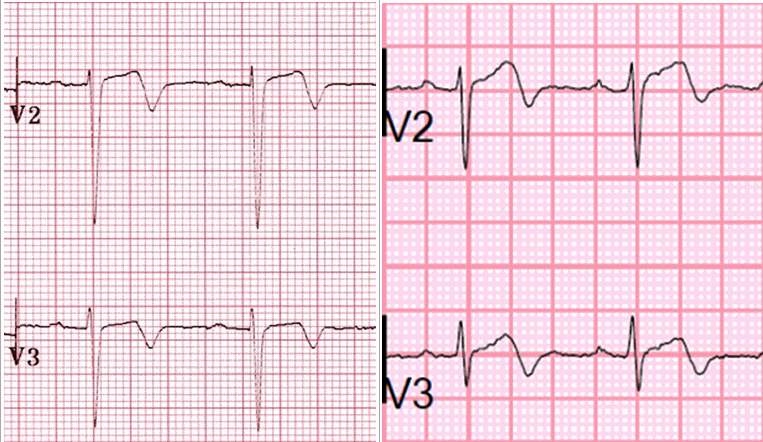
Hình 3. Sóng T hai pha (Type A) ở bệnh nhân có hội chứng Wellens.
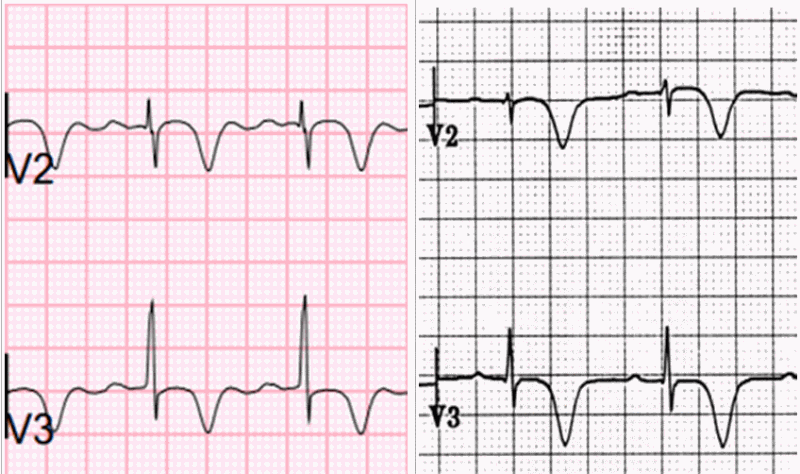
Hình 4. Sóng T sâu đảo ngược (Type B) ở bệnh nhân có hội chứng Wellens.
3.3. Chẩn đoán khi
Sóng T đối xứng đảo ngược sâu ở V2 - V3 hoặc hai pha ở V2 - V3 với ST chênh lên nhẹ. Thay đổi xảy ra khi bệnh nhân đau ngực.
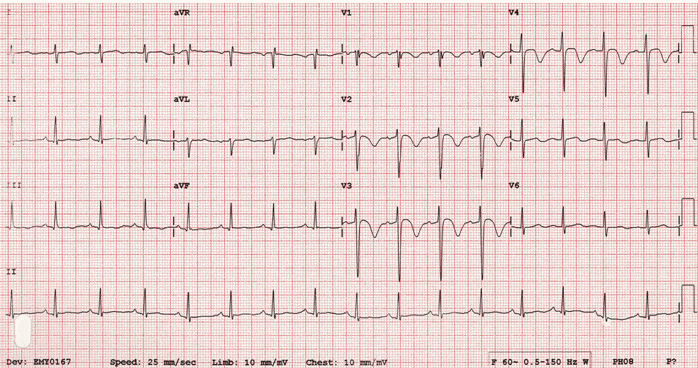
Hình 5. Hội chứng Wellens với Sóng T đối xứng đảo ngược sâu ở V2 - V3 và ST chênh lên nhẹ. Thay đổi xảy ra khi bệnh nhân đau ngực.
3.4. Chẩn đoán phân biệt
Các hình thái thay đổi sóng T trong hội chứng Wellens thường khá đặc biệt, nhưng cũng có rất nhiều bệnh lý khác có thể tạo ra các mẫu tương tự đảo ngược sóng T ở các đạo trình trước tim chúng ta cần chẩn đoán phân biệt, bao gồm:
- Tắc mạch phổi.
- Block nhánh.
- Phì đại tâm thất phải.
- Phì đại tâm thất trái.
- Bệnh cơ tim phì đại.
- Áp lực nội sọ tăng.
- ECG nhi bình thường.
- Mẫu sóng T vị thành niên
- Hội chứng Brugada
- Giảm kali máu

Hình 6. Hội chứng Wellen type 2
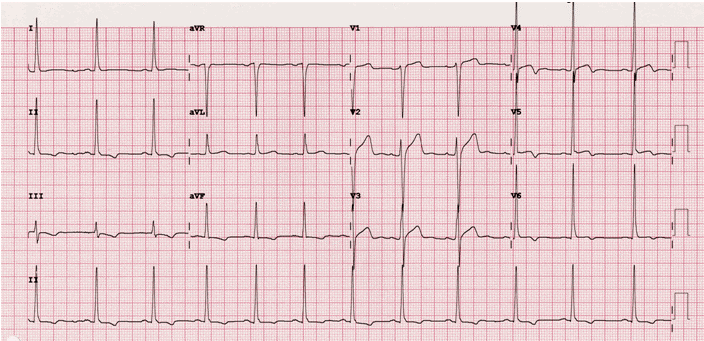
Hình 7. Hội chứng Wellen type 1
4. Điều trị
Mặc dù trong giai đoạn đầu, bệnh nhân thường đáp ứng tốt với điều trị nội khoa nhưng thường có tiên lượng xấu với điều trị bảo tồn.
Khuyến cáo điều trị cho bệnh nhân bị hội chứng Wellen là can thiệp sớm bằng đặt stent động mạch vành hoặc phẫu thuật bắc cầu động mạch vành.
Tài liệu tham khảo:
2. https://www.dieutri.vn/btdientamdo/dien-tam-do-hoi-chung-wellens
























