Các dạng sóng T trên điện tâm đồ
Sóng T là sóng có ưu thế dương đi sau mỗi QRS. Nó đại diện cho tái cực thất (repolarisation).
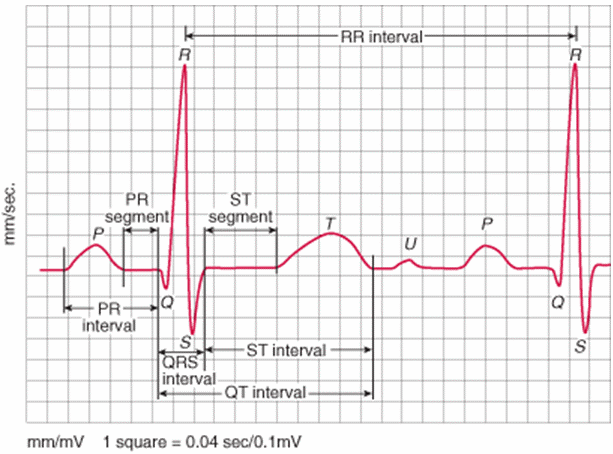
1. Đặc điểm của sóng T bình thường
Ưu thế dương ở tất cả các chuyển đạo, ngoại trừ aVR và V1.
Biên độ < 5mm ở đạo trình chi, < 15mm ở đạo trình trước tim.
Thời gian (xem khoảng QT).
2. Sóng T bất thường
+ Sóng T rộng có đỉnh không đối xứng (Hyperacute).
+ Sóng T đảo ngược.
+ Sóng T hai pha.
+ Sóng T bướu đỉnh.
+ Sóng T phẳng.
+ Sóng T đỉnh nhọn.
- sóng T cao, hẹp đỉnh, đối xứng: là đặc trưng thấy trong tăng kali máu.
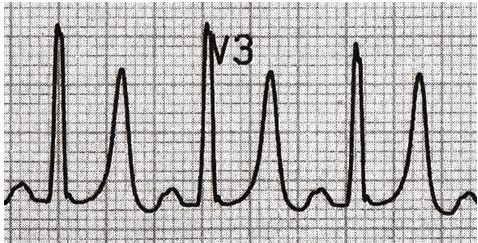
Sóng T cao, hẹp, đối xứng do tăng kali máu.
- Sóng T rộng có đỉnh không đối xứng (Hyperacute):
Sóng T rộng, không đối xứng có đỉnh hay ‘hyperacute’ thấy trong giai đoạn đầu của nhồi máu cơ tim (MI) có ST chênh lên (STEMI) và thường có trước khi xuất hiện ST chênh lên và sóng Q. Cũng thấy trong đau thắt ngực Prinzmetal.
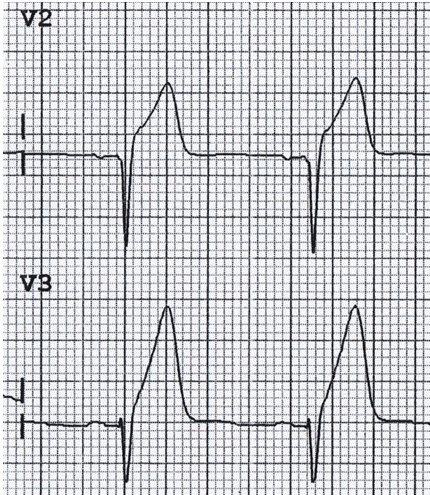
Sóng T hyperacute STEMI thành trước 279
- Mất cân bằng sóng T ở chuyển đạo trước tim:
+ Mất mất cân bằng sóng T ở các đạo trình trước tim xảy ra khi sóng T thẳng đứng lớn hơn ở V6, ngược lại sóng T bình thường ở V1. Đây là một loại sóng T hyperacute (sóng T khổng lồ, sóng T cao cấp tính).
+ Sóng T thẳng đứng ở V1 được coi là bất thường, đặc biệt là nếu nó cao (TTV1), và đặc biệt là nếu nó mới xuất hiện (NTTV1).
Biểu hiện trên cho thấy khả năng cao có bệnh động mạch vành, và khi mới xuất hiện có nghĩa là thiếu máu cục bộ cấp tính.
- Sóng T đảo ngược:
+ Sóng T đảo ngược: được nhìn thấy trong các điều kiện sau:
Xuất hiện bình thường ở trẻ em.
Sóng T vị thành niên.
Thiếu máu cục bộ cơ tim và nhồi máu.
Block nhánh.
Thất phì đại.
Thuyên tắc phổi.
Cơ tim phì đại.
Tăng áp lực nội sọ.
Sóng T đảo ngược ở DIII là một biến thể bình thường. Sóng T đảo ngược (so với ECG trước) luôn luôn là bất thường. Đảo ngược bệnh lý của sóng T thường đối xứng và sâu (> 3mm).
+ Sóng T nhi khoa:
Sóng T ngược trong các đạo trình trước tim phải (V1 - V3) là một biểu hiện bình thường ở trẻ em, đại diện cho sự thống trị của lực tâm thất phải.
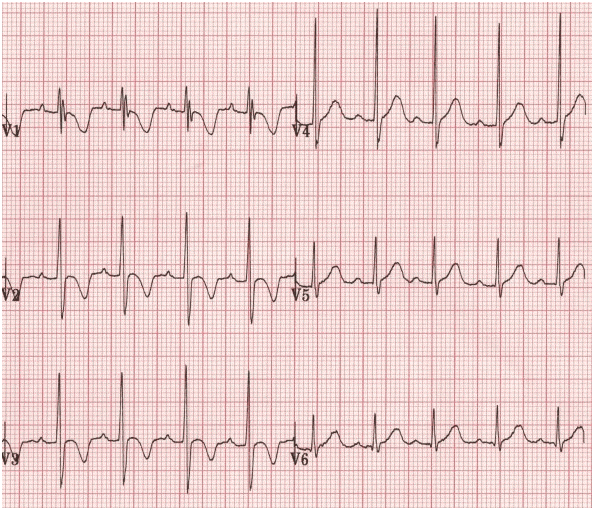
Hình bình thường của đảo ngược sóng T ở một cậu bé 2 tuổi.
+ Sóng T vị thành niên:
Đảo ngược sóng T ở các đạo trình trước tim phải có thể kéo dài đến tuổi trưởng thành và thường thấy nhất ở phụ nữ trẻ. Sóng T không đối xứng, nông (< 3mm) và thường giới hạn ở chuyển đạo V1 - V3.
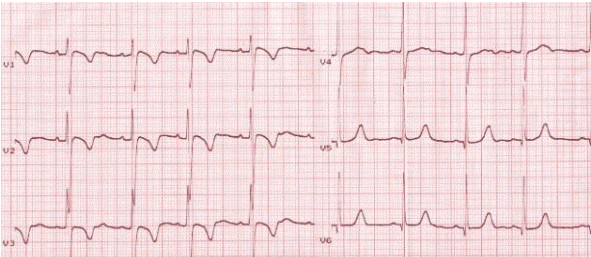
Sóng T vị thành niên.
+ Thiếu máu cục bộ cơ tim và nhồi máu:
Đảo ngược sóng T do thiếu máu cục bộ cơ tim hoặc nhồi máu xảy ra ở các đạo trình dựa trên vị trí giải phẫu của vùng thiếu máu cục bộ / nhồi máu:
Thành dưới = II, III, aVF.
Thành bên = I, aVL, V5 – V6.
Thành trước = V2 – V6.
Chú ý:
Thay đổi đảo ngược sóng T được nhìn thấy ở thiếu máu cục bộ cơ tim cấp tính.
Cố định đảo ngược sóng T được nhìn thấy sau nhồi máu, thường kết hợp với sóng Q bệnh lý.
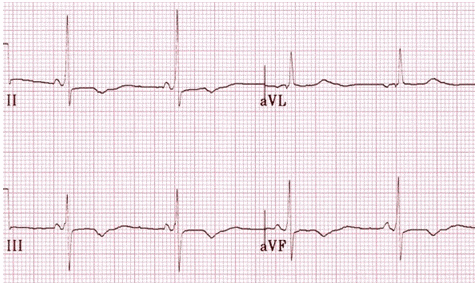
Đảo ngược sóng T do thiếu máu cục bộ cấp tính vùng thành dưới.
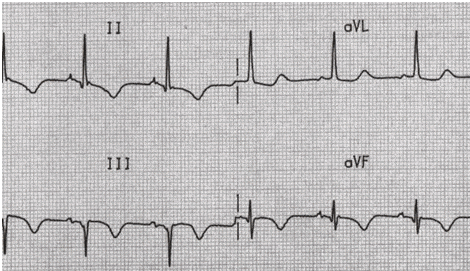
Đảo ngược sóng T với sóng Q do MI vùng thành dưới.
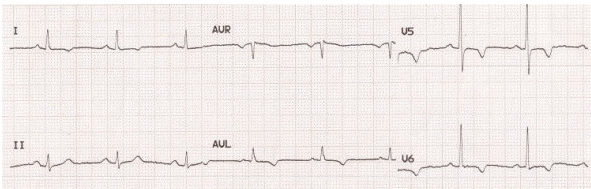
Đảo ngược sóng T ở các chuyển đạo thành bên do thiếu máu cục bộ cấp tính.
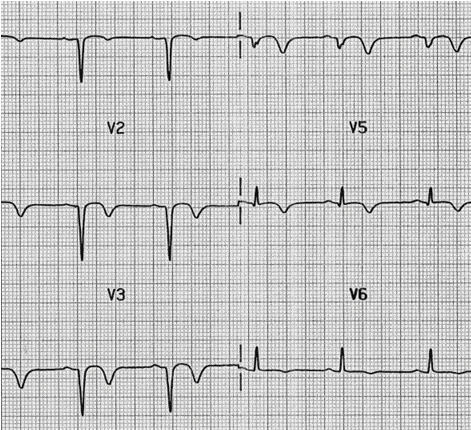
Đảo ngược sóng T , có sóng Q do MI vùng thành trước gần đây .
+ Block nhánh:
Block nhánh trái (LBBB):
Block nhánh trái tạo ra sóng T đảo ngược ở các chuyển đạo bên DI, aVL và V5 - V6.
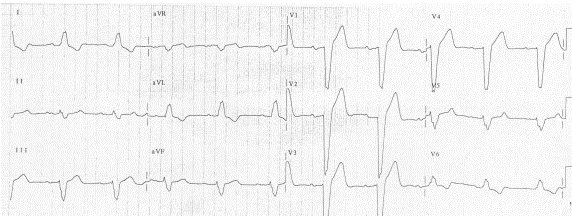
Đảo ngược sóng T do LBBB.
Block nhánh phải (RBBB):
Block nhánh phải tạo ra sóng T đảo ngược ở các đạo trình trước tim bên phải V1 - V3.
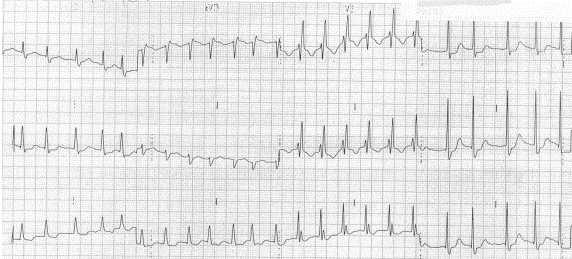
Sóng T đảo ngược ở các đạo trình trước tim bên phải do RBBB.
+ Phì đại tâm thất:
Phì đại tâm thất trái (LVH):
Phì đại thất trái tạo ra đảo ngược sóng T ở các đạo trình bên DI, aVL, V5 - V6, với một hình thái tương tự như thấy trong block nhánh trái (LBBB).
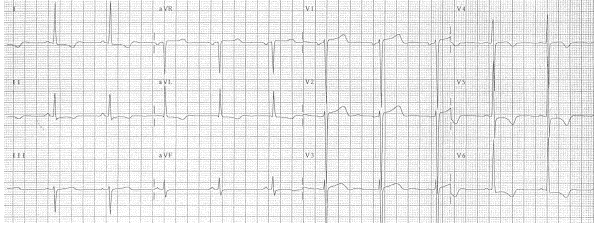
Đảo ngược sóng T do LVH 288
Phì đại tâm thất phải (RVH):
Phì đại thất phải tạo ra đảo ngược sóng T ở các đạo trình trước tim bên phải V1 - V3 (mẫu thất phải 'căng thẳng') và các chuyển đạo dưới (II, III, aVF).
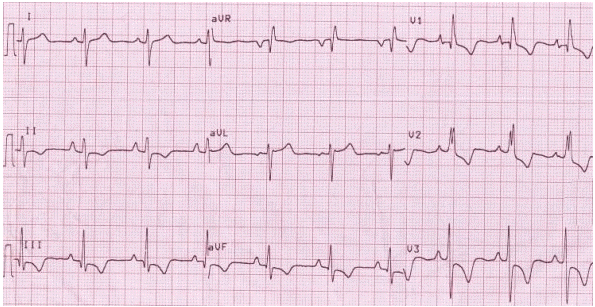
Đảo ngược sóng T trong đạo trình trước tim vùng dưới và bên phải do RVH.
+ Thuyên tắc phổi (PE):
Tim phải gắng sức cấp tính quá mức (ví dụ như thuyên tắc phổi lớn) tạo ra một hình tương tự như RVH, với đảo ngược sóng T ở đạo trình trước tim phải (V1 - V3) và thành dưới (II, III, aVF).
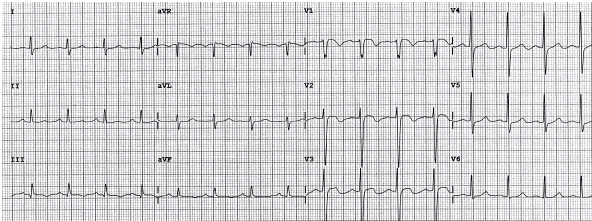
Đảo ngược sóng T ở các đạo trình trước tim vùng dưới và phải ở bệnh nhân với kích thích điện được lập trình (PES) hai bên.
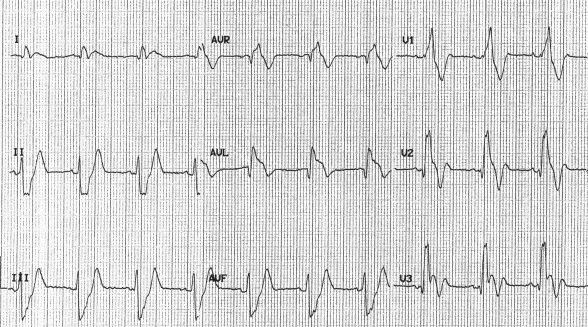
Đảo ngược sóng T sâu trong V1 - V3 với RBBB ở bệnh nhân có PE lớn 291
Thuyên tắc phổi cũng có thể tạo ra đảo ngược sóng T ở DIII như một phần của SI QIII TIII mẫu (S sóng ở DI, Q ở DIII, T đảo ngược ở DIII).
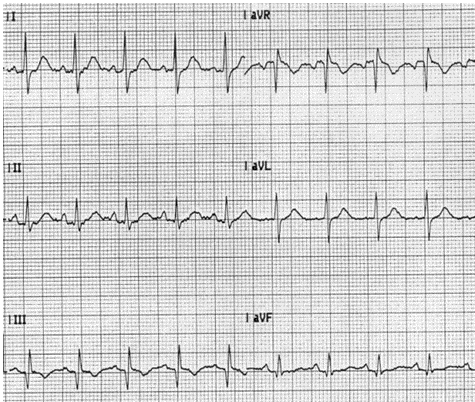
SI DIII TIII ở thuyên tắc phổi (PE) cấp tính.
+ Bệnh cơ tim phì đại (HOCM):
HOCM có liên quan đến đảo ngược sóng T sâu ở tất cả các đạo trình trước tim.
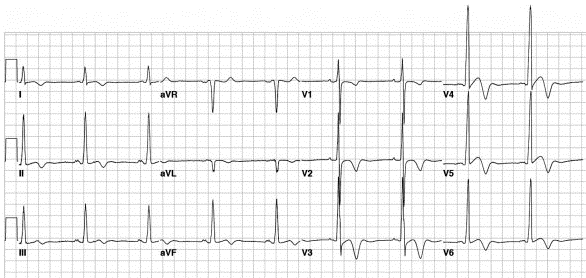
Đảo ngược sóng T trong V1 - 6 do HOCM 293
+ Tăng áp lực nội sọ:
Sự kiện gia tăng đột ngột áp lực trong nội sọ (ICP) (ví dụ như xuất huyết dưới nhện) tạo ra đảo ngược sóng T sâu phổ biến với một hình thái kỳ lạ.
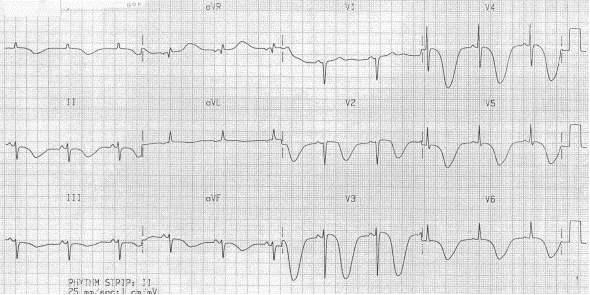
Sóng T sâu phổ biến đảo ngược do xuất huyết dưới nhện (SAH)
- Sóng T hai pha:
Có hai nguyên nhân chính gây ra sóng T hai pha (hai sóng đi theo hướng ngược nhau): Thiếu máu cục bộ cơ tim; Hạ kali máu.
+ Thiếu máu cục bộ cơ tim: Sóng T đi lên sau đó xuống.
+ Hạ kali máu: Sóng T đi xuống sau đó lên.
Thiếu máu cục bộ:
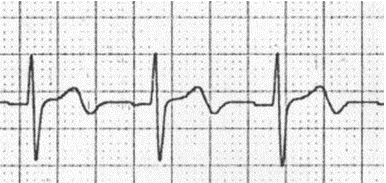
Sóng T hai pha do thiếu máu cục bộ cơ tim.
Hạ kali máu:
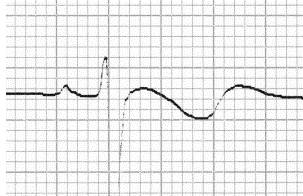
Sóng T hai pha do hạ kali máu.
- Hội chứng Wellens'
Hội chứng Wellens "là một mô hình của sóng T đảo ngược hoặc hai pha ở V2 - V3 (ở những bệnh nhân có biểu hiện đau ngực thiếu máu cục bộ) là biểu hiện rất cụ thể của hẹp quan trọng đoạn động mạch liên thất trước.
Có hai mô hình của sóng T bất thường trong hội chứng Wellens ':
Loại 1 Wellens: Sóng T sâu và đối xứng đảo ngược.
Loại 2 Wellens: Sóng T hai pha, với pha đầu dương và pha cuối âm.
Wellens loại 1:
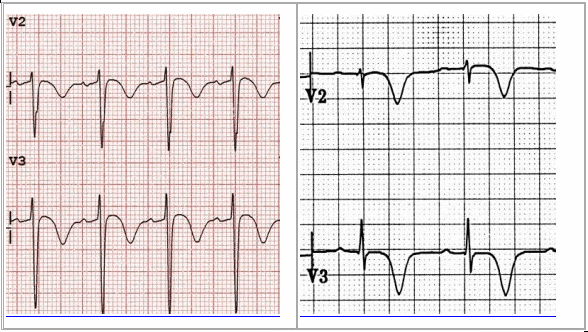
Wellens loại 2:
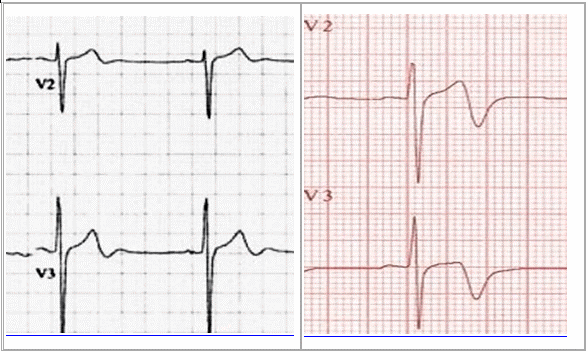
- Sóng T bướu đỉnh:
Đây là thuật ngữ được sử dụng để chỉ sóng T lớn có đỉnh đôi hoặc xuất hiện "bướu lạc đà".
Có hai nguyên nhân dẫn đến bướu lạc đà sóng T:
Sóng U nhô hợp nhất vào kết thúc của sóng T, như đã thấy trong hạ kali máu nặng.
Sóng P ẩn nhúng trong sóng T, như đã thấy trong nhịp nhanh xoang và các loại khác nhau của block.
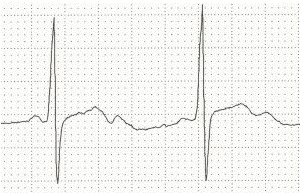
Sóng U nhô do hạ kali máu nặng.
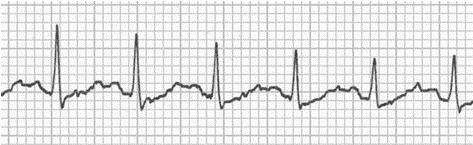
Sóng P ẩn trong nhịp tim nhanh xoang.
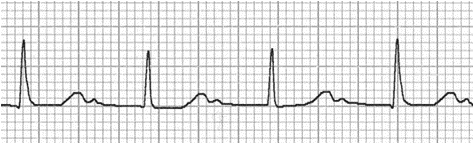
Sóng P ẩn trong block AV độ 1.
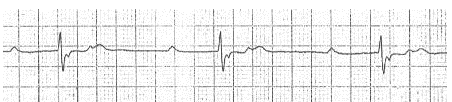
Sóng P ẩn trong block AV độ 2 với dẫn truyền 2:01.
- Sóng T phẳng:
Sóng T phẳng là một biểu hiện không đặc hiệu, nhưng có thể biểu hiện của thiếu máu cục bộ (nếu động nghĩa là xuất hiện khi đau ngực, mất đi khi hết đau hoặc trong tiếp giáp) hoặc điện bất thường, ví dụ như hạ kali máu.
+ Thiếu máu cục bộ:
Sóng T phẳng do thiếu máu cục bộ thành trước (trên). Sóng T trở lại bình thường khi thiếu máu cục bộ được giải quyết (dưới).
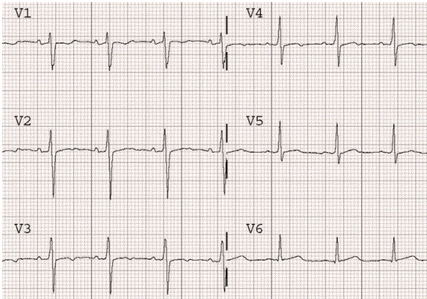
Sóng T dẹt do thiếu máu cục bộ thành trước.
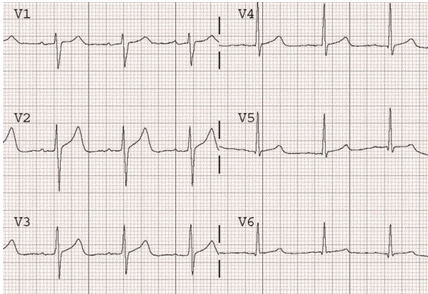
Sóng T trở lại bình thường khi thiếu máu cục bộ được giải quyết.
+ Hạ kali máu:
Lưu ý tổng quát sóng T phẳng với sóng U nổi bật ở các đạo trình trước (V2 và V3).
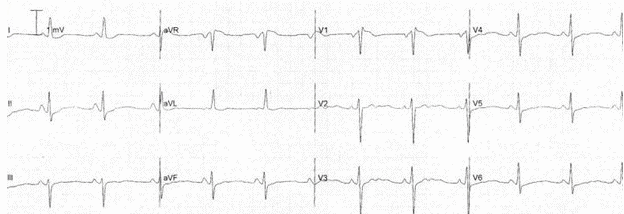
Sóng T phẳng do hạ kali máu.
























