BỔ THỂ VÀ BỆNH THẬN
PGS.TS. Hà Hoàng Kiệm, BVQY 103, HVQY.
1. Bổ thể
1.1. Khái niệm
Bổ thể là một nhóm các protein (có 9 protein chính) được sản sinh từ các tế bào gan và đại thực bào, lưu hành trong huyết tương dưới dạng không hoạt động, nó là một phần của hệ miễn dịch.
Sự kết hợp giữa bổ thể và kháng thể có vai trò rất quan trọng trong việc loại trừ mầm bệnh. Bổ thể trong huyết tương thuộc hệ miễn dịch bẩm sinh. Hệ miễn dịch bẩm sinh khác hệ miễn dịch thu được, hệ miễn dịch thu được phải tiếp xúc với kháng nguyên và tạo ra kháng thể phản ứng đặc hiệu, hệ miễn dịch tự nhiên được tạo sẵn trong cơ thể và phản ứng tức thì với vật lạ mà không cần tiếp xúc trước, nó không có tính đặc hiệu. Bổ thể trong huyết tương ở dạng không hoạt động, nó được kích hoạt ngay khi mầm bệnh vừa xâm nhập vào cơ thể. Bổ thể không có tính đặc hiệu với kháng nguyên nên nó được coi là thành phần thuộc hệ miễn dịch bẩm sinh không đặc hiệu.
Trong huyết tương, ban đầu bổ thể ở dạng không hoạt động, một vài bổ thể ở dạng tiền enzyme (proenzyme hay zymozem), khi được hoạt hóa các phân tử này trở thành các enzyme protease. Các enzyme này sẽ cắt các cầu nối peptide của những protein bổ thể khác để hoạt hóa các protein này. Một protease có thể hoạt hóa được nhiều phân tử protein. Quá trình hoạt hóa được khuyếch đại nhanh chóng để tạo thành hàng triệu phân tử bổ thể hoạt động.
Bổ thể được ký hiệu là C, viết tắt của chữ compliment (bổ thể), chúng được đánh số thứ tự từ 1 đến 9 theo thứ tự tham gia vào chuỗi phản ứng hoạt hóa của chúng (trừ C4 là ký hiệu theo trình tự phát hiện bổ thể). Trong quá trình hoạt hóa, một số bổ thể được cắt làm hai mảnh do các enzyme phân cắt cầu nối peptide. Mảnh lớn hơn được ký hiệu là b (binding) thường gắn kết với mầm bệnh và với các thành phần bổ thể khác trên con đường hoạt hóa bổ thể để cuối cùng tạo ra phức hợp bổ thể tấn công màng. Mảnh nhỏ hơn được ký hiệu là a (activated) được phân tán đi tự do trong dịch cơ thể (trừ C2, ban đầu mảnh lớn hơn được gọi là a, mảnh nhỏ hơn được gọi là b. Hiện nay để tránh nhầm lẫn, một số tài liệu ký hiệu mảnh lớn hơn là 2b, mảnh nhỏ hơn là 2a để độc giả dễ theo dõi). Các mảnh nhỏ (ký hiệu là a) phân tán tán tự do trong dịch cơ thể và chúng có vai trò làm tăng tính thấm của mao mạch, hóa ứng động các bạch cầu tới vùng có vật lạ xâm nhập, khởi động và phát triển quá trình viêm.
1.2. Các con đường hoạt hóa bổ thể
Để có hiệu lực bảo vệ cơ thể chống lại sự xâm nhập của mầm bệnh, các protein bổ thể thành phần phải được hoạt hóa. Có ba con đường hoạt hóa bổ thể khác nhau là con đường cổ điển, con đường lectin và con đường nhánh (còn gọi là con đường chuyển đổi hay con đường luân phiên).
1.2.1 Con đường cổ điển
Con đường cổ điển là con đường hoạt hóa bổ thể phụ thuộc kháng thể. Bổ thể chỉ được kích hoạt khi phức hợp kháng nguyên – kháng thể được hình thành, kháng thể có thể là IgG hoặc IgM, C1 tương tác với IgG hoặc IgM của phức hợp kháng nguyên – kháng thể. Khởi đầu C1q gắn vào IgG hoặc IgM của phức hợp kháng nguyên – kháng thể, sau đó dẫn đến hoạt hóa C1r và C1s, C1r và C1s gắn vào C1q để tạo thành phức hợp C1qrs hoạt hóa.
Bổ thể cũng có thể hoạt hóa độc lập với kháng thể khi có các polyanion (đa anion) như heparin, protamin, DNA và RNA từ tế bào chết theo chương trình, vi khuẩn gram âm hoặc protein C phản ứng (CRP). Các yếu tố này phản ứng trực tiếp với C1.
.png)
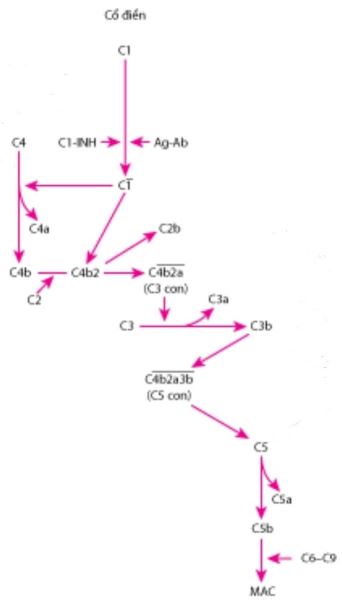
Hình 1. Hoạt hóa bổ thể theo con đường cổ điển
KN-KT + C1q+C1r+C1s ==> C1 họat hóa (C1qrs)
C1qrs phân cắt C4 ==> C4b + C4a
C4b + C2b ==> C3 convertase
C3 convertase phân cắt C3 ==> C3b + C3a
C4b + C2b +C3b ==> C4bC2bC3b (C5 convertase)
Sự tạo thành C5convertase là kết thúc con đường cổ điển.
- Hoạt hóa C1 (tạo phức C1qrs hoạt hóa): Khởi đầu C1q kết dính với kháng thể dẫn đến sự hoạt hóa C1r và tiếp theo hoạt hóa C1s để tạo thành phức hợp C1qrs hoạt hóa.
- Hoạt hóa C2 và C4 (tạo thành C3 convertase): C1qrs cắt C4 thành C4a và C4b. C4a là mảnh nhỏ được phóng thích tự do vào thể dịch. Tiếp theo C1qrs phân cắt C2 thành C2a và C2b, C2a là mảnh nhỏ được phóng thích tự do vào thể dịch. C2b kết nối với C4b thành phức hợp C4bC2b gọi là C3 convertase.
- Hoạt hóa C3 (tạo thành C5 convertase): C3 convertase phân cắt C3 thành C3a và C3b, C3a là mảnh nhỏ được phóng thích tự do vào thể dịch. C3b gắn với C4b và C2b để tạo thành phức hợp C4bC2bC3b gọi là C5 convertase. Đến đây kết thúc con đường cổ điển, cả ba con đường hoạt hóa bổ thể sẽ tiếp tục con đường chung để tạo thành bổ thể tấn công màng (MAC: Membrane Attach Complex).
Con đường cổ điển được điều hòa bởi chất ức chế C1 (C1-INH). Phù mạch di truyền là do sự thiếu hụt gen của C1-INH.
1.2.2. Con đường Lectin
Lectin là các protein có khả năng liên kết với đường (carbonhydrat), ví dụ hemaglutinin là một lectin có nhiều ở thực vật. Lectin là thành phần có sẵn trên thành các vi sinh vật, nấm hoặc virus.
Mannose (MBL) là C2-epimer của glucose, một loại đường đơn monome có sẵn trong huyết tương.
Con đường này độc lập với kháng thể, Không cần có phức hợp kháng nguyên - kháng thể, nó xảy ra ngay khi có vi khuẩn xâm nhập vào cơ thể, vì thế nó có vai trò quan trọng vì phản ứng sớm ngay khi vi sinh vật xâm nhập vào cơ thể. Con đường lectin được kích hoạt khi Mannose (MBL) liên kết với lectin có trên thành tế bào vi khuẩn. Hoặc MBL liên kết với frutose hoặc nhóm N-Acetylglucosamine trên thành tế bào vi khuẩn, nấm men hoặc virus.
.jpg)
Hình 2. Con đường lectin
MBL + Lectin; Fructose; N-Acetylglucosamine à Phức hợp giống C1 hoạt hóa
Phức hợp giống C1 phân cắt C4 ==> C4a + C4b
Phức hợp giống C1 phân cắt C2 ==> C2a + C2b
C4b + C2b ==> C4bC2b (C3 convertase)
C3 convertase phân cắt C3 ==> C3a + C3b
C3b + C4b + C2b ==> C4bC2bC3b (C5 convertase)
- Tạo thành C1 hoạt hóa: Mannose (MBL) là C2-epimer của glucose, một loại đường đơn monome có sẵn trong huyết tương, liên kết với Lectin hoặc fructose hoặc N- Acetylglucosamine có trên thành tế bào vi khuẩn, nấm men hoặc virus để tạo thành phức hợp giống C1 hoạt hóa.
- Tạo thành C3 convertase: Phức hợp giống C1 hoạt hóa phân cắt C4 thành C4a và C4b, C4a là mảnh nhỏ được giải phóng tự do vào dịch môi trường. Phức hợp giống C1 hoạt hóa phân cắt C2 thành C2b và C2a, C2a là mảnh nhỏ được giải phóng tự do vào dịch môi trường. C4b gắn với C2b thành C4bC2b (C3 convertase)
- Tạo thành C5 convertase: C4bC2b (C3 convertase) phân cắt C3 thành C3a và C3b, C3a là mảnh nhỏ được giải phóng tự do vào dịch môi trường. C3b kết hợp với C4bC2b để thành phức hợp C4bC2bC3b (C5 convertase).
Từ đây con đường lectin tiếp tục nhập vào con đường chung để tạo thành bổ thể tấn công màng (MAC).
1.2.3. Con đường nhánh còn gọi là con đường chuyển đổi hay con đường luân phiên (Alternative pathwave).
Con đường nhánh quan trọng là nó không cần phức hợp kháng nguyên - kháng thể. Nó được kích hoạt khi C3 tiếp xúc với các thành phần bề mặt của tế bào vi khuẩn, thành của nấm men, lipopolisaccaride (endotoxin) của vi khuẩn hoặc globulin miễn dịch (như yếu tố viêm thận C3, IgA lắng đọng). Vì thế khi mầm bệnh xâm nhập lần đầu, cơ thể chưa kịp sản xuất kháng thể thì con đường nhánh vẫn được khởi động để chống lại kháng nguyên lạ.
.jpg)
Hình 3. Hoạt hóa bổ thể theo con đường nhánh
C3 + Các thành phần bề mặt tế bào vi sinh vật ==> C3a + C3b
C3b + Yếu tố B ==> BC3b
Yếu tố D phân cắt BC3b ==> Ba + Bb
C3b + Bb có tham gia của properdin ==> C3bBb (C5 convertase)
C3 convertase phân cắt C3 ==> C3a +C3b
C3b + C3bBb ==> C3bBbC3b (C5 convertase)
- C3 có nhiều trong huyết tương, một số C3 được thủy phân tự động thành C3(H2O). Yếu tố B bám vào C3(H2O), sự bám dính này cho phép yếu tố D phân cắt B thành hai mảnh Ba (mảnh nhỏ) và Bb (mảnh lớn) để tạo thành phức C3(H2O)Bb.
- Phức C3(H2O)Bb là một convertase C3, tuy chỉ hình thành một lượng nhỏ nhưng có thể phân cắt rất nhiều phân tử C3 thành C3a và C3b. Rất nhiều C3b bị bất hoạt bởi sự hủy phân, chỉ những C3b nào bám được lên bề mặt tế bào chủ hoặc tế bào ngoại lai mới có khả năng hoạt động.
- C3b có khả năng hoạt động tạo thành phức hợp C3b(H2O)Bb sẽ lại liên kết với yếu tố B để làm lộ ra vị trí chịu tác dụng của yếu tố D, thì yếu tố B nằm trong phức hợp C3bBbB bị phân cắt thành hai mảnh Ba và Bb và cứ thế tạo ra convertase C3
- Bước tiếp theo con đường hoạt hóa bổ thể là tạo ra C5 convertase: C3b gắn vào C3bBb để tạo thành C3bBbC3b (C5 convertase) rồi tiếp tục theo con đường chung để tạo thành bổ thể tấn công màng (MAC).
Con đường nhánh được điều chỉnh bởi properdin, yếu tố H và yếu tố đẩy nhanh quá trình phân rã (CD55).
1.2.4. Con đường chung
Cả 3 con đường (con đường cổ điển, con đường lectin và con đường nhánh) đều tạo ra C5 convertase. Từ đây cả ba con đường hoạt hóa bổ thể tiếp tục theo con đường chung để tạo ra bổ thể tấn công màng (MAC).
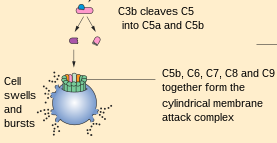
Hình 4. Con đường chung trong chuỗi phản ứng hoạt hóa bổ thể
C5 convertase phân cắt C5 ==> C5a + C5b
C5b + C6 +C7 +C8 +C9 ==> MAC
Để hình thành phức hợp bổ thể tấn công màng – MAC (Membrane Attach Complex), bước đầu là C5 convertase phân cắt C5 thành C5a và C5b, C5a là mảnh nhỏ được giải phóng tự do vào dịch môi trường.
C5b có hai vị trí gắn: một vị trí gắn vào tế bào đích ngay sau khi C5b được tạo thành và một vị trí gắn vào C6 để tạo thành phức hợp C5bC6.
Phức hợp C5bC6 gắn với C7 để tạo thành C5bC6C7, tiếp theo là C8. C8 là phức hợp gồm hai protein: C8β và C8α-γ, trong đó C8β vừa liên kết với màng tế bào mầm bệnh vừa liên kết với C5b trong phức hợp C5bC6C7, nhờ vậy phần kỵ nước của C8α-γ có thể xuyên qua lớp màng lipid kép của vi khuẩn.
Cuối cùng là sự chùng hợp của 10-16 phân tử C9 vào cấu trúc lỗ trên màng để ngăn cản không cho màng khép kín lại cái lỗ này. Phức hợp bổ thể tấn công màng tạo ra vô số những lỗ thủng trên màng tế bào vật chủ, đường kính các lỗ khoảng 10A0, do sự chênh lệch áp xuất thẩm thấu, dịch tràn vào tế bào qua các lỗ thủng làm phá vỡ tế bào.
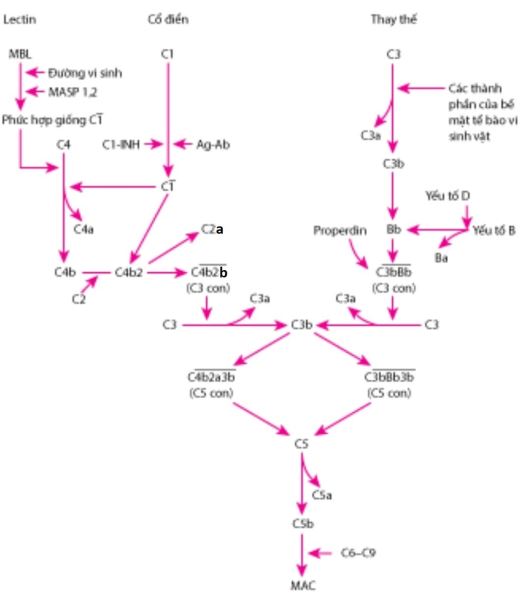
Hình 5. Tổng hợp các con đường hoạt hóa bổ thể.
1.3. Vai trò của bổ thể trong đáp ứng miễn dịch
Trong quá trình hoạt hóa, các bổ thể được cắt liên kết peptide và được chia thành hai mảnh, mảnh a nhỏ hơn được phóng thích tự do vào dịch thể môi trường, mảnh b lớn hơn tiếp tục tham gia vào phản ứng hoạt hóa bổ thể hoặc gắn vào màng tế bào vi khuẩn để opsonin hóa chúng, tạo điều kiện cho đại thực bào bắt giữ và thực bào vi khuẩn.
- Các mảnh C3a, C4a, C5a có hai vai trò cực kỳ quan trọng trong phản ứng viêm:
+ Làm tăng tính thấm thành mạch, gây thoát dịch mang theo các yếu tố viêm, các phân tử miễn dịch như kháng thể, bổ thể… tới vùng viêm, tạo thuận lợi cho di chuyển của đại thực bào, bạch cầu đa nhân, bạch cầu lympho tới vùng có mầm bệnh xâm nhập. C5a còn hoạt hóa tế bào Mast tiết ra các chất trung gian hóa học như histamin, TNF-α gây ra các đáp ứng viêm.
+ C5a có tính hóa ứng động mạnh, thu hút các đại thực bào, bạch cầu đa nhân, bạch cầu lympho tới vùng có vi khuẩn xâm nhập.
- Các mảnh lớn (mảnh b) có hai chức năng quan trọng:
+ C5b gắn vào thành tế bào vi khuẩn hoặc vật lạ gây hiện tượng opsonin hóa, tạo điều kiện cho các đại thực bào có sẵn thụ thể với C5b dễ dàng phát hiện và kết dính với vi khuẩn rồi thực bào và phá hủy chúng.
+ Các mảnh b tiếp tục tham gia vào chuỗi phản ứng hoạt hóa bổ thể để cuối cùng tạo ra bổ thể tấn công màng (MAC)
Bổ thể tấn công màng gắn vào thành các vi sinh vật tạo ra các lỗ thủng có đường kính cỡ 10A0 trên màng các vi sinh vật. Do sự chênh lệch thẩm thấu giữa trong và ngoài màng làm nước thấm và tế bào làm chúng bị phá vỡ.
Khi mầm bệnh xâm nhập vào cơ thể, hệ thống bổ thể được kích hoạt tạo ra các mảnh a và b. C5a có tính hóa hướng động mạnh đã hấp dẫn, mời gọi đại thực bào, bạch cầu đa nhân và các bạch cầu khác đến vùng có vi sinh vật xâm nhập để vây bắt và tiêu diệt vật lạ. C5b có vai trò opsonin hóa, nó gắn và bao phủ bề mặt vật lạ giúp các đại thực bào đễ dàng nhận diện và kết dính với vật lạ để thực bào, vì đại thực bào có sẵn thụ cảm thể với C5b. Nếu kháng nguyên lạ đã từng xâm nhập vào cơ thể, lúc này cơ thể đã có kháng thể chống lại kháng nguyên lạ. Kháng thể và bổ thể sẽ gắn lên kháng nguyên lạ. Bề mặt các tế bào thực bào có sẵn receptor cho kháng thể và bổ thể C5b, vì vậy xuất hiện cả hai tín hiệu giúp bạch cầu thực bào dễ dàng nhận diện và dễ dàng kết dính với kháng nguyên lạ. Sự gắn kết này tạo thuận lợi cho quá trình phá hủy kháng nguyên. Sự liên kết một lượng lớn C5b với mầm bệnh là sự kiện quan trọng của hoạt hóa bổ thể. Sự có mặt của C5b và các mảnh a của các bổ thể khác (C3a, C4a, C5a) đã hấp dẫn các đại thực bào, các bạch cầu đa nhân và tạo thuận lợi cho chúng dễ dàng bám dính và bắt giữ vi sinh vật để thực bào và tiêu diệt chúng.
Sự hoạt động của các thành phần bổ thể được điều chỉnh bởi hệ thống protein điều hòa, ngăn các mô lành không bị hư hại do sự liên kết không mong muốn của các thành phần bổ thể đã hoạt hóa đến tế bào vật chủ hoặc sự hoạt hóa tự nhiên của các thành phần bổ thể trong huyết tương.
1.4. Ý nghĩa của xét nghiệm bổ thể trong máu
Xét nghiêm số lượng hoặc đánh giá chức năng (hoạt động) của các protein bổ thể trong máu có thể được thực hiện riêng lẻ hoặc đồng thời cùng nhau để xác định hệ thống có hoạt động bình thường không. C3 và C4 thường được đo nhất. C4 tham gia vào hai con đường hoạt hóa là con đường cổ điển và con đường lectin, nếu bổ thể được hoạt hóa theo các con đường này thì nó bị tiêu thụ nhiều. C3 tham gia vào con đường chung, nên nó bị tiêu thụ nhiều khi có sự tham gia mạnh của bổ thể vào hoạt động miễn dịch, đặc biệt khi có phức hợp miễn dịch lưu hành trong máu. Tổng hoạt động của bổ thể được đo khi nghi ngờ có thiếu hụt hoạt động của bổ thể mà xét nghiệm C3 và C4 không đánh giá được. Xét nghiệm CH50 cho phép nhận định hoạt động của con đường cổ điển hoàn chỉnh qua trung gian các thành phần C1-C9. Nếu các phép đo này có bất thường thì mỗi mức trong số 9 mức của bổ thể được đo riêng lẻ để tìm các khiếm khuyết do di truyền hoặc mắc phải.
Nồng độ bổ thể trong huyết tương có thể giảm nếu tăng tiêu thụ hoặc hiếm hơn do thiếu hụt di truyền. Nồng độ bổ thể giảm cũng liên quan đến tăng nguy cơ mắc các bệnh tự miễn. Cả C3 và C4 giảm trong bệnh lupus ban đỏ hệ thống và viêm cầu thận màng tăng sinh type 1. Chỉ riêng C3 giảm gặp trong nhiễm khuẩn huyết, nhiễm nấm hoặc ký sih trùng, một số bệnh thận như viêm cầu thận cấp sau nhiễm khuẩn, viêm cầu thận màng tăng sinh type 2 và 3. Nồng độ bổ thể sẽ trở lại bình thường khi tình trạng bệnh nền được giải quyết, vì vậy theo dõi biến đổi của nồng độ bổ thể cho phép đánh giá tiến triển của bệnh và kết quả điều trị.
1.4.1. Nồng độ bổ thể huyết tương giảm gặp trong một số bệnh sau
- Nhiễm khuẩn do vi sinh vật
- Các bệnh tự miễn như lupus ban đỏ hệ thống, viêm khớp dạng thấp
- Phù mạch di truyền, phù mạch mắc phải
- Một số bệnh thận: viêm cầu thận cấp sau nhiễm khuẩn, viêm thận lupus, viêm cầu thận màng tăng sinh, bệnh thận IgA, thải ghép thận.
- Xơ gan, viêm gan
- Suy dinh dưỡng
- Nhiễm khuẩn huyết, shock
- Bệnh huyết thanh (bệnh phức hợp miễn dịch)
1.4.2. Nồng độ bổ thể huyết tương tăng gặp trong một số bệnh sau
- Ung thư: bệnh bạch cầu, u lympho Hogkin, sarcoma
- Viêm đại tràng
- Viêm tuyến giáp
- Nhồi máu cơ tim cấp
- Sarcoidosis
- Viêm khớp dạng thấp ở trẻ vị thành niên
2. Vai trò của bổ thể trong một số bệnh cầu thận
2.1. Viêm cầu thận cấp sau nhiễm liên cầu khuẩn
Bệnh sinh của viêm cầu thận cấp sau nhiễm liên cầu khuẩn là tổn thương cầu thận do cơ chế miễn dịch. Phức hợp miễn dịch hình thành và lưu hành trong máu và lắng đọng ở khoang dưới biểu mô cầu thận (khoang giữa màng nền và chân các tế bào biểu mô podocyte) do các kháng nguyên của liên cầu khuẩn là streptolysin O, streptokinase, hyaluronidase mang điện tích dương nên phức hợp miễn dịch của chúng cũng mang điện tích dương, chúng bị lớp điện tích âm của tế bào biểu mô giữa lại. Sự kiện này gây ra phản ứng quá mẫn type III làm tiêu thụ mạnh bổ thể C3. Bổ thể có vai trò quan trọng tham gia vào cơ chế miễn dịch của bệnh này, làm tăng số lượng bạch cầu xâm nhập vào lòng mao mạch cầu thận, kích thích các tế bào giải phóng các yếu tố tăng trưởng và các cytokin làm tăng sinh tế bào nội mạc, tăng sinh tế bào gian mạch. Viêm ở cầu thận làm phá hủy màng nền cầu thận gây tiểu máu, protein niệu, giảm mức lọc cầu thận, phù nề búi mao mạch cầu thận gây thiếu máu cầu thận kích thích tăng tiết renin làm tăng huyết áp.
Xét nghiệm bổ thể huyết tương thấy C3 giảm, C4 bình thường. Mức độ giảm nồng độ C3 có tương quan với tiến triển của bệnh, Nồng độ C3 hồi phục dần khi bệnh thuyên giảm. Vì vậy, theo dõi động học của nồng độ C3 huyết tương giúp đánh giá tiến triển của bệnh và đánh giá hiệu quả điều trị.
2.2. Bệnh thận do lupus ban đỏ hệ thống
Bệnh sinh của bệnh lupus ban đỏ hệ thống rất phức tạp có nhiều điểm còn chưa rõ. Cơ thể người bệnh tạo ra nhiều loại kháng thể kháng các thành phần nhân tế bào, các thành phần trong bào tương tế bào người bệnh. Người ta cho rằng hệ thống miễn dịch của người bệnh có khiếm khuyết ở cả hai phần. Thứ nhất là khiếm khuyết ở giai đoạn cuối của quá trình chết theo chương trình của tế bào (giai đoạn tiêu hủy, dọn sạch các tiểu thể chết rụng của tế bào) khiến các thành phần của nhân tế bào và của bào tương tế bào không được tiêu hủy nhanh, bị ứ đọng và tràn vào máu. Thứ hai là khiếm khuyết của các tế bào có thẩm quyền miễn dịch đã nhận nhầm các thành phần nhân tế bào và các thành phần trong bào tương của tế bào là vật lạ và tạo kháng thể kháng lại các thành phần này.
Trong huyết tương bệnh nhân lưu hành nhiều kháng thể, nhưng quan trọng nhất cho chẩn đoán bệnh là kháng thể kháng nhân, kháng thể kháng dsDNA (chuỗi đôi DNA), kháng thể kháng Sm (Smith), kháng thể kháng phospholipid (kháng thành phần protein trong phân tử phospholipide).
Kháng thể kháng nhân có độ nhạy cao nhưng độ đặc hiệu thấp, được dùng để tầm soát và loại trừ, nếu kháng thể kháng nhân âm tính thì cho phép loại trừ bệnh lupus vì khi có bất cứ kháng thể nào kháng các thành phần của nhân thì kháng thể kháng nhân cũng sẽ dương tính.
Kháng thể kháng chuỗi đôi DNA (anti dsDNA) độ nhạy 70%, độ đặc hiệu 95-100%, thay đổi nồng độ của kháng thể kháng dsDNA có liên quan với mức độ hoạt động của bệnh.
Kháng thể kháng smith (anti Sm) là kháng thể kháng ribonucleoprotein, chúng hiện diện ở 5-30% bệnh nhân lupus, thay đổi nồng độ của kháng thể kháng Sm không liên quan với mức độ hoạt động của bệnh.
Hai kháng thể (anti dsDNA và anti Sm) rất có giá trị trong chẩn đoán, chúng có tính đặc trưng nhưng không đặc hiệu vì kháng thể kháng dsDNA còn dương tính trong một số bệnh như viêm gan mạn, xơ gan mật nguyên phát và một số bệnh truyền nhiễm.
Kháng thể kháng phospholipide có giá trị chẩn đoán thấp vì còn dương tính trong nhiều bệnh khác, nếu kháng thể kháng phospholipide dương tính thì nguy cơ bị huyết khối tĩnh mạch và tổn thương van hai lá (tổn thương Lipman Sach) cao.
Kháng thể kháng histon: Histone là các protein có độ kiềm cao có ở nhân tế bào có chức năng đóng gói và sắp xếp DNA thành các đơn vị cấu trúc gọi là nucleosome. Chúng đóng vai trò là cái ống để DNA cuốn quanh, và đồng thời cũng đóng vai trò trong việc điều hòa gen. Nếu không có histone thì DNA chưa được cuốn, nhiễm sắc thể sẽ trở nên rất dài. Có khoảng 1,8 mét DNA; cuốn quanh histone.
Lupus ban đỏ hệ thống là bệnh điển hình do phức hợp miễn dịch lưu hành trong máu (phản ứng quá mẫn type III), bổ thể được hoạt hóa theo con đường cổ điển làm giảm cả C3 và C4 trong huyết tương.
Tổn thương thận do lupus có thể là khởi đầu của bệnh lupus, nhưng cũng có thể xảy ra muộn trong quá trình tiến triển của bệnh. Mô bệnh học thận phức tạp, tất cả các thành phần của cầu thận đều bị tổn thương và được chia thành 5 lớp tổn thương. Trong quá trình tiến triển của bệnh có thể thấy có sự chuyển đổi các lớp tổn thương mô bệnh học, thông thường thấy lớp thấp chuyển lên lớp cao, ít thấy lớp cao chuyển về lớp thấp. Nếu sinh thiết thận nếu thấy tổn thương lớp III hoặc lớp IV thì có giá trị cao chẩn đoán bệnh lupus.
Trong bệnh thận do lupus ban đỏ hệ thống, giảm cả C3 và C4 trong huyết tương, mức độ thay đổi nồng độ C3 có liên quan với mức độ hoạt động của bệnh.
2.3. Bệnh cầu thận màng tăng sinh type 1
Chất lắng đọng thấy ở dưới tế bào nội mạc cầu thận, nhuộm miễn dịch huỳnh quang thấy lắng đọng IgG và bổ thể C3 dọc theo mao mạch cầu thận.
Trong huyết tương thấy có kháng thể kháng đoạn cuối của bổ thể ở 20% số bệnh nhân.
Ở viêm cầu thận màng tăng sinh type I, giảm cả C3 và C4 trong huyết tương.
2.4. Bệnh cầu thận màng tăng sinh type 2 (bệnh lắng đọng đặc)
Trong type bệnh này, chất lắng đọng lắng đọng trong lớp đặc của màng nền cầu thận nên còn được gọi là bệnh lắng đọng đặc.
Nhuộm miễn dịch huỳnh quang mô bệnh học thận thấy lắng đọng bổ thể C3 và properdin dọc theo màng nền mao mạch cầu thận, không thấy lắng đọng IgG, IgM, IgA, IgE, bổ thể C4 hoặc fibrin/fibrinogen.
Xét nghiệm huyết thanh thấy có yếu tố viêm thận C3 ở 80% số bệnh nhân. Yếu tố viêm thận C3 là tự kháng thể (IgG) kháng C3 convertase (C3 convertase là một enzyme được tạo ra trong chuỗi phản ứng hoạt hóa bổ thể. C3 convertase tồn tại trong thời gian rất ngắn nên chuỗi phản ứng hoạt hóa bổ thể sẽ ngừng khi vi sinh vật xâm nhập đã bị loại trừ. Khi có tự kháng thể kháng C3 convertase, tự kháng thể sẽ gắn với C3 convertase làm C3 convertase tồn tại kéo dài và nó tiếp tục duy trì phản ứng hoạt hóa bổ thể ngay cả khi vi sinh vật đã bị loại trừ, do đó phản ứng viêm vẫn tiếp diễn).
Ở bệnh viêm cầu thận màng tăng sinh type 2 giảm C3 còn C4 bình thường.
2.5. Bệnh cầu thận màng tăng sinh type 3
Chất lắng đọng thấy ở dưới tế bào nội mô cầu thận, nhuộm miễn dịch huỳnh quang thấy lắng đọng IgG và bổ thể C3 dọc theo mao mạch cầu thận.
Trong huyết tương thấy có kháng thể kháng đoạn cuối của bổ thể ở 70% số bệnh nhân.
Ở viêm cầu thận màng tăng sinh type 3, trong huyết tương thấy giảm C3 còn C4 bình thường.
Tài liệu tham khảo:
1. https://vi.wikipedia.org/wiki/B%E1%BB%95_th%E1%BB%83
2. https://www.msdmanuals.com/vi-vn/chuy%C3%AAn-gia/mi%E1%BB%85n-d%E1%BB%8Bch-h%E1%BB%8Dc-r%E1%BB%91i-lo%E1%BA%A1n-d%E1%BB%8B-%E1%BB%A9ng/sinh-h%E1%BB%8Dc-c%E1%BB%A7a-h%E1%BB%87-mi%E1%BB%85n-d%E1%BB%8Bch/h%E1%BB%87-th%E1%BB%91ng-b%E1%BB%95-th%E1%BB%83
3. https://www.microbiologybook.org/Vietnamese%20Immuno/vietnamese-immchapter2.htm
4. https://www.msdmanuals.com/vi-vn/chuy%C3%AAn-gia/r%E1%BB%91i-lo%E1%BA%A1n-m%C3%B4-c%C6%A1-x%C6%B0%C6%A1ng-v%C3%A0-m%C3%B4-li%C3%AAn-k%E1%BA%BFt/c%C3%A1c-b%E1%BB%87nh-l%C3%BD-kh%E1%BB%9Bp-t%E1%BB%B1-mi%E1%BB%85n/b%E1%BB%87nh-m%C3%B4-li%C3%AAn-k%E1%BA%BFt-h%E1%BB%97n-h%E1%BB%A3p-mctd
5. Hà Hoàng Kiệm. https://www.youtube.com/watch?v=V0nmmQBDRUA
6. Hà Hoàng Kiệm. https://www.youtube.com/watch?v=7c6dLWwSzTA&t=1446s
























