Cập nhật bệnh sinh và mô bệnh học thoái hóa đĩa đệm cột sống thắt lưng
Hà Hoàng Kiệm. “Bệnh thoái hóa khớp, chẩn đoán, điều trị và dự phòng” NXB TT và DL 2019.
1. Sơ lược về giải phẫu cột sống
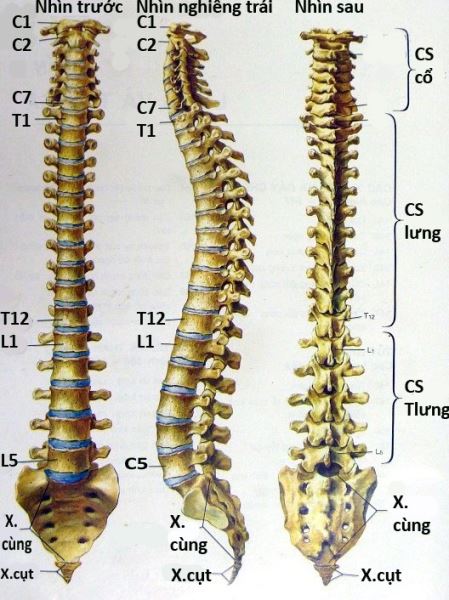
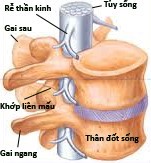
Cột sống của người gồm 33 - 34 đốt xương, được phân chia làm 5 đoạn. Cột sống cổ cong lồi về phía trước, gồm 7 đốt được đặt tên theo số thứ tự từ C1 đến C7. Cột sống lưng cong lồi về phía sau, gồm 12 đốt từ T1 đến T12. Cột sống thắt lưng cong lồi về phía trước, gồm 5 đốt từ L1 đến L5. Xương cùng gồm 5 đốt dính liền với nhau và tiếp khớp ở hai bên với 2 xương cánh chậu. Xương cụt gồm 4 - 5 đốt dính liền với nhau, nối tiếp với xương cùng. Đoạn cột sống lưng được gắn với khung xương sườn bằng các khớp sườn - cột sống, đoạn xương cùng được gắn với xương cánh chậu bằng khớp cùng - chậu, chỉ có đoạn cột sống cổ và cột sống thắt lưng được tự do. Do đó, đoạn cột sống cổ và cột sống thắt lưng có cử động rất linh động, hai đoạn cột sống này dễ bị tổn thương hơn các đoạn cột sống khác.
|
|
|
|
|
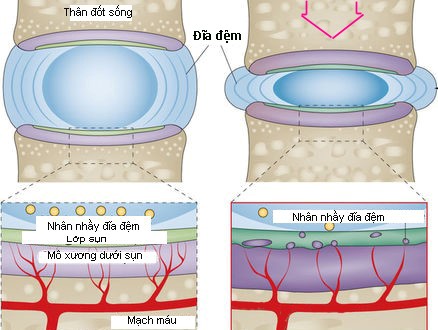
Hình 1. Cột sống và đĩa đệm cột sống.
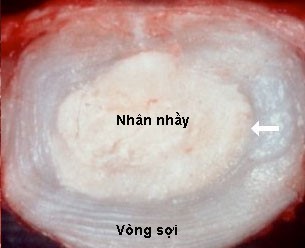
Giữa hai thân đốt sống có một khoảng cách, khoảng cách giữa bề mặt sụn của thân đốt sống phía dưới và bề mặt sụn của thân đốt sống phía trên gọi là khoang gian đốt sống. Nằm trong khoang gian đốt sống là đĩa đệm, nên khoang gian đốt sống còn được gọi là khoang đĩa đệm. Cột sống của người có tổng số 23 đĩa đệm. Giữa xương chẩm và đốt sống cổ một, giữa đốt cổ một và đốt cổ hai không có đĩa đệm. Giữa các đốt xương cùng và các đốt xương cụt cũng không có đĩa đệm. Tổng chiều cao của các đĩa đệm chiếm khoảng 1/4 đến 1/5 chiều cao cột sống. Đĩa đệm có hình thấu kính, hai mặt lồi, bao gồm nhân nhầy ở giữa, bao bọc quanh nhân nhầy là vòng sợi. Các sợi của vòng sợi gắn chặt với mâm sụn của hai đốt sống kế cận, nên mâm sụn của hai thân đốt sống kế cận đĩa đệm cũng được coi là thành phần của đĩa đệm. Đĩa đệm là cấu trúc đàn hồi, nhờ nó mà cột sống có thể cử động được. Đĩa đệm cũng là nơi hấp thu lực cơ học và chỉ được nuôi dưỡng bằng dịch thấm nên dễ bị thiểu dưỡng và thoái hóa. Khi tuổi càng cao các đĩa đệm không còn căng phồng và bị mỏng đi do thoái hóa và giảm tính đàn hồi, làm người ta có thể thấp đi 2 - 3 cm ở tuổi 70 so với tuổi 30.
Đĩa đệm ở người trẻ rất bền chắc, bằng chứng là nhiều người trẻ khi bị ngã từ trên cao xuống ở tư thế ngồi, thân đốt sống bị xẹp lún trong khi đĩa đệm không bị vỡ (không bị thoát vị đĩa đệm). Đĩa đệm thường bị thoát vị là các đĩa đệm đã bị thoái hóa, vì vậy những hiểu biết về thoái hóa đĩa đệm giúp chúng ta hiểu về thoát vị đĩa đệm rõ ràng hơn.
2. Bệnh sinh thoái hóa đĩa đệm
Đĩa đệm có hình thấu kính hai mặt lồi, xung quanh được cấu tạo bởi các vòng sợi tạo thành 15 - 20 lớp đan chéo nhau. Ở ngoại vi các sợi của vòng sợi chạy chếch nhưng độ chếch giảm dần để vào gần trung tâm thì các sợi của vòng sợi chạy ngang. Cấu trúc này giúp cho các lớp vòng sợi phía trong chịu được lực nén, các lớp vòng sợi phía ngoài tạo sự bền chắc dưới tác động của lực cơ học. Vòng sợi tạo thành một vỏ bọc rất chắc nhưng lại có tính đàn hồi, chỗ yếu nhất của vòng sợi là phía sau, ở đó các bó sợi collagen được sắp xếp ít hơn. Nhân nhầy ở giữa đĩa đệm là một tổ chức keo có thể chuyển động dồn đi dồn lại được. Đĩa đệm có chức năng như một giảm sóc thủy lực giữa hai thân đốt sống và giúp cho cột sống chuyển động được theo các chiều. Khi chịu lực theo chiều dọc, đĩa đệm dẹt lại, lực dàn đều ra xung quanh. Khi lực tác động giảm, đĩa đệm phồng trở lại do tính đàn hồi của các sợi collagen và elastin. Khi cúi, đĩa đệm bị ép ở phía trước, nhân nhầy chuyển dịch về phía sau. Khi ưỡn, đĩa đệm mở rộng ở phía trước, nhân nhầy chuyển động dồn về phía trước.
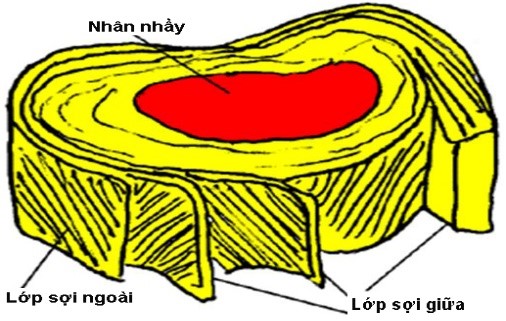
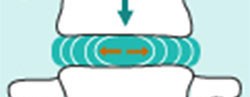
Hình 2. Hình vẽ cấu trúc đĩa đệm gồm nhân nhầy ở giữa và vòng sợi gồm nhiều lớp sợi (15-20 lớp) đan chéo nhau bao bọc xung quanh nhân nhầy (hình trái) và hình ảnh minh họa thay đổi hình thù đĩa đệm khi chịu lực tác động theo chiều thẳng trên xuống. Đĩa đệm dẹt lại, chiều cao khoang gian đốt sống hẹp lại, lực phân bố đều ra xung quanh đĩa đệm (hình phải).
Thành phần chính của vòng sợi là các sợi collagen. Các sợi collagen được đổi mới và thay thế liên tục bởi các tế bào sợi để giữ cho vòng sợi luôn bền chắc và đàn hồi. Khi còn trẻ, đĩa đệm rất chắc khỏe và đàn hồi tốt. Những chấn thương mạnh theo chiều dọc thường gây xẹp thân đốt sống hơn là vỡ đĩa đệm.
Để đánh giá mức độ lực tác động lên đĩa đệm cột sống thắt lưng, Wilke HJ và cộng sự (1998) đã đã cấy một con chíp đo áp lực có đường kính 1,5mm vào nhân nhầy đĩa đệm L4 - L5 của một người đàn ông tình nguyện 45 tuổi nặng 70kg. Áp lực đĩa đệm được ghi lại trong một ngày với các tư thế khác nhau: nằm, ngồi ghế không tựa, ngồi ghế có tựa, đứng thẳng, đứng cúi, nhấc vật nặng 20kg lên khỏi mặt đất ở các tư thế, ho, hắt hơi, cười, đi bộ, leo cầu thang và ngủ 7giờ… Kết quả tóm tắt được chỉ ra ở biểu đồ. Áp lực được tính theo tỉ lệ phần trăm so với áp lực đĩa đệm khi đứng thẳng. Như vậy khi đứng thẳng, áp lực đĩa đệm L4 - L5 là 100%. Ở tư thế nằm ngửa thư giãn, áp lực tác động lên đĩa đệm L4 - L5 là 25%, nghĩa là chỉ bẳng ¼ so với tư thế đứng thẳng. Nằm nghiêng, áp lực là 75%. Đứng cúi, áp lực tăng lên 150%. Đứng cúi, nhấc một vật 20kg lên khỏi mặt đất, áp lực tăng 220%. Ngồi tựa, áp lực tăng 140%. Ngồi cúi, áp lực tăng 185%. Ngồi cúi, nhấc vật 20kg lên khỏi mặt đất, áp lực tăng 275%. Kết quả nghiên cứu của Wilk cũng tương tự nghiên kết quả nghiên cứu của Nachemson (1966) cho thấy đĩa đệm cột sống thắt lưng phải chịu một tải trọng tăng lên gấp 1,5 - 2 lần ở các tư thế đứng cúi và tăng lên 3 lần hoặc hơn khi mang xách vật nặng. Rất tiếc, trong nghiên cứu này các tác giả không đo áp lực đĩa đệm ở tư thế ưỡn cột sống.
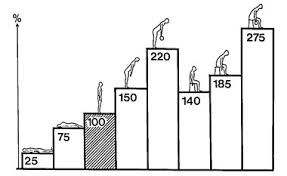
Hình 3. Biểu đồ áp lực tác động lên đĩa đệm cột sống thắt lưng L4 - L5 ở các tư thế khác nhau của cơ thể (tính theo tỉ lệ % so với tư thế đứng thẳng) theo nghiên cứu của Wilke HJ (1998).
Từ khi sinh ra cho đến trước 3 tuổi, các mạch máu nuôi đĩa đệm bị teo dần và sơ hóa, đĩa đệm không còn mạch máu nuôi dưỡng mà được nuôi dưỡng bởi dịch thấm từ thân đốt sống qua lớp sụn. Đây là sự thích nghi tuyệt vời của quá trình tiến hóa vì đĩa đệm luôn phải chịu tải với áp lực lớn hơn áp lực của dòng máu nên máu không thể chảy vào đĩa đệm được. Nhân nhầy và vòng sợi không có phân bố thần kinh nên khi bị nén ép hay nứt vỡ không gây ra cảm giác đau. Đặc tính này cũng là sự thích nghi trong quá trình tiến hóa. Vì đĩa đệm liên tục phải chịu tải quá mức trong quá trình sinh hoạt hoặc lao động, nếu có phân bố thần kinh cảm giác thì sẽ gây đau mà không thể hoạt động được. Nhưng đây cũng là một nhược điểm vì khi đĩa đệm bị quá tải áp lực, hoặc bị thoái hóa, hoặc nứt vỡ cũng không gây ra cảm giác gì. Chính vì vậy mà đĩa đệm cứ âm thầm thoái hóa cho đến khi xuất hiện tổn thương cho các mô xung quanh mới được phát hiện.
Vì chênh lệch áp lực thẩm thấu giữa đĩa đệm và mô xương dưới sụn ở thân đốt sống là không đáng kể, hệ mạch cấp máu cho mô xương dưới sụn và tính thấm của mô xương dưới sụn trong điều kiện bình thường không thay đổi, nên dịch nuôi dưỡng đĩa đệm được lưu thông chủ yếu do thay đổi áp lực cơ học lên đĩa đệm và lực đàn hồi của các sợi collagen trong vòng sợi. Khi áp lực đĩa đệm thấp, các sợi collagen của vòng sợi co lại làm đĩa đệm phồng trở lại tạo ra lực hút dịch thấm vào. Khi đĩa đệm chịu sức nén cơ học, áp lực thủy tĩnh trong đĩa đệm tăng, làm dịch thoát ra khỏi đĩa đệm. Như vậy khi chất lượng các sợi collagen của vòng sợi suy giảm, giảm tính đàn hồi thì dịch thấm vào nuôi dưỡng đĩa đệm giảm tạo ra vòng xoáy bệnh lý làm tăng quá trình thoái hóa đĩa đệm.
Cũng như sụn khớp, thoái hóa đĩa đệm xảy ra trong hai tình huống. Thứ nhất, cấu trúc đĩa đệm và chất lượng của các thành phần trong đĩa đệm bình thường nhưng đĩa đệm luôn phải chịu tải quá mức, kéo dài và lặp đi lặp lại gây thiếu dinh dưỡng cho đĩa đệm dẫn tới quá trình hóa sinh học trong đĩa đệm bị biến đổi làm hư hỏng vi cấu trúc của đĩa đệm, dần dần dẫn đến thoái hóa đĩa đệm. Thứ hai, lực tác động lên đĩa đệm là hợp lý, nhưng các thành phần cấu trúc của đĩa đệm có chất lượng kém cũng dẫn đến thoái hóa đĩa đệm. Đây là trường hợp đĩa đệm bị lão hóa ở người cao tuổi hoặc những người trong gia đình có bất thường gen tổng hợp collagen.
Những người cao tuổi đĩa đệm bị lão hóa, các tế bào sợi bị già và chết dần không được thay thế, tế bào thưa thớt dần và chức năng của tế bào cũng suy giảm. Các sợi collagen của vòng sợi chậm được thay thế, làm cho chất liệu của các sợi collagen bị suy giảm và vòng sợi trở nên yếu, giảm tính đàn hồi. Dần dần có những chỗ các sợi collagen bị tơi ra và đứt rách, khả năng chịu lực kém. Khi tuổi càng cao thì dinh dưỡng cho đĩa đệm càng kém dần. Quá trình lão hóa làm suy yếu vòng sợi, nhân nhầy và cả mô xương dưới sụn. Đĩa đệm giảm tính đàn hồi, mất nước, xẹp dần làm khoang gian đốt sống hẹp dần lại. Khi đĩa đệm bị lão hóa thì khả năng chịu lực giảm, mọi tác động quá mức của lực cơ học đều dễ gây ra tổn thương cho đĩa đệm như nứt rách vòng sợi và có thể gây ra lồi hoặc thoát vị đĩa đệm. Nhân nhầy là glucoprotein ngậm nước, tạo thành một dạng keo đặc. Ở người trẻ, 90% trọng lượng của nhân nhầy là nước. Người cao tuổi lượng nước trong đĩa đệm giảm dần làm nhân nhầy khô hơn, co nhỏ và bở, mất khả năng căng phồng. Khi cắt ngang đĩa đệm, nhân nhầy không còn phồng lồi lên mặt cắt như ở người trẻ. Nhân nhầy dễ bị vỡ dưới tác động của lực cơ học.
Mọi lý do làm tăng áp lực lên đĩa đệm kéo dài, lặp đi lặp lại, đều làm nuôi dưỡng đĩa đệm kém dẫn tới thoái hóa đĩa đệm. Những người béo phì, những người lao động ở tư thế ít thay đổi như nhân viên văn phòng, lái xe đường dài, thợ đứng máy dệt, thợ may, thợ làm nghề thủ công… phải ngồi hoặc đứng ở một tư thế lâu. Những người phải duy trì tư thế không thích hợp trong quá trình lao động, hoặc do lao động thường xuyên phải mang vác các vật nặng như công nhân xây dựng, thợ khuân vác, người làm nông nghiệp… làm đĩa đệm phải chịu tải kéo dài dẫn đến nuôi dưỡng đĩa đệm kém. Thiếu oxy làm quá trình chuyển hóa trong đĩa đệm thay đổi tạo ra nhiều acid và gốc oxy tự do (quá trình hóa sinh học trong đĩa đệm bị biến đổi), dẫn tới thoái hóa đĩa đệm sớm. Vận động cột sống là một biện pháp giúp lưu thông dịch nuôi dưỡng đĩa đệm làm cho dinh dưỡng đĩa đệm tốt, hạn chế thoái hóa đĩa đệm. Khi nằm nghỉ, áp lực đĩa đệm giảm chỉ còn ¼ (25%) so với đứng thẳng, do vậy việc cân đối giữa lao động và nghỉ ngơi hợp lý giúp phục hồi dinh dưỡng cho đĩa đệm, làm chậm quá trình thoái hóa đĩa đệm.
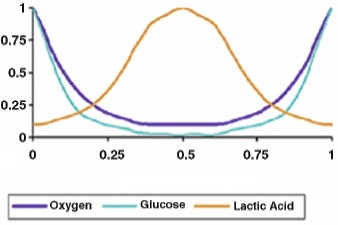
Hình 4. Mô hình minh họa cơ chế lưu thông dịch nuôi dưỡng đĩa đệm lúc bình thường và khi chịu tải. Hình trái: Áp lực đĩa đệm bình thường, đĩa đệm căng phồng, dịch thấm vào nuôi dưỡng đĩa đệm tốt. Hình giữa: Tải trọng lên đĩa đệm tăng, đĩa đệm bị nén dẹp xuống, dịch thấm vào nuôi dưỡng đĩa đệm kém. Hình phải: biểu đồ nồng độ các chất trong đĩa đệm khi áp lực nội đĩa đệm tăng. Khi áp lực trong đĩa đệm tăng, lượng oxy và glucose giảm, acid lactic tăng trong đĩa đệm.
Đĩa đệm thoái hóa bị mất nước, các sợi của vòng sợi giảm tính đàn hồi, tơi ra và dễ đứt rách, nhân nhầy khô hơn, kém mềm dẻo và bở nên dễ bị vỡ. Đĩa đệm sẽ bị xẹp dần, xuất hiện các vết nứt rách của vòng sợi, thường là lớp trong của vòng sợi bị tổn thương sớm hơn các lớp ở ngoài. Thành phần nhân nhầy tràn vào các vết rách của vòng sợi đẩy lớp ngoài của vòng sợi còn lành phồng ra ngoại vi. Khi đĩa đệm bị thoái hóa, nhất là khi có thoát vị đĩa đệm thì khoang gian đốt sống hẹp lại nhiều.
Vì đĩa đệm giảm tính đàn hồi, chiều cao đĩa đệm giảm, lực cơ học có thể truyền qua đĩa đệm tác động lên sụn bề mặt thân đốt sống và mô xương dưới sụn gây tổn thương lún nứt, kích thích phản ứng của mô xương dưới sụn. Giai đoạn sớm thấy tăng sinh vi mạch máu của mô xương dưới sụn ở vùng khe sụn tiếp giáp với xương. Tiếp theo là giai đoạn thiếu máu mạn tính của mô xương dưới sụn gây ra các hoại tử xương vi thể ở vùng mô xương dưới sụn. Giai đoạn muộn, thấy lắng đọng calci ở mô xương dưới sụn. Giai đoạn này thấy được trên phim chụp X-quang thường quy là hình ảnh đặc xương dưới sụn ở bề mặt thân đốt sống. Khi lớp xương dưới sụn bị calci hóa sẽ làm giảm số lượng vi lỗ của mâm sụn, tính thấm của mô xương dưới sụn và mâm sụn giảm, làm cản trở lưu thông dịch nuôi dưỡng đĩa đệm, tạo thêm một vòng xoáy bệnh lý thúc đẩy thoái hóa đĩa đệm tiến triển.
Do đĩa đệm giảm tính đàn hồi, bị phồng ra chu vi ép vào các dây chằng gây ra căng giãn dây chằng, có thể làm bong điểm bám dây chằng gây ra đau. Điểm bám của dây chằng vào rìa xương thân đốt sống bị bong, rách, kích thích mạnh quá trình cốt hóa bù đắp của màng xương vì màng xương bị tổn thương, làm hình thành các chồi xương và gai xương ở rìa thân đốt sống.
3. Mô bệnh học
Đĩa đệm khi bị thoái hóa có lượng nước giảm dần tùy mức độ thoái hóa làm chiều cao đĩa đệm giảm dần. Cắt đĩa đệm theo mặt phẳng ngang thấy đĩa đệm chuyển sang màu vàng nhạt, khô và bở. Vòng sợi không còn thấy rõ các lớp sợi, có chỗ mủn, đứt rách được lấp bởi các thành phần nhân nhầy tràn vào. Thông thường thấy các vòng sợi ở vùng trung tâm, sát với nhân nhầy bị hủy hoại nặng hơn vòng sợi ở ngoại vi. Nhân nhầy khô và bở, không còn là một khối gel trắng đều như bình thường, không còn phồng lên mặt cắt như ở người trẻ. Ranh giới giữa nhân nhầy và vòng sợi không còn rõ. Những chỗ vòng sợi yếu bị rách đứt, nhân nhầy tràn về phía đó nhưng các vòng sợi phía ngoài chưa rách hoàn toàn bị đẩy lồi ra gọi là lồi đĩa đệm. Trường hợp nặng thấy nhân nhầy bị vỡ, vòng sợi rách hoàn toàn xuyên suốt bán kính, chất liệu nhân nhầy thoát qua lỗ rách của vòng sợi ra khỏi chu vi của vòng sợi gọi là thoát vị đĩa đệm.
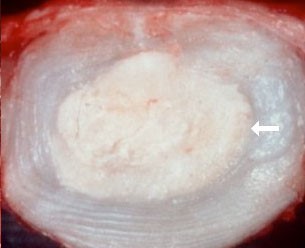
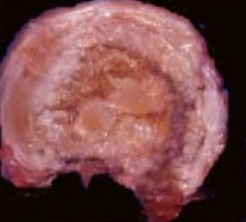

Hình 5. Tiêu bản cắt đĩa đệm theo mặt phẳng ngang, nhìn từ trên xuống. Hình trái: Đĩa đệm bình thường ở một người trẻ, mặt cắt sáng mịn, nhìn rõ các lớp của vòng sợi. Nhân nhầy là một khối gel trắng mịn, lồi phồng lên mặt cắt. Ranh giới giữa nhân nhầy và vòng sợi rõ (mũi tên trắng). Hình giữa: Đĩa đệm bị thoái hóa, chuyển sang màu vàng không đều, bở. Vòng sợi có nhiều chỗ mủn nhất là các vòng sợi ở lớp trong tiếp giáp với nhân nhầy, vòng sợi phía bên phải và phía trên phải mủn, rách nứt. Nhân nhầy chỗ loãng chỗ đặc, co nhỏ, ranh giới giữa nhân nhầy và vòng sợi không rõ. Hình phải: Đĩa đệm bị vỡ, rách ở phía bên sau cả hai bên, nhân nhầy tràn vào vùng vòng sợi bị đứt rách. Ở điểm 7 giờ, vòng sợi bị rách xuyên suốt bán kính, nhân nhầy thoát qua lỗ rách của vòng sợi chảy ra ngoài chu vi của vòng sợi gọi là thoát vị đĩa đệm.
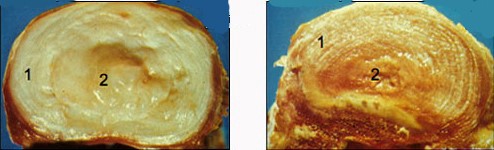
Hình 6. Tiêu bản cắt ngang đĩa đệm, nhìn từ trên xuống. hình trái: Mặt cắt đĩa đệm của một người 17 tuổi, chu vi đĩa đệm đều, cân đối, màu sắc sáng nhìn rõ các lớp của vòng sợi. Nhân nhầy mềm lỏng ở giữa, ranh giới giữa nhân nhầy và vòng sợi rõ. Hình phải: Đĩa đệm của một người 55 tuổi bị thoái hóa chuyển sang màu vàng, nhân nhầy đặc, co nhỏ và bở. Vòng sợi ở góc sau ngoài hai bên mủn, nhân nhầy và vòng sợi bị dồn về phía 7 giờ làm chu vi đĩa đệm ở vùng này lồi ra ngoài, nhưng nhân nhầy chưa thoát ra ngoài chu vi vòng sợi (lồi đĩa đệm). (1) vòng sợi, (2) nhân nhầy.
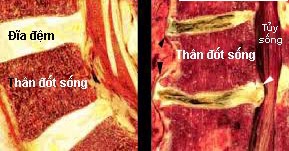
Hình 7. Tiêu bản cắt dọc cột sống thắt lưng. Hình trái: Cột sống thắt lưng ở một người trẻ có đĩa đệm bình thường. Đĩa đệm có màu trắng mịn, không vượt quá bờ thân đốt sống. Chiều cao khoang gian đốt sống bình thường, bề mặt xương dưới sụn thân đốt sống phẳng và nhẵn, góc lượn đều. Hình phải: Hai đĩa đệm thoái hóa bị xẹp, màu sắc không đều. Khoang gian đốt sống hẹp không đều, bề mặt xương dưới sụn thân đốt lồi lõm không đều. Lún nhẹ mặt trước thân đốt sống, gai xương ở rìa thân đốt sống (đầu mũi tên đen). Đĩa đệm phía dưới bị thoát vị ra sau đẩy lồi vào ống sống, chèn ép vào tủy sống (đầu mũi tên trắng).


(Trích trong cuốn “Thoái hóa khớp, chẩn đoán, điều trị và dự phòng” Hà Hoàng Kiệm 2019). Các bạn có thể tìm hiểu bệnh thoái hóa các khớp khác trong cuốn sách này. Sách có bán rộng rãi ở các nhà sách trên thị trường và được các nhà sách bán online như:
https://sachdayroi.com/benh-thoai-hoa-khop-chan-doan-dieu-tri-va-du-phong-nti10187469.html