Bệnh rỗng tủy và cứng tủy sống
1. Đại cương
1.1. Định nghĩa
Bệnh rỗng tủy sống (Syringomyelia) là bệnh mạn tính, tổn thương xảy ra ở tủy sống do hình thành nang hoặc khoang dịch lỏng trong tủy sống. Tổn thương này có thể phát triển mở rộng theo thời gian, trải dài xuống hai hoặc nhiều đoạn cột sống từ mức tổn thương ban đầu. Biểu hiện lâm sàng là những rối loạn vận động, cảm giác và dinh dưỡng.
Bất thường nội tủy được mô tả đầu tiên bởi Esteinne năm 1546, tới năm 1827 thuật ngữ về rỗng tủy mới chính thức được sử dụng bởi Charles P. Ollivier D’Angers.
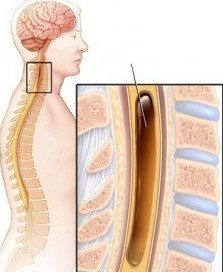
Hình 1. Mô hình rỗng tủy sống
1.2. Phân loại
- Theo lâm sàng (Borisova NA 1989) chia ra:
+ Sừng bên: 40 – 50%
+ Sừng trước: 10-15%
+ Hỗn hợp: 30 – 40%
+ Hành tủy:
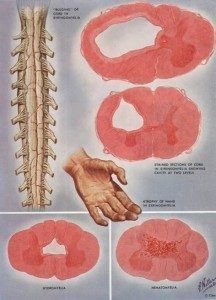
Hình 2. Vị trí tổn thương.
- Theo vị trí tổn thương bệnh lý:
+ Cột sống 8-10% (trong đó: cổ 2-4%, cổ – ngực 70 – 80%, ngực 10%, thắt lưng – cùng 1-2%)
+ Thân não
+ Cuống não – tủy sống
- Theo tiến trình của bệnh:
+ Ổn định: 25%
+ Tiến triển chậm: 50%
+ Tiến triển nhanh: 25%
- Theo các nguyên nhân và sinh bệnh học (1998):
+ Vô căn.
+ Có căn nguyên:
* Di tật cột sống bẩm sinh:
Tật Chiari: xảy ra ở những người có bất thường bẩm sinh ở bộ não được gọi là tật Chiari – trong quá trình phát triển của bào thai, phần dưới của não nhô từ phía sau đầu vào phần cổ của ống tủy sống. Các triệu chứng thường gặp bao gồm ói mửa, yếu cơ ở đầu và mặt, khó nuốt và nhiều mức độ kém trí tuệ khác nhau. Tình trạng liệt các cánh tay và chân cũng có thể xảy ra. Người lớn và thanh thiếu niên mắc tật Chiari trước đây chưa biểu hiện triệu chứng gì có thể có biểu hiện của những suy yếu diễn tiến, ví dụ như những cử động không chủ ý, nhanh, mắt cụp xuống. Những triệu chứng khác gặp phải có thể là chóng mặt, đau đầu, nhìn một thành hai, điếc, suy yếu khả năng phối hợp cử động và các giai đoạn đau cấp tính ở và xung quanh mắt.
Tật nứt đốt sống u tủy sống, viêm màng nhện và rỗng tủy sống tự phát (không rõ nguyên nhân).
* Sau chấn thương: có thể xảy ra sau khi người bệnh bị tổn thương tủy sống gây dính cứng tủy sống. Bệnh có thể xuất hiện sau hai tháng hoặc sau nhiều chục năm kể từ khi tổn thương xảy ra. Bệnh cứng tủy sống (Tethered Cord) là một bệnh lý xảy ra sau chấn thương một thời gian, khi mô sẹo hình thành và gây dính tủy sống vào màng cứng, màng mô mềm bao quanh tủy sống. Mô sẹo này ngăn cản dòng chảy bình thường của dịch tủy vòng quanh tủy sống và cản trở cử động bình thường của tủy sống trong màng. Tình trạng cột cứng gây nên sự hình thành nang trong tủy sống (bệnh rỗng tủy sống). Dây sống bị cột lại có thể xảy ra dù không có biểu hiện của bệnh rỗng tủy sống, nhưng sự hình thành nang sau chấn thương diễn ra phải do cột sống bị cột lại ở một mức độ nào đó.
* Phối hợp với não úng thủy
* Dị dạng cổ chẩm
* Viêm tủy sống thắt lưng
* Nang hố sau.
* U của chẩm lỗ lớn.
1.3. Nguyên nhân
Bệnh có hai thể: nguyên phát và thứ phát
Thứ phát có thể do lưu thông dịch não tuỷ bị tắc nghẽn hoặc bị rối loạn. Điều này có thể tạo nên khoang bất thường chứa đầy dịch não tuỷ của bệnh rỗng tủy sống. Gặp trong chấn thương (di chứng của chảy máu trong tủy sống hay viêm màng nhện tủy), hoặc do khối u của tủy sống (u thần kinh đệm, u mạch máu) hoặc do bất thường bẩm sinh gọi là dị dạng Chiari và các chấn thương trong khi sinh là nguy cơ của Bệnh rỗng tuỷ sống. Một số hiếm trường hợp Bệnh rỗng tuỷ sống là do di truyền.
1.4. Giải phẫu bệnh
Hốc rỗng nằm ở đoạn tủy sống cổ, độc lập đối với ống nội tủy và chứa đầy một chất dịch màu vàng nhạt. Có thể thấy tổn thương bó tháp. Những thể bẩm sinh thường kết hợp với những dị tật khác nữa.
2. Triệu chứng
2.1. Lâm sàng
Bệnh khởi phát chậm sau nhiều tháng đến vài năm, đặc biệt là sau một chấn thương. Những triệu chứng đầu tiên thường ảnh hưởng đến gáy, vai, cánh tay và bàn tay, bao gồm: yếu cơ, teo cơ và mất phản xạ gân xương. Đôi khi mất nhận cảm đau hoặc nóng lạnh, đặc biệt là ở bàn tay. Ngoài ra có thể gặp: đau và cứng gáy, vai, cổ, cánh tay và chân, rối loạn đại tiện và tiểu tiện.
Rỗng tủy thường tiến triển ở trung tâm tủy sống, gây ra hội chứng tủy trung tâm. Giảm cảm giác đau và nhiệt xảy ra sớm nhưng có thể không biểu hiện ra trong nhiều năm. Những bất thường đầu tiên được nhận ra có thể là vết bỏng hoặc vết cắt không gây đau. Rỗng tủy thường gây ra yếu, teo cơ, thường rung giật cơ và giảm phản xạ của bàn tay và cánh tay, giảm cảm nhận đau và nhiệt kiểu áo khoác tương ứng vùng chi phối trên vai, cánh tay và lưng là đặc trưng. Cảm giác nông, vị trí và cảm giác rung không bị ảnh hưởng. Liệt cứng xuất hiện và tiến triển ở giai đoạn muộn. Các triệu chứng thần kinh có thể không đối xứng.
Rỗng thân não có thể gây chóng mặt, rung giật nhẫn cầu, mất cảm giác mặt một hoặc hai bên, lưỡi teo và yếu, rối loạn ngôn ngữ, khó nuốt, khàn giọng, và đôi khi giảm cảm giác hoặc vận động do chèn ép tủy.
2.1.1. Những triệu chứng do tổn thương
Triệu chứng loại này tương ứng với những vị trí của hốc rỗng và có ảnh hưởng tới các chi trên và tới rễ của các chi này.
– Rối loạn cảm giác: thường bắt đầu bởi một vùng giới hạn, ngẫu nhiên phát hiện ra nhân một lần khám thực thể. Ở vùng này, bệnh nhân bị mất cảm giác đau nóng, lạnh nhưng cảm giác sâu thì còn duy trì. Hiện tượng phân ly cảm giác là do tổn thương (hốc rỗng) nằm ở gần đường giữa của tủy sống.
– Rối loạn dinh dưỡng: do tổn thương những sừng trước của tủy sống:
+ Teo cơ: cả hai bên, thường không đối xứng và bắt đầu ở những cơ của bàn tay (bàn tay khỉ, bàn tay có vuốt, bàn tay nhà thuyết giáo).
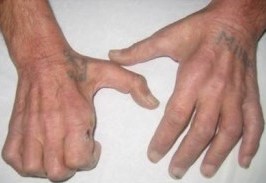
Hình 3. Teo cơ, mất phản xạ gân xương, rối loạn cảm giác xúc giác, nóng lạnh đau, còn cảm giác sâu.
+ Teo da, thâm nhiễm tầng chân bì, loét (chín mé không đau Morvan).
+ Bệnh khớp do thần kinh xảy ra ở chi trên.
+ Mất phản xạ gân: xảy ra sớm và ở chi trên.
– Những vận động rung cơ (xảy ra trong giai đoạn thoái hóa thần kinh) và phản ứng điện thoái hóa ở chi trên. Tất cả những rối loạn này chứng tỏ những neuron vận động ngoại vi bị phá hủy ở vị trí có tổn thương.
2.1.2. Những triệu chứng bên dưới tổn thương
Những triệu chứng này tác động tới chi dưới:
- Liệt nhẹ hai chi dưới hoặc liệt cứng.
- Tăng phản xạ gân và dấu hiệu Babinski.
Các dấu hiệu này chứng tỏ những neuron vận động trung ương cũng bị tổn thương (đường dẫn truyền vận động thuộc bó tháp).
2.2. Xét nghiệm cận lâm sàng
- Dịch não tủy bình thường.
- Xét nghiệm chẩn đoán hình ảnh:
+ Chụp cắt lớp vi tính (CT): CT có thể cho thấy u có hoặc không có hủy xương hoặc các bệnh lý cột sống khác mà bệnh nhân mắc phải:
+ Chụp cộng hưởng từ (MRI): MRI cột sống và tuỷ sống là công cụ đáng tin cậy nhất để chẩn đoán bệnh rỗng tuỷ sống. Trong một số trường hợp cần tiêm chất đối quang từ giúp phân biệt hình ảnh của khối u hay các bất thường khác. MRI có thể được lặp lại nhiều lần để theo dõi diễn tiến bệnh.
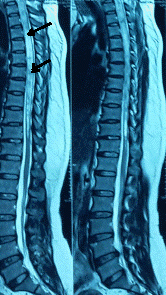
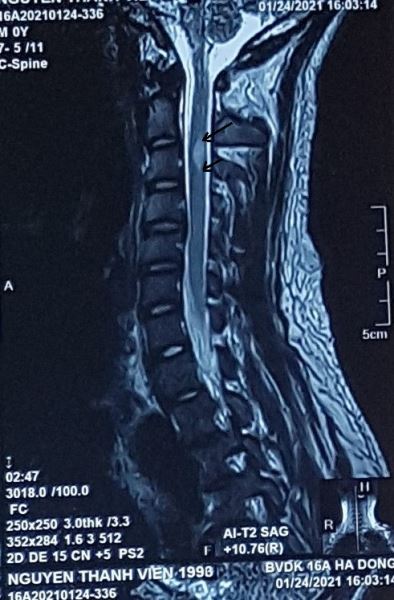
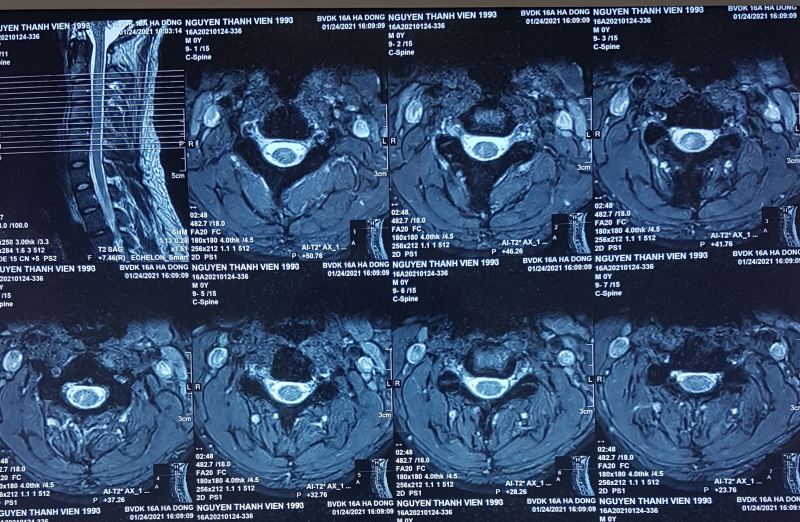
Hình 4. MRI của bệnh nhân nguyễn Thành Viên, sinh 1993, ở Cự Khê Thanh Oai, HN. Ảnh Sagital T2W thấy trong tủy sống đoạn cổ ngang C2-C3 đến ngang C3-C4 có hốc chứa dịch não tủy trong tủy sống có màu trắng (mũi tên), ảnh Axial T2W thấy khoang rỗng chứa dịch hình chêm (màu trắng) nằm lệch về bên phải tủy sống.
2.3. Chẩn đoán phân biệt với
- Bệnh teo cơ tủy sống (SMA: Spinal Muscular Atrophy) còn gọi là bệnh neuron sừng trước tủy sống: đặc trưng bởi sự chết dần của các tế bào thần kinh vận động ở sừng trước tủy sống và teo các cơ tương ứng với tế bào thần kinh chi phối bị tổn thương, do khiếm khuyết di truyền trong gen SMN1 (survival monitor neuron). Bệnh không gây rối loạn cảm giác và dinh dưỡng. Mời các bạn đọc thêm bài Bệnh teo cơ tủy sống và câu truyện tình cổ tích trong đời thực của Nguyễn Thị Vân: http://hahoangkiem.com/benh-than-kinh-tam-than/benh-neuron-van-dong-sung-truoc-tuy-song-hay-benh-teo-co-tuy-song-sma-3675.html
- Bệnh xơ cứng rải rác (MS: Multiple Sclerosis) còn gọi là bệnh xơ cứng não tủy rải rác là một bệnh tổn thương vỏ myelin của tế bào thần kinh do cơ chế tự miễn, xảy ra tại các thành phần của não và / hoặc tủy sống, dẫn đến các triệu chứng bệnh của hệ thần kinh nhưng hiếm có rối loạn dinh dưỡng, không có phân ly cảm giác nhiệt - đau. Mời các bạn đọc thêm bài Bệnh xơ cứng rải rác: http://hahoangkiem.com/benh-than-kinh-tam-than/benh-xo-cung-rai-rac-ms-multiple-sclerosis-3910.html
- Bệnh xơ cột bên teo cơ (ALS: Amyotrophic Lateral Sclerosis) còn gọi là bệnh Charcot được Charcot mô tả lần đầu tiên vào năm 1869. Đây là một bệnh thoái hoá thần kinh, tiến triển mạn tính với đặc điểm lâm sàng chủ yếu là: teo cơ, rung giật các sợi cơ và kèm theo hội chứng bệnh lý bó tháp, do tổn thương các nơron vận động ngoại vi kết hợp với tổn thương hệ tháp, không giảm hoặc mất cảm giác. Nguyên nhân chưa rõ, tổn thương thường gặp là ở phình tủy cổ và thắt lưng, các nhân dây thần kinh sọ não ở thân não: nhân dây XII, IX, X và nhân vận động của dây V, tổn thương các đường dẫn truyền ở cột bên của tuỷ sống, đặc biệt là bó tháp, có thể tổn thương ở các tế bào Betz nằm ở lớp thứ V và lớp thứ III của vỏ não. Đặc điểm của tổn thương là: phản ứng viêm và thoái hoá, các tế bào thần kinh bị thoái hoá hoặc huỷ hoại được thay bằng tổ chức xơ, các sợi thần kinh bị thoái hoá huỷ hoại bao myelin, các đường dẫn truyền thần kinh bị đứt đọan. Quanh các mạch máu có thâm nhiễm nhẹ các tế bào viêm. Tiến triển của tổn thương có xu hướng lan dần lên cao, bắt đầu thường từ phình tuỷ cổ lan dần lên hành não, cầu não và vỏ não. Mời các bạn đọc thêm bài Bệnh xơ cột bên teo cơ và câu truyện về nhà bác học thiên tài Stephen Hawking: http://hahoangkiem.com/benh-than-kinh-tam-than/benh-xo-cot-ben-teo-co-als-va-cau-truyen-ve-nha-bac-hoc-thien-tai-stephen-hawking-1510.html
– Bệnh teo cơ tiến triển Aran-Duchenne còn gọi là bệnh loạn lưỡng cơ Duchenne là một bệnh gây thoái hóa cơ và teo cơ do đột biến gen Dystrophin, là một gen lặn nằm trên cánh ngắn của nhiễm sắc thể X (Xq21) gây thiếu hụt protein Dystrophin nằm ở bề mặt màng tế bào cơ vân, đưa đến thoái hóa cơ và teo cơ. Trong bệnh này không có rối loạn cảm giác, teo cơ nhiều nơi đối xứng. Mời các bạn đọc thêm bài Bệnh teo cơ tiến triển Aran-Duchenne: http://hahoangkiem.com/benh-co-xuong-khop/benh-loan-luong-co-duchenne-dmd-duchenne-muscular-dystrophy-3933.html
– Bệnh tabet: là thể bệnh giang mai thần kinh gây tổn thương cột sau tủy sống, biểu hiện bằng rối loạn cảm giác và dinh dưỡng ở chi dưới cộng thêm chứng thất điều tủy sống. Giải phẫu bệnh thấy biểu hiện viêm màng não - rễ tủy sống ở bệnh nhân giang mai, xuất hiện ở rễ sau các dây thần kinh sống xảy ra thứ phát do tổn thương các cột sau của đoạn tủy thắt lưng - cùng. Màng nuôi và màng nhện đều bị dày lên và hạch gai (hạch của neuron cảm giác ở rễ sau của các dây thần kinh sống) bị thâm nhiễm. Lâm sàng xuất hiện sau 25 - 30 năm kể từ khi xuất hiện vết săng ở những bệnh nhân không được điều trị đúng cách. Biểu hiện lâm sành chính: Rối loạn cảm giác (Mất cảm giác sâu, mất phản xạ gân xương, còn cảm giác nông, không có bệnh lý bó tháp, không có phân ly cảm giác nhiệt - đau); không rối loạn vận động; có rối loạn nhãn cầu (dấu hiệu Argyll - Robertson: đồng tử co nhỏ, bờ chu vi đồng tử không đếu, viêm thần kinh thị giác); phản ứng huyết thanh dương tính.
– Chảy máu trong tủy sống (thường do chấn thương) cũng có thể để lại di chứng rỗng tủy sống thứ phát.
– Khối u tủy sống: chụp cắt lớp vi tính hoặc cộng hưởng từ hạt nhân (nếu không thực hiện chụp tủy sống) có thể cho thấy khối u.
2.4. Diễn biến
Kéo dài và bất thường. Mức độ tàn tật duy trì lâu ngày ở mức bộ phận. Hốc rỗng tủy lan tới hành não (bệnh rỗng tủy não) có thể gây ra những rối loạn nặng đối với sinh mạng.
3. Điều trị
3.1. Điều trị nội khoa
Nội khoa chỉ có thể điều trị triệu chứng. Việc điều trị phụ thuộc vào nguyên nhân bệnh và tình trạng bệnh, tuổi cũng như các triệu chứng của người bệnh. Nếu không được phẫu thuật, Bệnh rỗng tuỷ sống thường dẫn đến yếu tay và chân tiến triển, mất cảm giác bàn tay và đau, yếu mạn tính
3.2. Phẫu thuật giải chèn ép và dẫn lưu nang dịch
Phẫu thuật thường sẽ làm ngừng sự diễn tiến của bệnh, đôi khi làm các triệu chứng thần kinh có sẵn khá lên. Nếu bệnh rỗng tuỷ sống tái phát sau phẫu thuật thì có thể cần phải phẫu thuật thêm. Chúng có thể không hoàn toàn thành công.
Điều trị tủy sống bị cột cứng và bệnh rỗng tủy sống hậu chấn thương bằng phương pháp phẫu thuật. Việc gỡ tình trạng cột cứng cần phải qua quá trình phẫu thuật tinh vi để tách mô sẹo xung quanh tủy sống nhằm khôi phục lại dòng chảy của dịch tủy và cử động của tủy sống. Ngoài ra có thể đặt một mô ghép nhỏ ở điểm bị cột để củng cố khoang màng cứng và làm giảm nguy cơ hình thành lại sẹo. Nếu có u nang xuất hiện, có thể đặt vào trong khoang một ống hay ống dẫn để dẫn lưu dịch từ u nang. Phương pháp phẫu thuật thường nâng cao sức khỏe và làm giảm đau nhức; thường thì phẫu thuật này không khôi phục lại được chức năng cảm giác đã mất.
Bệnh nhân không có triệu chứng có thể không cần điều trị. Người già, bệnh nặng mạn tính không thể chịu được cuộc phẫu thuật có thể chỉ cần theo dõi chặt chẽ thay vì phẫu thuật.
Ca bệnh:
Bệnh nhân Nguyên Thành V. sinh 1993, ở Cự Khê, Thanh Oai, HN, đến phòng khám GS BV16A ngày 24.1.2021 khám với các triệu chứng: khoảng 1 tháng nay thấy tê dọc cánh tay phải từ vai xuống mặt ngoài cánh tay và cẳng tay, tê toàn bộ lòng bàn tay phải, cầm nắm bình thường nhưng cảm giác cầm các vật nóng hoặc lạnh thì không biết trong khi tay bên kia thì bình thường. Bệnh nhân không đau cổ vai, triệu chứng không thấy tăng nặng hay giảm so với lúc đầu. Đi khám ở bệnh viện huyện và một số phòng khám được chẩn đoán hội chứng cổ vai tay phải nhưng điều trị không thấy đỡ.
Khám bệnh nhân chúng tôi không tìm được điểm đau vùng cổ gáy hoặc dọc cánh tay và cẳng tay. Sức bóp cơ tay phải có vẻ yếu hơn tay trái. Giảm cảm giác xúc giác, đau, nóng lạnh toàn bộ bàn tay phải, cảm giác sâu như nhắm mắt gấp duỗi ngón tay bệnh nhân vẫn nhận biết được. Không thấy teo cơ. Phản xạ tam đầu, nhị đầu, châm quay bên tay phải mất, tay trái bình thường. Làm các nghiệm pháp đánh giá hẹp ống cổ tay phải âm tính. Phản xạ Hoffman chi trên cả hai bên âm tính. Phản xạ, cảm giác tay trái và hai chi dưới bình thường.
Chúng tôi cho bệnh nhân chụp MRI cột sống cổ có kết quả dưới đây.
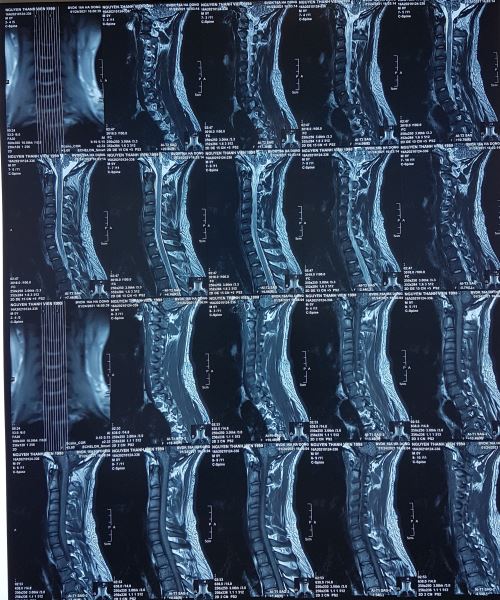
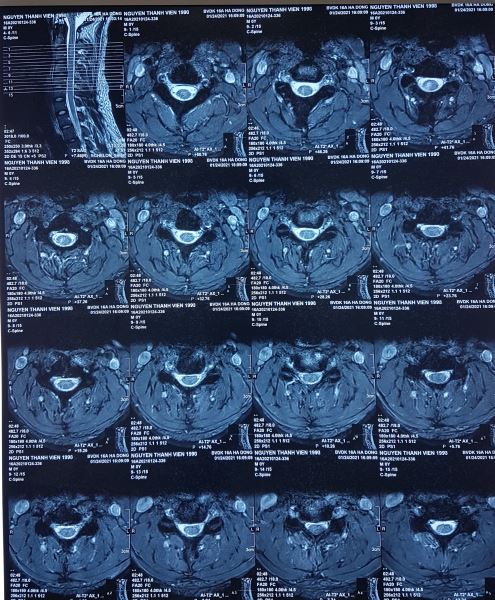
Hình 5. Hình ảnh Sagital T2W cho thấy một tổn thương hình thoi ranh giới rõ trong tủy sống kéo dài từ ngang mức C2-C3 xuống ngang mức C3-C4, tổn thương tăng tín hiệu đồng mức với dịch não tủy. Xung quanh tổn thương tủy sống bình thường không có phù nề. Hình ảnh Axial T2W cho thấy tổn thương hình chêm trong tủy sống lệch về bên phải tăng tín hiệu tương tự dịch não tủy, ranh giới rõ xung quanh không có phù nề. Ảnh T1W vùng tổn thương đồng tín hiệu với tủy sống. Kết luận: Bệnh rỗng tủy (Syringomyelia).
























