THOÁI HÓA KHỚP GỐI
(Trích trong cuốn “BỆNH THOÁI HÓA KHỚP, CHẨN ĐOÁN, ĐIỀU TRỊ VÀ DỰ PHÒNG” Hà Hoàng Kiệm. NXB TT&DL 2019. Trang 221 - 261 (Hình trong sách được in 4 màu sắc nét).
1. ĐẠI CƯƠNG
……………………………………………………………………………………………………………………………………………………………………………….
5. TRIỆU CHỨNG LÂM SÀNG
Thoái hóa khớp gối tiến triển âm thầm nhiều năm không có triệu chứng. Khi xuất hiện triệu chứng thì được gọi là bệnh thoái hóa khớp gối. Triệu chứng biểu hiện đầu tiên thường là đau khớp gối.
5.1. Đau khớp gối
Đau khớp gối là triệu chứng đầu tiên và cũng là triệu chứng luôn luôn có của thoái hóa khớp gối. Giai đoạn đầu, bệnh nhân chỉ có cảm giác gối không vững và đau nhẹ khi bước lên cầu thang, khi chạy hoặc khi đứng dậy từ tư thế ngồi xổm. Giai đoạn sau, đau khớp gối trở nên rõ rệt hơn, đau xuất hiện khi đi bộ đường dài, khi đứng dậy từ tư thế ngồi, khi lên cầu thang khiến bệnh nhân phải chống tay vào gối để bước lên. Đến giai đoạn muộn, mỗi cử động khớp gối đều gây đau khiến bệnh nhân lười vận động làm cho các cơ vận động khớp bị teo, rõ nhất là cơ tứ đầu đùi.
- Đau khớp gối do thoái hóa có đặc điểm là đau có tính chất cơ học: đau khi vận động, nhất là những động tác làm tăng lực tác động lên khớp, đau giảm và hết khi nghỉ ngơi.
- Ấn khe khớp hai bên, bệnh nhân có thể thấy đau do sụn chêm bị đẩy di động vào trong. Giai đoạn muộn khi gai xương rìa khớp phát triển lớn có thể sờ thấy được ở rìa mâm chày.
5.2. Có tiếng lạo xạo trong khớp
Người khám đặt lòng bàn tay lên trên xương bánh chè, tay kia cầm cẳng chân bệnh nhân vận động gấp duỗi khớp gối sẽ cảm thấy có tiếng lạo xạo trong khớp. Tiếng lạo xạo xuất hiện là do bề mặt sụn khớp không còn trơn bóng mà lồi lõm, lượng dịch khớp giảm và độ nhớt giảm, khi khớp vận động bề mặt khớp cọ sát vào nhau phát ra tiếng lạo xạo. Mặc dù có tiếng lạo xạo rõ nhưng bệnh nhân không thấy đau là do sụn khớp không có phân bố thần kinh. Khi sụn bị tiêu hoàn toàn, làm lộ mặt xương dưới sụn thì mỗi cử động của khớp khi đó đều gây đau vì bề mặt xương lộ ra bị cọ sát khi khớp vận động.
5.3. Cứng khớp
Dấu hiệu cứng khớp xảy ra vào buổi sáng hoặc sau khi không vận động khớp một thời gian. Sau vài cử động hoặc xoa bóp khớp thì khớp trở về trạng thái bình thường, hết cứng. Thoái hóa khớp càng nặng thì triệu chứng cứng khớp càng rõ. Dấu hiệu cứng khớp trong thoái hóa khớp diễn ra ngắn, thường dưới 30 phút, khác với cứng khớp do viêm khớp dạng thấp thường kéo dài trên 30 phút.
5.4. Hạn chế vận động
Giai đoạn đầu người bệnh chỉ cảm thấy khó khăn khi đi bộ xa, khi chạy. Giai đoạn muộn thấy khó khăn khi gấp duỗi khớp gối, nhất là những động tác làm tăng sức nặng lên khớp gối như ngồi xổm đứng dậy, bước lên cầu thang. Giai đoạn muộn khi sụn bề mặt khớp bị tiêu hủy để lộ mô xương dưới sụn thì mỗi cử động khớp đều gây đau làm bệnh nhân lười vận động, dẫn tới teo các cơ vận động khớp, teo cơ tứ đầu đùi là rõ nhất.
5.5. Tràn dịch khớp gối
Trong thời gian bị tràn dịch, bệnh nhân có thể thấy đau trong khớp cả khi nghỉ ngơi (đau có tính chất của viêm) nhưng thường chỉ đau nhẹ, cảm giác căng tức là chính. Tùy theo mức độ tràn dịch, có thể chỉ vài millilit, có thể tới hơn 20ml làm khớp gối sưng to, căng tức, tuy nhiên không có nóng đỏ. Dấu hiệu bập bềnh xương bánh chè dương tính. Chọc hút lấy được dịch khớp, thấy dịch trong hoặc vàng nhạt, độ nhớt giảm nhẹ (test mucin), xét nghiệm tế bào, sinh hóa bình thường, không có biểu hiện của dịch khớp viêm, xét nghiệm vi khuẩn âm tính, các xét nghiệm miễn dịch âm tính.
5.6. Biến dạng khớp
Giai đoạn muộn, khi gai xương rìa khớp phát triển to ra sẽ thấy khớp gối bị biến dạng, chân bị lệch trục kiểu vòng kiềng (kiểu chữ O) hoặc kiểu chân chữ X. Những trường hợp thoái hóa khớp không cân xứng như chỉ thoái hóa khớp đùi chày trong hoặc chỉ thoái hóa khớp đùi chày ngoài cũng gây lệch trục khớp. Thoái hóa khớp gối thường không gây biến dạng nhiều như bệnh viêm đa khớp dạng thấp, biến dạng trong thoái hóa khớp là do mọc gai xương, lệch trục khớp hoặc do thoát vị màng hoạt dịch, dần dần đưa đến tình trạng mất chức năng vận động, người bệnh không thể đi lại được nếu không dùng nạng.
5.7. Thoát vị màng hoạt dịch
Màng hoạt dịch khớp gối thường bị thoát vị ra phía sau vùng chám khoeo tạo thành một kén hoạt dịch, kén này còn có tên gọi là kén Baker. Kén Baker có thể to, nổi rõ trong chám khoeo, nhưng có lúc lại tự mất do kén có đường thông với khoang khớp, chất hoạt dịch chui trở lại trong khớp, hay gặp khi ngồi. Cần làm siêu âm chẩn đoán để phân biệt với một phồng động mạch. Kén hoạt dịch là lành tính, không cần điều trị, nhưng nếu chèn ép nhiều vào mạch máu và thần kinh thì có thể chọc hút và tiêm corticoid, tuy nhiên dễ tái phát do không bít được đường thông giữa kén và khoang khớp.
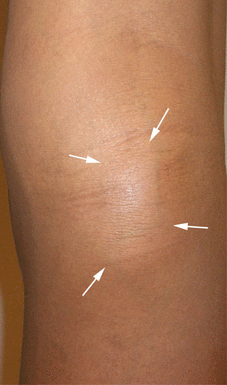
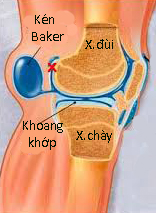
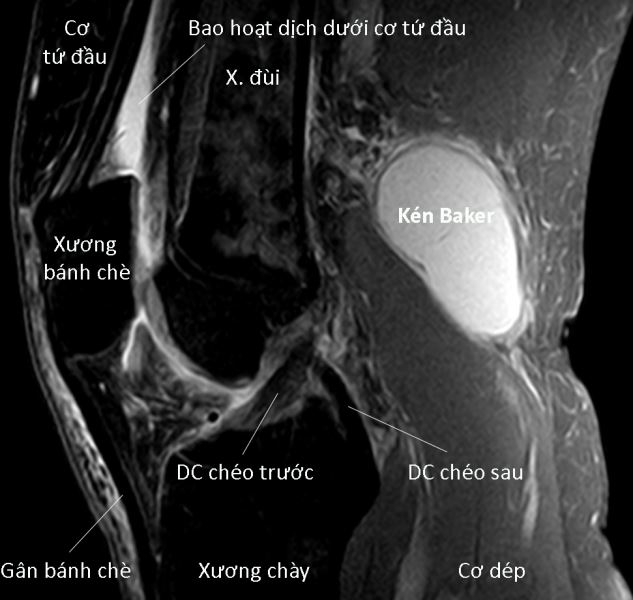
Hình 128. Nang bao hoạt dịch khớp gối (kén Baker). Hình trái: Kén Baker ở khoeo chân phải của một bệnh nhân được quan sát khi đứng. Hình giữa: Hình vẽ mô tả kén Baker có một đường thông với khoang khớp. Hình phải: Ảnh T2W chụp MRI cắt dọc cho thấy kén Baker ở vùng khoeo chân là khối dịch đồng tín hiệu với dịch trong bao hoạt dịch dưới cơ tứ đầu đùi.
6. TRIỆU CHỨNG CẬN LÂM SÀNG
6.1. X-quang qui ước
Có 3 dấu hiệu cơ bản:
- Hẹp khe khớp: Hẹp khe khớp là biểu hiện sớm nhất, khe khớp hẹp không đều. Cần so sánh với bên đối diện.
- Gai xương: Giai đoạn đầu chỉ thấy rìa khớp và thân xương không có hình lượn cong như bình thường mà bắt đầu hình thành góc, muộn hơn thấy các nhú xương ở rìa khớp. Giai đoạn muộn các gai xương phát triển to và dài gây biến dạng khớp.
- Đặc xương dưới sụn: Dấu hiệu này thấy muộn hơn vì thân xương chày và xương đùi đều là xương đặc, vì vậy dấu hiệu đặc xương dưới sụn có tương phản hình kém sẽ thấy muộn hơn. Khác với cột sống, ở cột sống thân đốt sống là xương xốp nên dấu hiệu đặc xương dưới sụn có tương phản hình tốt hơn nên phát hiện được sớm hơn.
Ngoài ba dấu hiệu trên còn có thấy các nang sụn là các hốc nhỏ lấn vào mô xương dưới dưới sụn.
Chẩn đoán giai đoạn thoái hoá khớp dựa trên X-quang theo Kellgren và Lawrence:
- Giai đoạn 1: Hẹp khe khớp nhẹ, gai xương nhỏ hoặc nghi ngờ có gai xương.
- Giai đoạn 2: Hẹp khe khớp rõ, gai xương rõ.
- Giai đoạn 3: Hẹp khe khớp vừa.
- Giai đoạn 4: Hẹp khe khớp nhiều kèm đặc xương dưới sụn.
6.2. Siêu âm khớp gối
Khớp gối ở nông cho nên thuận tiện cho khảo sát khớp bằng siêu âm.Siêu âm khớp gối cho phép đánh giá tình trạng hẹp khe khớp, đo được bề dày sụn khớp, gai xương, tràn dịch khớp, đánh giá được màng hoạt dịch khớp, phát hiện các mảnh sụn thoái hóa bong vào trong ổ khớp.
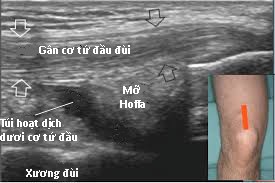
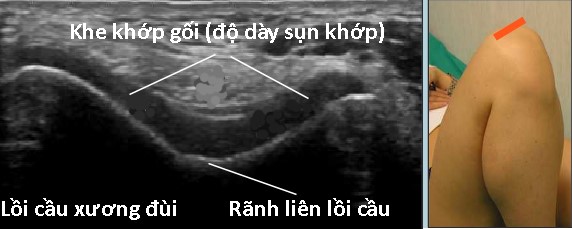
Hình 129. Siêu âm khớp gối bình thường. Hình trái: Khảo sát túi hoạt dịch dưới gân cơ tứ đầu đùi. Hình phải: Kháo sát khe khớp gối, đo độ dày sụn khớp.
6.3. Chụp cộng hưởng từ (MRI)
Phương pháp này có thể quan sát được hình ảnh khớp một cách đầy đủ trong không gian 3 chiều, phát hiện được các tổn thương sụn khớp, mô xương dưới sụn dây chằng, màng hoạt dịch.
- Sụn khớp: Ảnh T2W, sụn bình thường là viền giảm tín hiệu có độ dày đồng đều phủ bề mặt đầu xương. Hai sụn khớp của hai đầu xương ngăn cách nhau bởi vệt tăng tín hiệu của dịch khớp. Sụn tổn thương do thoái hóa thì độ dày giảm, bề mặt sụn không đều, thậm chí có chỗ mất sụn.
- Mô xương dưới sụn: Bình thường viền xương dưới sụn đều, nhẵn, mô xương đồng tín hiệu với vùng thân dương bên dưới. Khi bị thoái hóa thì tiến triển qua 3 giai đoạn:
+ Giai đoạn sớm: Tăng sinh mạch máu vùng xương dưới sụn, trên T2W thấy tăng tín hiệu, T1W thấy giảm tín hiệu.
+ Giai đoạn tiếp: Thiếu máu mạn tính của mô xương dưới sụn gây hoại tử xương vi thể, biểu hiện trên T2W giảm tín hiệu, T1W tăng tín hiệu. Viền xương không đều do có chỗ lún.
+ Giai đoạn muộn: Đặc xương dưới sụn do lắng đọng calci vào mô xương hoại tử vi thể biểu hiện trên cả hai ảnh T2W và T1W là giảm tín hiệu.
- Gai xương rìa khớp: Gai xương là các trồi giảm tín hiệu trên cả T2W và T1W ở viền đầu xương.
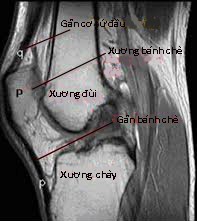
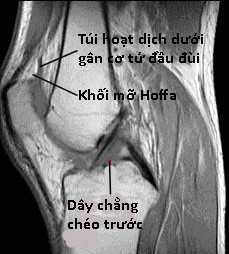
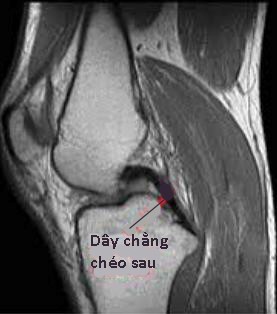
Hình 130. Hình ảnh MRI khớp gối bình thường. Ảnh T1W cắt dọc theo mặt phẳng trước sau ở các lớp cắt khác nhau trên cùng một khớp gối. p: Chữ màu đen là xương bánh chè, chữ màu trắng là gân bánh chè, q: Gân cơ tứ đầu đùi.
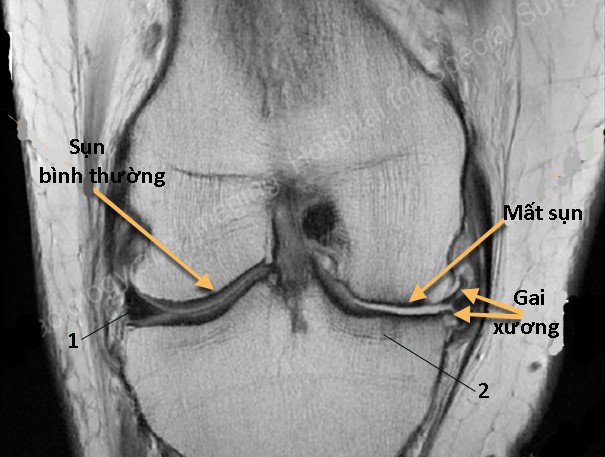
Hình 131. Hình ảnh thoái hóa khớp đùi chày trong của khớp gối trên phim MRI. Ảnh T2W cắt dọc theo mặt phẳng trán cho thấy khớp đùi chày ngoài bình thường với lớp sụn khớp bề mặt lồi cầu và lớp sụn bề mặt mâm chày bình thường, có chiều dày đồng đều và bề mặt phẳng nhẵn. Vệt tăng tín hiệu ở giữa là dịch khớp, hình tam giác giảm tín hiệu ở khe khớp phía ngoài là sụn chêm ngoài (1). Khớp đùi chày trong bị thoái hóa biểu hiện sụn khớp của cả lồi cầu và sụn mâm chày mỏng đi và có chiều dày không đều. Viền xương dưới sụn lồi lõm không phẳng do hiện tượng lún xương. Mô xương dưới sụn mâm chày giảm tín hiệu tương ứng với Tương ứng Modic týp II (2). Gai xương rìa khớp là các chồi giảm tín hiệu ở rìa khớp.
6.4. Nội soi khớp gối
Phương pháp nội soi khớp cho phép quan sát trực tiếp: khoang khớp, sụn chêm (trong và ngoài), sụn khớp (của lồi cầu xương đùi, mâm chày, xương bánh chè), màng hoạt dịch khớp và các túi cùng hoạt dịch xung quanh khớp, các dây chằng chéo. Đánh giá được các tổn thương thoái hoá của sụn khớp ở các mức độ khác nhau. Qua nội soi khớp, kết hợp sinh thiết màng hoạt dịch để làm xét nghiệm tế bào chẩn đoán phân biệt với các bệnh lý khớp khác.
Nội soi khớp thường kết hợp để can thiệp điều trị như bơm rửa khoang khớp để lấy đi các mẩu sụn bong ra và loại các cytokin viêm trong dịch khớp, làm sạch mô sụn, lấy các mô sụn sắp bị bong ra, cắt gọt, sửa chữa bề mặt sụn khớp. Có thể làm các thủ thuật như khoan kích thích tạo xương, cấy sụn tự thân… hiện nay không còn chỉ định nội soi để chẩn đoán thoái hóa khớp đơn thuần vì đã có các phương pháp không xâm nhập khác như siêu âm, MRI thay thế.
Outbright chia hình ảnh thoái hóa khớp qua nội soi thành 4 độ:
- Độ 0: Sụn khớp bình thường.
- Độ 1: Sụn khớp vùng thoái hóa trở nên mềm hơn, phù nề và có thể đổi màu vàng.
- Độ 2: Khuyết một phần bề dày của sụn hoặc xuất hiện các vết nứt trên bề mặt sụn khớp.
- Độ 3: Vết nứt hoặc khuyết sụn sâu hơn đi gần hết bề dày của sụn, nhưng chưa lộ xương.
- Độ 4: Mất hoàn toàn bề dày của sụn, lộ xương dưới sụn.
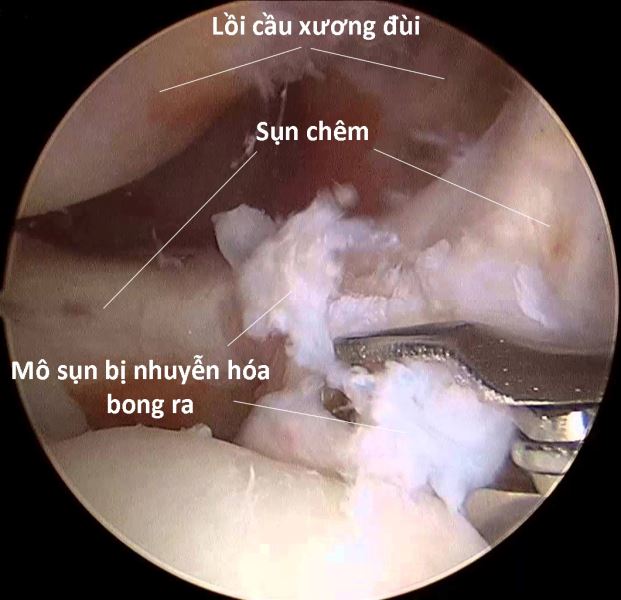
Hình 132. Hình ảnh nội soi khớp gối ở một bệnh nhân có tràn dịch khớp gối do thoái hóa khớp cho thấy: Bề mặt sụn lồi cầu và mâm chày có vài chỗ bắt đầu bị tơi ra, vẫn còn những chỗ bình thường với bề mặt nhẵn bóng và đều. Phần 1/3 trong của sụn chêm bị nhuyễn hóa bong ra tạo thành đám dị vật là tác nhân gây viêm và tràn dịch khớp gối.
6.5. Các xét nghiệm khác
- Xét nghiệm máu và sinh hoá: Xét nghiệm công thức máu và sinh hóa máu bình thường, tốc độ lắng máu bình thường.
- Dịch khớp: Dịch khớp ở khớp thoái hóa là dịch khớp bình thường, không phải dịch khớp viêm. Dịch trong hoặc vàng nhạt, độ nhớt giảm nhẹ, xét nghiệm sinh hóa bình thường: protein <35g/l, glucose thấp hơn glucose máu. Xết nghiệm tế bào bình thường (<2000 tế bào/1mm3), các xét nghiệm miễn dịch như yếu tố dạng thấp (RF), kháng thể kháng nhân âm tính, xét nghiệm vi khuẩn âm tính, không có các vi tinh thể như acid uric, natri pyrophosphat trong dịch khớp.
7. BIẾN CHỨNG
- Tràn dịch khớp: do phản ứng viêm của màng hoạt dịch. Khi sụn khớp bị nhuyễn hóa bong ra trở thành các dị vật, kích thích phản ứng viêm tương tự như viêm khớp vi tinh thể.
- Biến dạng chi: do xuất hiện các gai xương gây lệch trục khớp hoặc thoát vị màng hoạt dịch hoặc do thoái hóa khớp không cân đối giữa khớp đùi chày trong và khớp đùi chày ngoài.
- Thoát vị màng hoạt dịch: tạo kén hoạt dịch vùng chám khoeo (kén Baker).
- Khiếm khuyết vận động: bệnh nhân khó khăn trong đi lại, có thể không tự đi lại được mà phải dùng dụng cụ hỗ trợ như nạng, nẹp gối.
8. CHẨN ĐOÁN
8.1. Chẩn đoán xác định
Tiêu chuẩn chẩn đoán thoái hóa khớp của Hội thấp khớp học Mỹ-ACR (American College of Rheumatology), 1991.
- Căn cứ vào lâm sàng, X-quang và xét nghiệm:
(1). Đau khớp gối trong 1 tháng gần đây.
(2). Gai xương ở rìa khớp trên X-quang.
(3). Dịch khớp là dịch thoái hóa.
(4). Tuổi ³ 40.
(5). Cứng khớp <30 phút.
(6). Lạo xạo khớp khi cử động.
Chẩn đoán khi có:
+ Yếu tố 1+2 hoặc
+ Yếu tố 1+3+5+6 hoặc
+ Yếu tố 1+4+5+6.
- Căn cứ vào lâm sàng đơn thuần:
(1). Đau khớp.
(2). Lạo xạo khớp khi vận động.
(3). Cứng khớp dưới 30 phút.
(4). Tuổi ³ 38.
(5). Sờ thấy phì đại xương.
Chẩn đoán xác định khi có:
+ Yếu tố 1+2+3+4 hoặc.
+ Yếu tố 1+2+5 hoặc.
+ Yếu tố 1+4+5.
Lưu ý: Các tiêu chuẩn trên chủ yếu được sử dụng để chẩn đoán ban đầu có ý nghĩa chọn lọc. Chẩn đoán thoái hóa khớp là chẩn đoán loại trừ, do vậy cần phải chẩn đoán loại trừ các bệnh khớp khác mới cho chẩn đoán xác định, vì hình ảnh thoái hóa trên phim chụp X-quang khớp thường quy luôn tồn tại.
8.2. Chẩn đoán phân biệt
- Viêm khớp dạng thấp: Chẩn đoán phân biệt khi chỉ tổn thương tại khớp gối, đặc biệt khi chỉ biểu hiện một khớp: tình trạng viêm tại khớp và các biểu hiện viêm rõ (tốc độ máu lắng tăng, CRP tăng…) và có thể có yếu tố dạng thấp dương tính (RF dương tính). Thường được chẩn đoán qua nội soi và sinh thiết màng hoạt dịch.
- Bệnh gút: cần chẩn đoán phân biệt khi chỉ có viêm ở khớp gối: acid uric máu tăng, dịch khớp có tinh thể acid uric, có hạt Tophy ở vành tai hoặc cạnh các khớp.
9. ĐIỀU TRỊ
9.1. Nguyên tắc điều trị
- Giảm đau trong các đợt tiến triển.
- Hạn chế thoái hóa khớp tiến triển, làm chậm lại quá trình thoái hóa khớp.
- Hạn chế và ngăn ngừa biến dạng khớp, phục hồi chức năng vận động của khớp.
- Tránh các tác dụng không mong muốn của thuốc, lưu ý tương tác thuốc và các bệnh kết hợp ở người cao tuổi.
9.2. Điều trị bảo tồn
Cho tới nay, chưa có phương pháp điều trị nào cho phép tái sinh lại sụn khớp đã bị hư hỏng, cũng chưa có biện pháp nào điều trị khỏi được thoái hóa khớp. Những thuốc hiện đang có đều chưa đủ bằng chứng về tính hiệu quả của nó. Ghép sụn khớp và cấy tế bào gốc vẫn còn trong giai đoạn thực nghiệm.
Các biện pháp dùng thuốc chỉ có tác dụng điều trị triệu chứng mà không hạn chế được tiến triển của thoái hóa khớp, đồng thời có nhiều tác dụng phụ khi phải điều trị kéo dài. Một số thuốc tác dụng kéo dài được cho là cải thiện chất lượng sụn, bảo vệ mô xương dưới sụn, nhưng chưa đủ bằng chứng chứng minh. Các biện pháp vật lý trị liệu tỏ ra có hiệu quả tốt trong cải thiện triệu chứng, làm giảm số đợt tiến triển và giảm nhẹ triệu chứng của mỗi đợt tiến triển của bệnh và hầu như không có tác dụng phụ cần được khuyến khích áp dụng.
9.2.1. Điều trị không dùng thuốc
Hầu hết các biện pháp điều trị không dùng thuốc tác động vào cơ chế bệnh sinh của thoái hóa khớp là cải thiện tuần hoàn và dinh dưỡng các mô của khớp, vì vậy các biện pháp này không chỉ có tác dụng điều trị triệu chứng mà còn có tác dụng làm chậm lại quá trình tiến triển của thoái hóa khớp. Từ kết quả nghiên cứu 140 bệnh nhân bị thoái hóa khớp gối điều trị tại khoa Phục hồi chức năng Bệnh viện 103 (2006) chúng tôi khuyến cáo như sau: Những bệnh nhân bị thoái hóa khớp có biểu hiện lâm sàng mức độ nhẹ và vừa thì các biện pháp không dùng thuốc cần được ưu tiên lựa chọn đầu tiên. Với các trường hợp bệnh nặng, nên phối hợp các biện pháp dùng thuốc và không dùng thuốc sẽ cho kết quả tốt hơn là dùng một phương pháp đơn độc. Các biện pháp không dùng thuốc tuy tác dụng cải thiện triệu chứng chậm hơn dùng thuốc nhưng là các biện pháp điều trị an toàn, có thể điều trị kéo dài mà không gây tác dụng phụ.
9.2.1.1. Các biện pháp giảm đau
- Điều trị bằng dòng điện xung: Sử dụng các dòng điện xung có tác dụng ức chế như dòng xung hình sin, dòng xung giao thoa, dòng xung hình vuông, dòng TEN, dòng BUSTEN… đặt hai điện cực hai bên khớp gối, thời gian điều trị một lần 10 - 15 phút, một đến hai lần/ngày, một đợt 20 - 30 ngày, nghỉ 10 ngày có thể điều trị tiếp. Cường độ dòng điện xung tùy theo cảm giác của bệnh nhân, điều chỉnh sao cho cường độ dòng điện nằm trong vùng có hiệu lực điều trị.
Dòng điện xung có tác dụng giảm đau ngay trong thời gian điều trị và có tác dụng kéo dài sau khi ngừng điều trị 6 giờ. Tác dụng giảm đau của các dòng điện xung được giải thích theo thuyết cổng kiểm soát (gate control) của Melzack và Wall (1965). Các dòng điện xung có tần số trên 80Hz, có độ dốc xung thoải, độ rộng xung lớn được dẫn truyền chủ yếu theo sợi thần kinh có kích thước to (sợi Aα và sợi Aβ) sẽ gây hưng phấn neuron liên hợp trong tủy sống. Neuron liên hợp được hưng phấn sẽ ức chế trước xinap dẫn truyền của cả sợi to và sợi nhỏ (cổng đóng) xung không truyền lên đồi thị được. Các dòng điện xung còn kích thích làm giải phóng endorphin, được coi là một morphin nội sinh, có tác dụng giảm đau. Ngoài tác dụng giảm đau, dòng điện xung còn làm tăng tuần hoàn, tăng dinh dưỡng các tổ chức phần mềm của khớp, cải thiện tính thấm của các mô mềm, do đó cải thiện dinh dưỡng bao khớp, dây chằng, mô xương dưới sụn và dinh dưỡng sụn khớp.
- Điện di ion thuốc: Sử dụng dòng điện một chiều đều (dòng điện Galvanic) để điện di thuốc natri salicilat 2% hoặc novocain 5% vào khớp gối. Hai điện cực đặt hai bên khớp gối, cường độ dòng điện đặt trên ngưỡng cảm giác, dưới ngưỡng đau, điều trị 20 phút/lần, 1 - 2 lần/ngày, một đợt 20 - 30 ngày. Phương pháp này kết hợp được tác dụng giảm đau của thuốc và tác dụng của dòng điện một chiều đều là làm di chuyển ion dẫn tới tăng tính thấm của mô. Đồng thời dòng Galvanic còn tạo ra sự phân cực giữa hai phía của các màng sinh học, do đó gây ra các phản ứng thần kinh và thần kinh thể dịch vừa có tác dụng giảm đau vừa cải thiện tuần hoàn dinh dưỡng cho các mô của khớp.
- Châm theo huyệt và cứu bằng mồi ngải: Đây là các biện pháp y học cổ truyền tác động lên huyệt vị và kinh lạc giúp giảm đau.
9.2.1.2. Các biện pháp điều trị bằng nhiệt nóng
Điều trị bằng nhiệt nóng tại chỗ giúp tăng tuần hoàn, tăng tính thấm của mô, tăng chuyển hóa, tăng khả năng kháng viêm, kích thích tái tạo mô tổn thương. Vì vậy, các biện pháp điều trị nhiệt nóng tại chỗ rất thích hợp để điều trị bệnh thoái hóa khớp gối vì khớp gối là khớp ở nông.
- Điều trị bằng paraffin: Paraffin chỉ là chất trung gian truyền nhiệt, thực chất là điều trị bằng nhiệt nóng. Miếng paraffin có nhiệt độ 40 - 45 độ được đắp quanh gối sẽ truyền nhiệt vào làm tăng nhiệt độ của mô khớp trong thời gian 20 - 30 phút. Tăng nhiệt gây giãn mạch, tăng tuần hoàn, tăng tính thấm, tăng chuyển hóa, do đó làm tăng dinh dưỡng và giúp phục hồi các tổn thương của các mô mềm của khớp và phần xương dưới sụn khớp. Cũng có thể đắp nóng khớp gối bằng các loại túi trườm hoặc các chất trung gian truyền nhiệt khác như túi silicagel, khay nhiệt điện, các loại túi chươmg nóng, lá ngải cứu sao nóng, cám rang, muối rang nóng.
- Bức xạ hồng ngoại: Tia hồng ngoại là bức xạ ánh sáng có bước sóng 780 - 400.000 nm, là tia nhiệt. Khi mô cơ thể hấp thu tia hồng ngoại sẽ tăng nhiệt. Điều trị bằng tia hồng ngoại vào khớp gối (có thể dùng đèn hồng ngoại hoặc hòm tắm ánh sáng) cũng có tác dụng điều trị tương tự như paraffin nóng.
9.2.1.3. Điều trị bằng sóng điện từ trường cao tần
Sóng ngắn, sóng cực ngắn hoặc vi sóng là có tác dụng rất tốt với thoái hóa khớp. Khi điều trị bằng sóng điện từ trường cao tần, các mô hấp thu sóng điện từ trường cao tần và siêu cao tần sẽ tăng nhiệt độ. Mức độ tăng nhiệt của các mô phụ thuộc vào lượng nước có trong mô, mô càng nhiều nước thì tăng nhiệt càng cao. Do đó điều trị bằng sóng điện từ trường cao tần và siêu cao tần thích hợp được với cả các mô ở sâu. Các mô nằm sâu như sụn khớp, mô xương dưới sụn, các mô mềm như bao khớp, màng hoạt dịch, dây chằng, đều tăng nhiệt độ dưới tác dụng của sóng điện từ trường cao tần và siêu cao tần. Tăng nhiệt độ làm tăng tuần hoàn và tăng tính thấm, có tác dụng giảm đau, kháng viêm và phục hồi dinh dưỡng cho mô. Ngoài tác dụng tăng nhiệt, các sóng điện từ trường cao tần và siêu cao tần còn có tác dụng đện từ làm tăng di chuyển của các phân tử mang điện, làm tăng tính thấm của mô. Nếu muốn tác dụng tăng nhiệt là chính thì sử dụng chế độ điều trị liên tục, nếu muốn tác dụng điện từ trường là chính thì chọn chế độ xung.
9.2.1.4. Thủy trị liệu
Các biện pháp tắm bùn khoáng, tắm nước suối khoáng nóng, tắm hơi ướt, tắm hơi khô, tắm phun áp lực, tắm trong bồn tạo sóng là các biện pháp tốt cho toàn thân trong đó có hệ xương khớp.
Bơi là biện pháp rất tốt cho khớp, trong đó có khớp gối, phục hồi lại hoạt động chức năng của khớp. Trong nước, khớp gối được giảm tải, vận động các cơ khi bơi giúp phục hồi lại sức cơ và hoạt động của khớp.
9.2.1.5. Đi xe đạp
Người bị thoái hóa khớp gối cần hạn chế đi bộ đường dài, chạy bộ, leo núi, nhưng đi xe đạp lại rất tốt vì giảm tải cho khớp gối lại tăng cường vận động cơ, giúp phục hồi lại chức năng của khớp.
9.2.1.6. Điều trị tích cực béo phì
Béo phì là nguyên nhân quan trọng gây thoái hóa khớp gối vì khớp phải tăng chịu tải kéo dài. Khi đã bị thoái hóa khớp thì giảm cân để đưa cân nặng trở về bình thường (BMI = 18,5 - 22,9) cũng được coi là một biện pháp điều trị và làm chậm quá trình thoái hóa. Biện pháp tiết chế ăn uống kết hợp với hoạt động thể lực, nếu cần có thể dùng các biện pháp can thiệp để làm giảm cân.
9.2.2. Điều trị bằng thuốc
Hiện nay chưa có thuốc điều trị khỏi được thoái hóa khớp, cũng chưa có thuốc làm phục hồi được sụn khớp đã thoái hóa. Các thuốc điều trị là để chữa triệu chứng, giúp bệnh nhân duy trì chức năng khớp và đảm bảo chất lượng cuộc sống.
- Sử dụng các thuốc giảm đau: Các thuốc giảm đau như acetaminophen, paracetamol giúp giảm đau tốt, ít tác dụng phụ, nên được lựa chọn cho những trường hợp đau nhẹ.
- Nhóm thuốc chống viêm giảm đau non-steroid: Trong trường hợp đau vừa, có thể sử dụng các thuốc chống viêm giảm đau nhóm non-steroid, nên lựa chọn các thuốc ức chế chọn lọc COX-2 để hạn chế tác dụng phụ, vì không thể điều trị khỏi được thoái hóa khớp mà chỉ điều trị triệu chứng, vì vậy thường phải dùng thuốc kéo dài. Một số tác giả khuyên nên phối hợp thuốc giảm đau và thuốc non-steroid để giảm liều của mỗi loại thuốc.
- Nhóm thuốc chiết xuất từ opi liều thấp (codein, tramadol) hoặc thuốc opi có tác dụng giảm đau trung ương rất tốt, nhưng là các thuốc gây nghiện nên cần hạn chế sử dụng. Khi cần sử dụng phải tuân theo bậc thang điều trị của Tổ chức Y tế thế giới, và chỉ sử dụng thời gian ngắn.
- Thuốc ức chế Interleukin-1: Diacerein 50mg x 2 viên/ngày là thuốc mới được đưa vào điều trị.
- Nhóm thuốc corticosteroid: Thuốc corticosteroid về nguyên tắc không chỉ định đường toàn thân trong điều trị thoái hóa khớp. Trong trường hợp có tràn dịch khớp gối có thể chọc hút dịch, bơm rửa khớp sau đó tiêm corticoid loại tác dụng chậm hoặc bán chậm như diprospan hoặc depomedrol hoặc hydrocortisol acetat có tác dụng chống tái phát dịch tốt. Chỉ tiêm mỗi tuần một lần, một đợt không quá 4 lần và phải tuân thủ chế độ vô khuẩn thật tốt. Nghiên cứu của chúng tôi (2006) tiến hành chọc hút và bơm rửa ổ khớp bằng Natri cloride 0,9% sau đó tiêm diprospan vào khoang khớp cho 32 bệnh nhân bị tràn dịch khớp gối do thoái hóa khớp cho kết quả: Lượng dịch trung bình hút được lần đầu 8,6 ± 2,1ml, lượng dịch thấp nhất 4ml, lượng dịch nhiều nhất 20,5ml. Không tái phát dịch sau tiêm 1 lần 28 bệnh nhân (87,5%), sau tiêm lần hai 3 bệnh nhân (9,4%), 1 bệnh nhân phải tiêm lần thứ ba (3,1%).
- Các thuốc chống thoái hóa khớp tác dụng chậm như glucosamin sulphat, Diacerein (Artrodar, ART 50®), chondroitin sulphat, Jex max peptan… cần uống thời gian dài 6 tháng đến 12 tháng. Tuy nhiên hiệu quả chưa được chứng minh.
9.2.3. Các liệu pháp mới
- Tiêm acid hyarulonic vào khoang khớp: Liệu pháp này đã được áp dụng nhiều năm nay cho hiệu quả điều trị tốt, giúp giảm đau và vận động khớp phục hồi nhanh sau tiêm. Tiêm 1 mũi/tuần, một liệu trình 5 mũi, tác dụng kéo dài khoảng 6 - 12 tháng. Đây là hình thức bổ sung acid hyaluronic có trọng lượng phân tử cao vào ổ khớp thoái hóa sẽ tạo ra được một “độ nhớt bổ sung” thực sự cho khớp. Các chế phẩm của hyarulonic dùng tiêm nội khớp thường sử dụng thuốc có độ nhớt tuyệt đối 295 - 300 centipoise. Các biệt dược thường được sử dụng ở Việt Nam là: Go-on® (Sodium Hyaluronate 25mg/2,5ml), Ostenil® 10mg, Hyruan® 20mg. Các thuốc có độ nhớt rất cao là orthtovisc 15mg, synvisc 8mg.
- Tiêm huyết tương giàu tiểu cầu tự thân vào khoang khớp: Huyết tương giàu tiểu cầu được tách chiết từ máu của chính bệnh nhân, cần khoảng 20 – 50ml máu một lần. Tiểu cầu sau khi được tiêm vào khoang khớp sẽ ly giải và giải phóng ra nhiều loại cytokine chống viêm và nhiều yếu tố tăng trưởng có vai trò quan trọng đối với quá trình làm lành vết thương. Có hai yếu tố quan trọng nhất kích thích tăng trưởng xương là yếu tố tăng trưởng có nguồn gốc tiểu cầu (PDGF) và protein 2 tạo hình xương (BMP-2). PDGF là một trong những yếu tố được giải phóng từ tiểu cầu. Sau khi PDGF xuất hiện, các yếu tố khác gồm BMP-2, giúp tạo môi trường phù hợp cho sự tái tạo xương bằng cách kích thích các tế bào sản sinh xương và hình thành một cấu trúc hỗ trợ, gồm có các mạch máu. Các protein trên sẽ gắn vào các thụ cảm thể của các tế bào đích tương ứng như tế bào nguồn gốc trung mô, nguyên bào xương, nguyên bào sợi, tế bào biểu mô, tế bào nội mô… Sự gắn kết này sẽ hoạt hóa một loại protein dẫn truyền tín hiệu nội bào để truyền thông tin tới gen đặc hiệu tương ứng, kết quả là tạo nên sự tăng sinh tế bào, hình thành chất căn bản, các sản phẩm dạng xương, sụn, tổng hợp collagen… tham gia vào quá trình sửa chữa, tái tạo mô sụn, xương, phần mềm đã bị tổn thương.
Liệu trình tiêm huyết tương giàu tiểu cầu tự thân gồm ba lần tiêm. Mỗi lần tiêm cách nhau hai tuần. Đa số các trường hợp, sau một, hai lần tiêm không có sự chuyển biến rõ rệt mà cần thêm một khoảng thời gian sau khi tiêm đủ liều mới có sự thuyên giảm triệu chứng. Thời gian phục hồi có thể là hai tuần hoặc kéo dài đến vài tháng sau một liệu trình điều trị. Ngay sau khi tiêm, khớp sẽ có phản ứng sưng, căng, đau hơn. Tuy nhiên, triệu chứng này thuyên giảm và hết sau vài ngày.
- Điều trị bằng cấy ghép tế bào gốc: Tế bào gốc được tách ra từ mô mỡ của chính người bệnh, được bơm vào khoang khớp là phương pháp điều trị mới. Các tế bào gốc khi được tiêm vào khoang khớp được cho là sẽ biệt hóa thành tế bào sụn, phục hồi lại sụn khớp bị tổn thương. Đây là phương pháp mới cần có nhiều nghiên cứu thêm nữa.
9.3. Điều trị ngoại khoa
Có ba kỹ thuật điều trị ngoại khoa được áp dụng:
- Điều trị dưới nội soi khớp:
+ Cắt lọc, bào, rửa khớp: Dùng dung dịch nước muối sinh lý để bơm rửa khớp gối qua nội soi. Cải thiện lâm sàng của bơm rửa khớp là nhờ loại bỏ được các mảnh dị vật nhỏ do quá trình nhuyễn hóa của sụn khớp bong ra, loại bỏ các cytokines gây viêm màng hoạt dịch. Dùng dụng cụ cắt lọc tổ chức viêm bao hoạt dịch, lấy bỏ các dị vật khớp gối do mảnh sụn vỡ bong ra, cắt bỏ các gai xương hình thành trong khớp do quá trình lắng đọng can xi. Đối với những mảnh sụn khớp còn bám nhưng mất vững, có nguy cơ bong gãy gây dị vật về sau cũng được lấy bỏ. Sụn chêm dập rách do thoái hóa được xử lý khâu tái tạo sụn hoặc cắt bỏ.
+ Khoan kích thích tạo xương: Sau khi làm sạch tổn thương qua nội soi, khoan các lỗ nhỏ kiểu mắt sàng vào xương, chiều sâu lỗ khoan phải tới được tủy xương, để kích thích quá trình tái tạo xương mới. Điều kiện để thực hiện kỹ thuật là vùng sụn tổn thương hẹp, mô sụn cạnh tổn thương còn tốt.
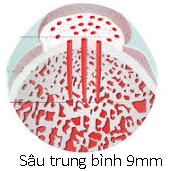
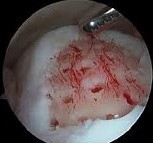
Hình 133. Khoan kích thích tạo xương sau khi đã làm sạch vùng sụn tổn thương qua nội soi. Hình trái: Mô hình khoan kích thích tạo xương. Hình phải: Ảnh chụp khoan kích thích tạo xương qua nội soi.
+ Cấy ghép tế bào sụn: Sụn đã bị tổn thương thì không thể tái tạo được. Thay thế sụn đã hỏng bằng sụn mới là mơ ước của bệnh nhân và của thầy thuốc. Ngày nay, chúng ta vẫn chưa thể tái tạo lại được các phần sụn đã hỏng trong thoái hoá khớp. Nhưng người ta có thể ghép sụn khớp trong những trường hợp cụ thể: Phần sụn thoái hoá nhỏ chỉ một vài centimet vuông, phần sụn quanh tổn thương phải đảm bảo còn tốt, thương tổn chỉ nằm ở lồi cầu đùi. Mục đích của việc ghép là tránh thương tổn thoái hoá khớp tiếp tục xẩy ra cho các vùng sụn lân cận do các thương tổn này đem lại.
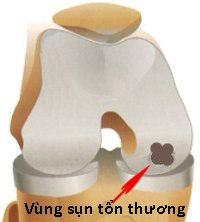
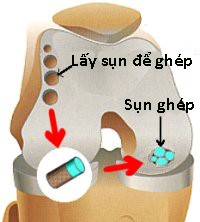
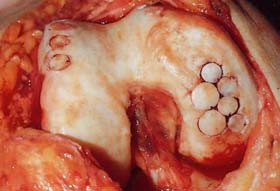
Hình 134. Lấy sụn rìa lồi cầu ngoài cấy ghép vào trung tâm lồi cầu trong khớp gối. Hình trái và hình giữa: Mô hình cấy ghép sụn kiểu xếp hình ở khớp gối. Hình phải: Ảnh chụp khi lấy sụn từ rìa lồi cầu ngoài và cấy ghép sụn kiểu xếp hình vào trung tâm lồi cầu trong ở khớp gối của một bệnh nhân.
Có hai kỹ thuật hiện được áp dụng: tạo hình kiểu xếp hình và ghép tế bào sụn. Cấy ghép kiểu xếp hình là lấy các mảnh nhỏ của xương và sụn ở vùng gối mà khi lấy đi không để lại di chứng gì để ghép vào nơi đã hỏng sụn, thay thế cho bề mặt sụn này. Phẫu thuật này mất nhiều thời gian, phải không cho bệnh nhân đi và tỳ cho tới khi xương ở mảnh ghép liền. Cho tới nay, kết quả lâu dài của phương pháp, đặc biệt khả năng phòng ngừa thoái hoá khớp vẫn còn chưa rõ ràng.
- Đục xương chỉnh trục: Đục xương chỉnh trục của chi dưới để lấy lại cân bằng và phân bố lại diện chịu lực cho khớp gối.
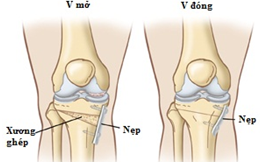
Hình 135. Kỹ thuật đục xương chỉnh trục đầu trên xương chày. Kỹ thuật V mở: cắt hình chữ V ở đầu trên xương chày rồi chám xương để chỉnh lại trục của chi dưới. Kỹ thuật V đóng: cắt hình chữ V ở đầu trên xương chày, bỏ phần xương cắt đi và ép hai mặt cắt vào nhau để chỉnh lại trục của chi.
- Thay khớp gối nhân tạo:
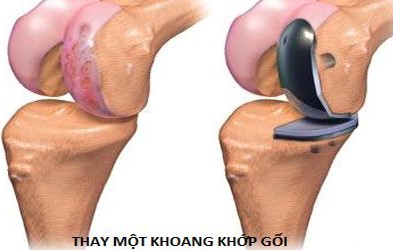
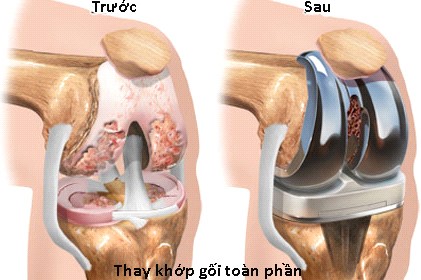
Hình 136. Mô hình thay khớp gối nhân tạo. Hình trái: thay khớp gối bán phần (thay một khoang khớp gối) khi chỉ thoái hóa nặng một khoang khớp, khoang còn lại vẫn bình thường. Hình phải: thay khớp gối toàn phần (thay cả hai khoang khớp gối) khi cả hai khoang khớp gối bị thoái hóa nặng làm khớp mất chức năng, bệnh nhân không thể đi lại được.
Mục đích của thay khớp gối nhân tạo là thay sụn khớp đã bị hỏng, được chỉ định cho các trường hợp thoái hóa khớp nặng tiến triển, có giảm nặng chức năng vận động của khớp. Thường được áp dụng ở những bệnh nhân trên 60 tuổi vì thời gian hoạt động của khớp gối nhân tạo chỉ khoảng 15 - 20 năm.
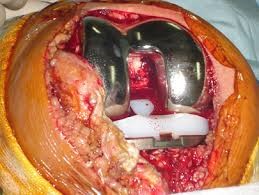
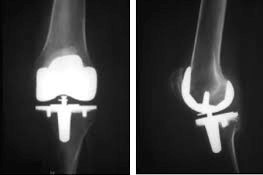
Hình 137. Ảnh chụp khi phẫu thuật thay khớp gối nhân tạo và hình ảnh X-quang khớp gối thẳng và nghiêng của một bệnh nhân sau thay khớp gối nhân tạo toàn phần.
10. DỰ PHÒNG
10.1. Tầm quan trọng
Thoái hóa khớp gối gặp với tỉ lệ cao, là nguyên nhân quan trọng gây ra khuyết tật ở người cao tuổi, nhất là ở phụ nữ. Cho đến nay chưa có phương pháp nào điều trị khỏi được thoái hóa khớp, cũng như chưa có phương pháp nào phục hồi được sụn khớp đã tổn thương. Mặc dù đã có nhiều tiến bộ trong điều trị cả nội khoa và ngoại khoa, nhưng chỉ giúp hạn chế và giải quyết được các khiếm khuyết chức năng khớp, giúp phục hồi chức năng khớp mà không chữa được thoái hóa khớp. Tuy vậy, vẫn có thể phòng ngừa và làm chậm quá trình thoái hóa khớp bằng cách can thiệp vào các nguyên nhân có thể thay đổi được của thoái hóa khớp. Đó là thay đổi lối sống: xây dựng một chế độ sinh hoạt, tập luyện, dinh dưỡng hợp lý, đặc biệt là từ sau tuổi 40.
Tổn thương khởi đầu của thoái hóa khớp là ở sụn khớp, nhưng sụn khớp lại là cấu trúc không có phân bố thần kinh, nên thoái hóa khớp cứ tiến triển âm thầm mà không có triệu chứng trong nhiều năm. Khi bắt đầu có triệu chứng lâm sàng của thoái hóa khớp thì thoái hóa khớp đã xảy ra từ nhiều năm trước đó. Vì vậy việc dự phòng thoái hóa khớp không nên chờ đến khi có triệu chứng lâm sàng của thoái hóa khớp mới bắt đầu mà phải bắt đầu từ trước tuổi 40, tốt nhất là từ 30 tuổi.
10.2. Loại trừ và hạn chế tối đa các yếu tố nguy cơ gây thoái hóa khớp gối
Đối với thoái hóa khớp gối, việc đầu tiên là cần phải loại trừ các yếu tố nguy cơ và cũng là các nguyên nhân gây ra thoái hóa khớp càng sớm, càng triệt để càng tốt, đó là:
- Sửa chữa sớm tình trạng lệch trục của chi dưới: Với những trẻ có dị tật chân gây lệch trục, cần được bó bột hoặc dùng nẹp nắn chỉnh trục sớm. Với người lớn có lệch trục chi nhiều, cần phẫu thuật đục xương chỉnh trục để đưa trục của chi dưới về đúng trục sinh lý, với trường hợp nhẹ có thể sử dụng các dụng cụ phục hồi chức năng hỗ trợ.
- Những người có các khuyết tật hệ xương khớp chi dưới cần được phục hồi chức năng sớm. Chẳng hạn trẻ bị bàn chân khoèo bẩm sinh, cần được nắn chỉnh sớm bằng bó bột hoặc nẹp hoặc can thiệp bằng phẫu thuật. Những người có bàn chân bẹt, cần được mang giày chỉnh hình để trọng tâm cơ thể nằm đúng trên trục của hai chân. Những người có hai chân dài không đều nhau, cần mang giày chỉnh hình để điều chỉnh tư thế khi đứng và đi đúng, can xương đùi hoặc xương chày lệch trục nhiều phải được phẫu thuật nắn chỉnh lại….
- Duy trì trọng lượng cơ thể ở mức bình thường (BMI = 18,5 - 22,9). Nếu bị béo phì cần điều chỉnh ngay bằng thay đổi lối sống và tiết chế ăn uống, nếu cần có thể sử dụng các biện pháp can thiệp để duy trì BMI ở mức bình thường.
- Cần hết sức tránh các chấn thương vào vùng gối. Nếu đã có các chấn thương cũ ở gối cần được khám chuyên khoa phục hồi chức năng để có biện pháp dự phòng thoái hóa khớp thích hợp.
- Khi có các gãy xương phạm khớp gối cần phải được điều trị tích cực đúng phương pháp và phải được phục hồi chức năng sớm và đúng cách vì đây là nguy cơ gây thoái hóa khớp gối sớm và nặng.
- Nếu có thương tổn sụn chêm, đặc biệt nếu sụn chêm bị lấy bỏ là nguyên nhân gây thoái hóa khớp gối sớm, cần có biện pháp giảm tải cho khớp gối như thay đổi nghề nghiệp thích hợp, mang đai khớp gối mỗi khi cần vận động mạnh như chạy nhảy, chơi thể thao, hạn chế mang vác nặng hoặc các động tác mạnh, xoắn vặn khớp gối.
- Khi có các bệnh của khớp gối cần điều trị tích cực và có biện pháp dự phòng thoái hóa khớp thích hợp. Chẳng hạn như bệnh gút, viêm khớp dạng thấp, nhiễm khuẩn khớp trước đây hoặc các bệnh chuyển hóa như đái tháo đường, các bệnh nội tiết như to đầu chi…
- Khi bị đứt dây chằng, đặc biệt là dây chằng chéo trước, cần được điều trị sớm đúng phương pháp như phẫu thuật tái tạo dây chằng. Sau phẫu thuật, bệnh nhân cần được phục hồi chức năng đúng phương pháp để đảm bảo độ vững khớp gối. Chu Thị Lê Hằng và Hà Hoàng Kiệm (2017) nghiên cứu phục hồi chức năng cho 64 bệnh nhân sau tái tạo dây chằng chéo trước bằng gân Hamstring tại Bệnh viện Y học Thể dục Thể thao Việt Nam, sau 6 tháng 98% bệnh nhân đạt độ vững khớp gối tốt và rất tốt, 100% bệnh nhân đều trở lại tập luyện thể thao và sinh hoạt bình thường. Từ nghiên cứu này chúng tôi cũng đề xuất một quy trình phục hồi chức năng cho bệnh nhân sau tái tạo dây chằng chéo trước hiện đang được áp dụng tại khoa Phục hồi chức năng Bệnh viện Quân y 103, Học Viện Quân y và Bệnh viện Y học Thể dục Thể thao Việt Nam.
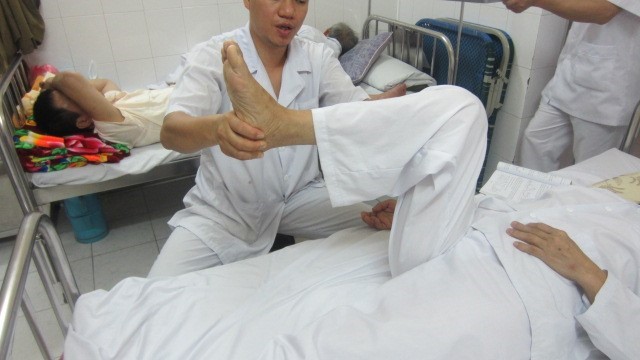
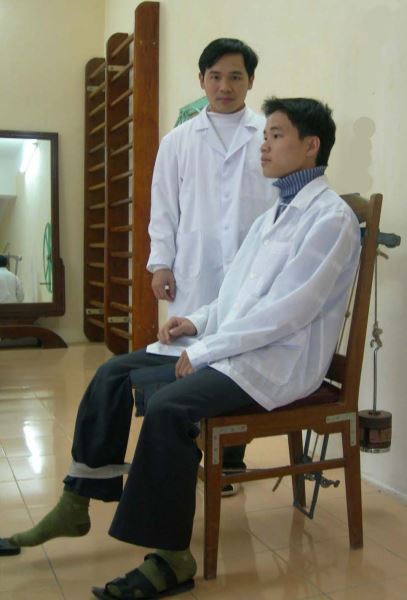
Hình 138. Phục hồi chức năng khớp gối cho bệnh nhân sau tái tạo dây chằng chéo trước khớp gối bằng tay và bằng ghế kéo gấp khớp gối liên tục bằng quả cân và ròng rọc của Hà Hoàng Kiệm (Sáng kiến cấp Bộ Quốc phòng 2002) tại khoa Phục hồi chức năng Bệnh viện 103, Học viện Quân y.
10.3. Thay đổi lối sống
- Tránh mang vác vật nặng quá sức hoặc vận động mạnh đột ngột tạo áp lực cơ học quá mức lên khớp gối. Chọn biện pháp phù hợp trong lao động để tránh gây tổn thương cho khớp. Khi chơi thể thao như bóng đá, chạy, nhảy nên mang bao khớp gối. Không ngồi xổm quá lâu, nếu phải ngồi lâu cần dùng ghế có độ cao thích hợp, tốt nhất gối phải vuông góc hoặc duỗi để tránh áp lực cho gối
- Giữ ấm khi thay đổi thời tiết đặc biệt khi trời chuyển lạnh, nhất là những người cao tuổi. Tắm hơi ướt, tắm hơi khô, tắm nước suối khoáng nóng là các biện pháp tốt cho hệ xương phớp nói chung trong đó có khớp gối.
- Thường xuyên tập luyện thể dục, thể thao. Cho đến nay, chưa có bằng chứng về chạy việt dã hoặc đi bộ đường dài gây thoái hóa khớp. Vì vậy, chạy hoặc đi bộ vẫn được khuyến khích tập luyện để dự phòng thoái hóa khớp. Việc tập luyện để dự phòng thoái hóa khớp cần được tiến hành sớm từ trước tuổi 40, tuy nhiên ở mọi lứa tuổi việc tập luyện không bao giờ là muộn. Người đã bị thoái hóa khớp gối cần hạn chế đi bộ đường dài, chạy nhảy hoặc các động tác gây tăng áp lực cho khớp gối. Đi xe đạp là phương pháp thích hợp để phòng tiến triển của thoái hóa khớp gối, vì đi xe đạp giúp vận động cơ và khớp tốt nhưng giảm tải được cho khớp gối. Việc tập luyện cần được tiến hành ít nhất mỗi ngày một lần, mỗi lần ít nhất 30 - 60 phút, mỗi tuần ít nhất 5 ngày. Dưới đây là một số bài tập phù hợp với người đã có thoái hóa khớp gối:
+ Đi bộ nhẹ nhàng hoặc đi bộ dưới nước, bơi trong nước ấm là những biện pháp luyện tập được khuyến cáo áp dụng thường xuyên.
+ Đi xe đạp: Đi xe đạp được xem là một trong những bài tập được khuyến khích đối với người bị thoái hóa khớp gối. Đi xe đạp thường xuyên không chỉ giúp tăng sức mạnh cơ, giảm tải trọng lên khớp gối mà còn giúp khớp vận hành linh hoạt và thoải mái hơn.
+ Bơi lội: Tất cả các tư thế bơi lội đều rất tốt cho bệnh thoái hóa khớp với tất cả các khớp kể cả khớp gối. Các bệnh nhân có thể tập các bài nhẹ nhàng như: đi bộ dưới nước, đứng nước, đá nước, khua chân, bơi… Tốt nhất là bơi trong nước ấm hoặc nước suối khoáng.
+ Các chương trình tập dưỡng sinh, tập Yoga rất tốt trong dự phòng thoái hóa khớp. Yoga và dưỡng sinh còn làm giảm được triệu chứng và phục hồi chức năng vận động của khớp ở những người đã bị thoái hóa khớp, cần được khuyến khích áp dụng.
10.4. Chế độ ăn uống
Những bữa ăn cung cấp quá nhiều năng lượng dễ dẫn tới béo phì cần hạn chế. Uống nhiều rượu bia và các chất kích thích không chỉ có hại cho tim mạch mà còn bất lợi cho chuyển hóa của khớp. Xây dựng chế độ ăn nhiều rau xanh, củ quả, các loại thức ăn có hàm lượng calci cao như: súp lơ, cải xanh, hải sản, tôm, cua, nước hầm xương heo…
- Những thực phẩm nên ăn:
+ Các loại cá nước lạnh: Cá hồi, cá ngừ, cá thu, cá trích là những thực phẩm có chứa nhiều axit béo Omega - 3 có tác dụng kháng viêm hiệu quả. Nên ăn ít nhất 3 bữa cá một tuần (khuyến cáo của Hội tim mạch Hoa Kỳ).
+ Nước hầm xương ống: Các loại nước hầm từ xương ống hay sụn sườn bò, bê, lợn cung cấp rất nhiều glucosamin và chonroitin, là những chất cấu thành sụn, ngoài ra còn bổ sung lượng canxi dồi dào, tốt cho xương khớp.
+ Về thực vật: Người bị thoái hóa khớp nên ăn đầy đủ các loại ngũ cốc. Ngoài ra, một số thực vật như đậu nành, rau xanh, hạt mầm có đặc tính chống bệnh tật, tăng cường hệ miễn dịch, kháng oxy hóa.
- Những thực phẩm nên hạn chế ăn:
+ Người bị thoái hóa khớp không nên ăn các loại thực phẩm giàu mỡ, thức ăn chế biến sẵn như đồ ăn KFC, đồ chiên rán hoặc nướng. Không ăn các loại thức ăn quá ngọt hoặc quá mặn, các loại thức ăn chua hoặc các thực phẩm khi chuyển hóa tạo ra nhiều acid như thịt đỏ.
+ Không uống các loại đồ uống có cồn như rượu bia. Nhiều báo cáo cho thấy những người nghiện rượu có tỉ lệ hoại tử vô khuẩn chỏm xương đùi và lồi cầu xương đùi cao so với tỉ lệ trong cộng đồng.
10.5. Bổ xung các thực phẩm chức năng hỗ trợ điều trị xương khớp
Nếu đã thực hiện chế độ ăn hợp lý thì không cần bổ xung thêm thực phẩm chức năng. Một số thực phẩm chức năng như glucosamin, sụn vi cá mập, sản phẩm có peptan, omega-3… là lựa chọn cho những người khó kiểm soát được chế độ ăn và những người đã bị thoái hóa khớp.
(Trích trong cuốn “Thoái hóa khớp, chẩn đoán, điều trị và dự phòng” Hà Hoàng Kiệm 2019). Các bạn có thể tìm hiểu bệnh thoái hóa các khớp khác trong cuốn sách này. Sách có bán rộng rãi ở các nhà sách trên thị trường và được các nhà sách bán online như:
https://sachdayroi.com/benh-thoai-hoa-khop-chan-doan-dieu-tri-va-du-phong-nti10187469.html


.jpg)
























