NGỪNG TUẦN HOÀN
Trích từ cuốn “Thực hành cấp cứu và điều trị bệnh nội khoa”. PGS.TS. Hà Hoàng Kiệm. NXB YH 2013. Tr 6 - 14.
1. CHẨN ĐOÁN NGỪNG TUẦN HOÀN
+ Mất tri giác đột ngột
+ Mất mạch lớn (mạch cảnh, mạch bẹn)
+ Ngừng thở
Thời gian cấp cứu sớm hay muộn là rất quan trọng vì chỉ sau 5 phút thiếu máu, các tế bào não đã tổn thương không hồi phục, do đó không mất thời gian nghe tim hoặc làm các khám nghiệm khác mà cần tiến hành cấp cứu ngay.
2. CẤP CỨU
+ Đặt bệnh nhân trên nền cứng, đấm vào vùng trước tim 2-5 cái
+ Bóp tim ngoài lồng ngực, hô hấp nhân tạo: 4-5 lần bóp tim/1 lần hô hấp
+ Đặt dây truyền dịch đường tĩnh mạch. Ghi điện tim, chỉ cần ghi ở DII
2.1. Nếu rung thất
+ Shock điện không đồng bộ 200-250 W/giây, có thể làm liên tiếp nhiều lần. Nếu rung thất sóng nhỏ (sóng rung thất <3 mm) có thể tiêm adrenalin 1mg phối hợp với lidocain 40mg vào buồng tim để chuyển rung thất sóng nhỏ thành rung thất sóng lớn (sóng rung thất ³3 mm) rồi shock điện hoặc shock điện ngay.
+ Nếu chưa có kết quả:
- Kiểm tra thông khí, tăng lượng oxy
- Adrenalin ống 1mg dùng 2 - 4 ống phối hợp với calci clrorua ống 0,5g cho 2 ống tiêm vào buồng tim
- Shock điện 300 W/giây
+ Nếu chưa có kết quả:
- Lidocain ống 40mg tiêm vào buồng tim 2 ống
- Shock điện 300 W/giây
2.2. Nếu vô tâm thu
+ Adrenalin ống 1mg dùng 1 - 2 ống, phối hợp với calci clrorua ống 0,5g cho 2 ống tiêm vào buồng tim
+ Ép tim kiên nhẫn
+ Đặt máy tạo nhịp ngoài, nếu có kết quả chuẩn bị tạo nhịp trong
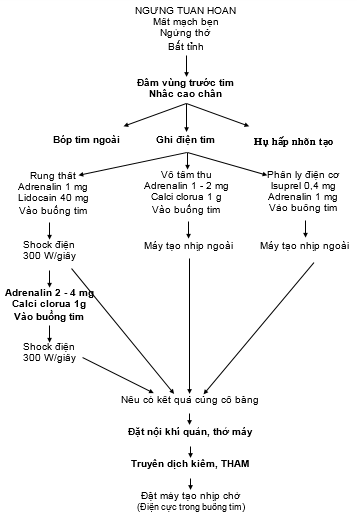
Sơ đồ 1.1: Cấp cứu ngừng tuần hoàn.
2.3. Nếu phân ly điện cơ
+ Isupren ống 0,2mg cho hai ống, phối hợp với hai ống adrenalin 1mg tiêm vào buồng tim
+ Đặt máy tạo nhịp ngoài. Nếu có kết quả kiểm tra thông khí, đặt nội khí quản, đặt tĩnh mạch dưới đòn. Duy trì huyết áp bằng dịch truyền và dodutrex lọ 250mg (hoặc dopamin ống 200mg) pha vào 500ml glucose 5% truyền tĩnh mạch tốc độ 12 - 50 giọt/phút (5 - 20 mg/kg/phút) nếu dùng loại dây truyền 1ml = 20 giọt. Nếu pH máu < 7,2 cho 50 - 100 ml natri bicarbonat 8,4% (1ml có 1mEq kiềm) truyền tĩnh mạch. Chú ý kiềm hóa máu quá mức sẽ làm Hb không nhả oxy cho tế bào, làm tăng carbonic máu, carbonic từ ngoại bào vào nội bào gây nhiễm acid trong tế bào.
- MỘT SỐ ĐIỂM CẦN CHÚ Ý
- 1. Nguyên nhân ngừng tuần hoàn
- .1.1. Nguyên nhân trực tiếp
Ngừng tim là ngừng sự co bóp có hiệu quả của cơ tim, thông thường có 3 nguyên nhân trực tiếp gây ra.
+ Rung thất: Trên điện tim không thấy QRST mà chỉ thấy các sóng gợn lên không đều, nếu biên độ sóng ³ 3mm là rung thất sóng lớn, shock điện cho kết quả tốt hơn, nếu < 3 mm là rung thất sóng nhỏ shock điện ít kết quả, có thể tiêm adrenalin 1mg + lidocain 40 mg vào buồng tim để chuyển rung thất sóng nhỏ thành sóng lớn rồi shock điện.
+ Vô tâm thu: Điện tim là một đường thẳng, có thể thấy vài nhịp tự thất thưa
+ Phân ly điện cơ (trụy tim mạch nặng): Điện tim vẫn thấy hiện diện đều đặn phức hợp QRST, sóng P cũng có thể có, nhưng huyết áp và mạch không đo được. ở những bệnh nhân này, điện tâm đồ đầu tiên có thể thấy rối loạn nhịp chậm hoặc nhanh, rối loạn nhịp nhanh có thể xảy ra ở bệnh nhân đang điều trị bằng các thuốc giống giao cảm.
Trị số nhịp thất và áp lực tĩnh mạch trung tâm của bệnh nhân bị phân ly điện cơ trước khi điều trị có thể rất có ích cho việc chẩn đoán nguyên nhân: nhịp nhanh với áp lực tĩnh mạch trung tâm thấp gợi ý giảm khối lượng máu lưu thông, nhịp nhanh với áp lực tĩnh mạch trung tâm cao gợi ý nhồi máu phổi lớn.
Nhồi máu cơ tim cấp có thể gây nên cả 2 loại hình thái trên, bất cứ bệnh nhân nào nhồi máu cơ tim cấp mà có phân ly điện cơ phải nghĩ đến vỡ tim gây chèn ép tim cấp.
Phân ly điện cơ thường xẩy ra khi thiếu oxy, toan hóa nặng, tổn thương cơ tim quá nhiều, vỡ tim hay chèn ép tim cấp, giảm thể tích máu và nhồi máu phổi lớn hay mất quá nhiều máu.
3.1.2. Nguyên nhân bệnh
+ Nguyên nhân nội khoa:
- Nhồi máu cơ tim cấp
- Block nhĩ thất độ II, độ III
- Ngoại tâm thu đặc biệt là đa ổ, hoặc dạng R trên T (sóng R của ngoại tâm thu chồng lên sóng T phía trước), ngoại tâm thu xảy ra 5 lần/phút hoặc xảy ra thành cặp hoặc thành chuỗi từ 3 ngoại tâm thu trở lên.
- Hội chứng Wolff-Parkinson-White và hội chứng QT kéo dài
- Bệnh van tim, đặc biệt là hẹp lỗ van động mạch chủ trên van hoặc dưới van
- Bệnh tim bẩm sinh có tím
- Bệnh lý mạch máu não
- Do các thủ thuật chẩn đoán và điều trị như thông tim, chụp động mạch vành
- Các thuốc ở liều độc như digitalis, quinidin, procainamid, phenintoin (dilantin), muối kali, epinephrin và isoproterenol. Vài loại thuốc giống giao cảm khác cũng có thể gây ngừng tim thường là rung thất. Vô tâm thu có thể do acetylcholin và các thuốc giống phó giao cảm khác. Các thuốc làm giảm sức co bóp cơ tim như propranolon.
- Chết đuối, điện giật, sét đánh
+ Nguyên nhân ngoại khoa:
- Thiếu oxy, tăng CO2 máu, toan hô hấp xảy ra trong lúc mổ. Toan hóa phối hợp với tăng kali máu cấp có thể gây nên những nhát bóp ngoại tâm thu thất, nhanh thất và ngừng tim do rung thất.
- Ngừng tim có thể xảy ra trong lúc phẫu thuật vùng họng cổ, trung thất, tim, mổ niệu khoa, mổ mắt, mổ trong điều kiện hạ thân nhiệt đặc biệt thân nhiệt hạ xuống dưới 300C.
+ Chung cho cả nội và ngoại khoa:
Phản xạ quá mức thần kinh X có thể đưa đến ngừng tim như
- Day xoang cảnh để chẩn đoán hay điều trị rối loạn nhịp nhanh
- Phản xạ trong các thủ thuật đường mũi họng, khí quản như đặt nội khí quản, soi phế quản.
- Phản xạ đường tiêu hóa như soi thực quản, dạ dày, soi trực tràng, phẫu thuật vùng bụng khi co kéo phúc mạc.
- Mổ mắt, ấn nhãn cầu
- Phản xạ đường niệu như đặt ống thông niệu quản
3.2. Thủ thuật đấm ngực
Đập mạnh vào phần dưới xương ức bằng mặt trụ của nắm tay từ khoảng cách 20 - 30 mm có thể giúp tái lập nhịp tim ở bệnh nhân bị ngừng tim do rung thất, vô tâm thu hoặc ở bệnh nhân nhanh thất mà chưa bị ngừng tim.
Đấm nhịp nhàng vào phần dưới xương ức có thể giữ tim đập hàng giờ, đặc biệt ở bệnh nhân có block nhĩ thất hoàn toàn bị vô tâm thu. Tuy nhiên, khi xảy ra ngừng tim, cú đấm đầu tiên có thể chấm dứt rung thất hoặc nhanh thất, nhưng cú đấm tiếp theo có thể gây ra ngừng tim vì vậy nên theo dõi điện tim liên tục.
- 3. Nhấc chân
Nhấc cả 2 chân cao thẳng góc, giữ ở tư thế đó 15 giây rồi hạ chân xuống nhưng phải đặt cao hơn mặt giường 150, sau đó chi dưới phải được băng bằng băng thun từ ngón chân đến tận đùi. Thủ thuật nhấc chân có thể làm tăng lượng máu về tim tới 1 lít.
- 4. Thông đường thở
Thông đường thở là động tác rất quan trọng giúp hồi sức thành công. Thường gặp nhất là tắc đường thở do lưỡi hoặc lưỡi gà bị tụt ở bệnh nhân hôn mê, vì trương lực cơ giảm và áp lực âm ở đường thở do gắng sức hít vào, làm nghẽn vùng hầu và thanh quản. Vì lưỡi gắn vào hàm dưới, nên động tác đưa hàm dưới ra phía trước sẽ giúp kéo lưỡi khỏi thành sau của họng, làm mở thông đường thở.
3.4.1. Thủ thuật ngửa đầu, nâng cằm
Một bàn tay đặt lên trán bệnh nhân đẩy ra phía sau, trong khi các ngón của tay kia móc vào dưới xương hàm dưới gần cằm kéo về phía trước, răng bệnh nhân hầu như đóng. Động tác này giúp giữ hàm và ngửa đầu bệnh nhân về phía sau làm thông đường thở.
3.4.2. Thủ thuật ấn hàm
Khuỷu tay người làm thủ thuật đặt trên mặt phẳng bệnh nhân nằm, dùng các ngón tay của hai bàn tay nắm chặt góc hàm dưới của bệnh nhân, nâng bằng cả 2 tay, mỗi tay một bên kéo hàm về phía trước làm đầu bệnh nhân ngửa ra sau. Nếu bệnh nhân có tổn thương vùng cổ, không làm thủ thuật này và giữ đầu bệnh nhân không ngửa ra sau.
3.4.3. Dùng ống thở hình chữ S
Cũng có thể dùng ống thở hình chữ S để làm thông đường thở
3.4.4. Lấy dị vật ra khỏi đường thở
Nếu tắc đường thở do dị vật hoặc do đờm dãi, xoay người bệnh nhân sang một bên, người làm thủ thuật ngồi phía sau bệnh nhân, đầu gối chân kê dưới vai bệnh nhân, dùng ngón trỏ đưa vào trong miệng bệnh nhân, đảo từ trong má vào gốc lưỡi sâu trong họng từ dưới lên, quét để lấy dị vật ra, có thể phải làm lại vài lần. Nếu dị vật ở sâu không thể lấy bằng ngón tay ra được, có thể dùng gót tay đấm mạnh vào giữa 2 xương bả vai, cũng có thể phải làm lại vài lần.
- 5. Hô hấp nhân tạo
Có thể thổi miệng - miệng hoặc miệng - mũi, mỗi lần phải thổi một lượng khí đầy đủ vào phổi bệnh nhân, bằng cách lấy hơi thật sâu và thổi hai hơi đầy và chậm, mỗi hơi 1 - 1,5 giây để làm lồng ngực bệnh nhân căng ra, tần số 12 lần/phút. Biểu hiện thông khí có hiệu quả là:
+ Lồng ngực bệnh nhân phồng lên và xẹp xuống
+ Nghe hoặc cảm thấy khí thoát ra trong thì thở ra
- 6. Bóp tim ngoài lồng ngực
3.6.1. Kỹ thuật bóp tim ngoài
Bóp tim ngoài gồm một chuỗi những cú ép nhịp nhàng vào nửa dưới xương ức, không đặt tay trên mũi ức, đặt bàn tay kia lên trên tay trước, giữ tay thẳng, ép xuống làm cho xương ức chuyển động từ 4 - 6 cm, tần số ép từ 80 - 100 lần/phút. Sau 15 lần ép tim lại 2 lần thổi ngạt. Nếu có 2 cấp cứu viên thì tỉ lệ bóp tim và hô hấp nhân tạo là 5/1. Bóp phải nhịp nhàng, đều đặn, êm ái, không giật cục, thời gian ép và thả phải bằng nhau.
3.6.2. Kiểm tra hiệu quả của bóp tim ngoài bằng
+ Mỗi lần ép mạch phải nảy, mạch cảnh có ý nghĩa hơn mạch quay hoặc mạch bẹn
+ Điện tâm đồ cũng phải đáp ứng với bóp tim ngoài, có nhiều hình dạng giả điện tâm đồ của bóp tim ngoài, đôi khi mỗi khi ép tim lại ghi được một phức bộ QRS và cả sóng T.
+ Phản ứng của đồng tử cũng phải được kiểm tra vì đó là dấu hiệu cho biết tình trạng bệnh nhân. Đồng tử co lại khi chiếu sáng cho thấy còn đủ oxy và máu đến não, đồng tử giãn không phản ứng với ánh sáng biểu hiện não đã hoặc sắp tổn thương nặng, đồng tử giãn nhưng còn phản ứng với ánh sáng tiên lượng ít xấu hơn.
3.6.3. Biến chứng của bóp tim ngoài
+ Gãy xương sườn, xương ức, mảng sườn di động
+ Rách phổi, gan hoặc các cơ quan khác trong ổ bụng
+ Tắc mạch máu phổi, mạch máu não do mỡ
+ Vỡ tim, thoát vị tim qua màng tim, chèn ép tim cấp, tràn máu màng phổi hoặc tràn khí màng phổi
+ Để hạn chế biến chứng cần chú ý:
- Không được ép lên đầu mũi xương ức, vì mũi xương ức nằm trên gan có thể làm rách gan
- Không được để các ngón tay chạm vào sườn của bệnh nhân trong khi ép
- Không được ép bằng những cú ép đột ngột, động tác phải êm, đều đặn không ngắt quãng
- Không được ép ngực và bụng đồng thời
3.7. Shock điện
Shock điện không đồng bộ, cường độ 200 W/giây phải được thực hiện ngay cả trước khi đo điện tâm đồ. Nếu bệnh nhân bị rung thất, shock điện sẽ tái lập được nhịp xoang, nếu vô tâm thu thì shock điện không có hại gì. Các yếu tố giúp cho shock điện thành công cần chú ý là:
+ Lần đầu chỉ dùng 200 W/giây, nếu cần shock điện thêm thì liều lặp lại cao nhất là 5 W/giây/kg thể trọng, chẳng hạn 250 W/giây cho người 50 kg.
+ Giảm thấp nhất điện trở trên ngực bằng cách:
- Diện tích điện cực dùng cho người lớn tốt nhất có đường kính là 14cm
- Dùng chất dẫn điện giữa điện cực và thành ngực như gel dẫn điện hoặc gạc tẩm nước muối. Gel hoặc kem của 2 điện cực không được chạm vào nhau để tránh dòng điện nối tắt trên ngực bệnh nhân.
- Vị trí đặt điện cực tốt nhất là một điện cực đặt ngay bên phải phần trên xương ức dưới xương đòn, điện cực kia đặt bên trái của núm vú trái, với tâm điện cực nằm trên đường giữa đòn trái. Bản điện cực phải được áp chặt vào thành ngực.
- Phóng điện vào lúc thở ra
- Phải đảm bảo tình trạng thiếu oxy và rối loạn điện giải đã được điều chỉnh tối đa
- Ngay sau shock điện xong, phải ghi điện tâm đồ để xác định loại hoạt động điện tim đang tồn tại để sử trí tiếp. Hình ảnh điện tim có thể gặp: rung thất, nhanh thất, cuồng thất, vô tâm thu, nhịp tự thất chậm hoặc nhịp xoang chậm. Nếu phân ly điện cơ có thể thấy rối loạn nhịp chậm hoặc nhanh.
- 8. Tiêm vào buồng tim
+ Tiêm vào buồng tim có thể gây:
- Xuất huyết vào khoang màng ngoài tim gây chèn ép tim
- Tổn thương động mạch vành và hình thành túi phình
- Gây tổn thương cơ tim và hoại tử, nếu dịch được bơm vào cơ tim
- Rối loạn nhịp nhanh thất, nếu thuốc được bơm vào cơ tim
Vì những biến chứng trên nên hiện nay việc tiêm vào buồng tim đã được thay thế bằng bơm vào nội khí quản, tiêm vào buồng tim chỉ là phương cách sau cùng.
+ Vị trí tiêm: bờ trái xương ức, ở khoang liên sườn IV hoặc V, bằng kim dài 9cm (kim số 22) tiêm vào vị trí gần xương ức, trong vùng này ít gây nguy cơ rách động mạch vành, chỉ nên bơm thuốc khi đã hút được máu vào ống tiêm. Epinephrin và norepinephrin cần được pha loãng 10 lần với dextrose 5%.
3.9. Bơm thuốc vào khí quản trong lúc hồi sức cấp cứu
Khi bệnh nhân đã được đặt nội khí quản, có thể bơm vào các thuốc sau: epinephrin, lidocain, hoặc atropin. Không nên bơm vào đường khí quản các thuốc norepinephrin, bicarbonat và muối calci, vì norepinephrin và calci clorua có thể gây hoại tử niêm mạc khí quản, còn bicarbonat cần một lượng dịch lớn có thể đưa đến xẹp phổi.
3.10. Sử dụng các thuốc trong cấp cứu
3.10.1. Truyền tĩnh mạch
Phải bắt đầu bằng 2 đường truyền tĩnh mạch, sử dụng dung dịch dextrose 5% ´ 500 ml, có thể phải bộc lộ tĩnh mạch (thường bộc lộ tĩnh mạch hiển lớn ở phía trong mắt cá trong), hoặc đặt tĩnh mạch dưới đòn nếu cần đo áp lực tĩnh mạch trung tâm.
3.10.2. Điều trị tụt huyết áp
Truyền dopamin hoặc dobutamin đường tĩnh mạch, pha 1 ống 200 mg vào 250 hoặc 500 ml dunh dịch natri clorua 0,9% hoặc dextrose 5% (không được pha vào dung dịch bicarbonat), truyền tĩnh mạch 15 - 30 giọt/phút. Có thể dùng aramin 100 mg hoặc norepinephrin bitartrat 1 ống pha vào một trong những chai dịch.
3.10.3. Sử dụng bicarbonat
Liều đầu cho 1 mEq/kg thể trọng tiêm tĩnh mạch (cho 1 ống bicarbonat 50mg loại 8,4% tiêm tĩnh mạch liều đầu với mọi bệnh nhân). Các liều tiếp sau, nếu không đo được khí máu và pH máu có thể cho bằng 1/2 liều đầu mỗi 10 - 15 phút. Khi tuần hoàn tự nhiên đã được tái lập thì việc cho thêm bicarbonat là không cần thiết.
Việc sử dụng bicarbonat quá mức có thể có tác dụng xấu. Bệnh nhân ngừng tim có thể có toan chuyển hóa nặng, toan hô hấp nặng hoặc rối loạn kiềm toan hỗn hợp. Nếu rối loạn chủ yếu là toan hô hấp, thì việc dùng bicarbonat có thể gây kiềm chuyển hóa nặng. Cho bicarbonat đường tĩnh mạch có thể gây tăng áp lực thẩm thấu máu nặng, có thể đến 360 mOsm/kg H2O hoặc hơn nữa. Một nguyên nhân khác của tăng thẩm thấu máu khi dùng bicarbonat là do bicarbonat không được hòa đều trong máu, mà thể tích máu lại bị giảm vì ứ trệ quá nhiều trong nội tạng. Mất thể tích máu lưu thông là do máu thấm ra ngoài mao mạch đã bị tổn thương do thiếu oxy, ngừng tim càng kéo dài thể tích máu lưu thông càng giảm. Việc đưa một lượng lớn bicarbonat có thể khởi phát suy tim ứ huyết.
Để điều trị chính xác cần đo pH và PaCO2 máu, nếu PaCO2 ³ 50 mmHg và pH máu thấp £ 7,3 nghi ngờ toan hô hấp, phải tăng cường thông khí, nếu PaCO2 £ 35 mmHg và pH máu thấp gợi ý toan chuyển hóa là chủ yếu, cần điều trị thêm bicarbonat để nâng pH lên ³ 7,3.
3.10.4. Sử dụng lidocain
Nếu lidocain và shock điện không có hiệu quả khi rung thất, có thể cho 1mg propranolol (inderal) tiêm tĩnh mạch, sau đó shock điện.
Nếu rung thất do ngộ độc digitalis, có thể cho phenyltoin (dilantin) thay cho lidocain tiêm tĩnh mạch với liều 100 mg trong 2 phút, tiếp sau đó shock điện đồng bộ, nếu không kết quả có thể cho một liều nữa trong 2 phút, tổng liều phenyltoin có thể 500 mg, ép tim ngoài vẫn phải tiếp tục.
Khi nhịp xoang đã được tái lập, lidocain vẫn phải tiếp tục truyền tĩnh mạch với liều không quá 4 mg/phút để phòng ngoại tâm thu thất và rung thất tái phát. Lidocain phải tiếp tục 48 - 72 giờ sau, nếu cần có thể tiếp tục nhiều tuần.
3.11. Chấm dứt cấp cứu
+ Có thể chấm dứt cấp cứu sau 30 phút hồi sức tích cực và điều trị thích hợp mà vẫn không có điện tim của thất hoặc tưới máu ngoại biên. Với bệnh nhân bị hạ thân nhiệt, dùng quá nhiều barbiturat, sau điện giật, chết đuối phải hồi sức kéo dài, có thể nhiều giờ.
+ Tiêu chuẩn tốt nhất để đánh giá tuần hoàn não có đủ oxy hay không là phản ứng của đồng tử với ánh sáng, mức độ tỉnh, cử động cơ và khả năng tự thở. Hôn mê sâu không tự thở được và đồng tử giãn cố định 10 - 30 phút, cho biết đã chết não, trừ những bệnh nhân đã uống một lượng lớn thuốc ức chế thần kinh như barbiturat và hạ thân nhiệt dưới 320C.
+ Tim đã chết nếu không có hồi phục hoạt động điện tim sau 1 giờ hồi sức tích cực, tuy nhiên nếu mạch ngoại biên vẫn bắt được và huyết áp tâm thu duy trì được 60 mmHg, nếu đồng tử vẫn còn co và vẫn có các dấu chứng khác chứng tỏ cơ thể vẫn được cung cấp đủ oxy, việc hồi sức vẫn phải tiếp tục.
+ Tiêu chuẩn chết não của đại học y khoa Harvard:
- Hôn mê sâu không đáp ứng với kích thích bên ngoài hoặc với nhu cầu của bản thân.
- Không cử động, không thở trừ khi đang duy trì thở máy
- Không còn phản xạ, ngoại trừ một vài phản xạ tủy, chẳng hạn co rút chi dưới đột ngột đáp ứng với kích thích đau hoặc phản xạ gập bàn chân giống với phản xạ Babinsky âm tính.
- Điện não đồ là đường thẳng sau ít nhất 10 phút ghi (tốt nhất là ghi 20 phút).
Các dấu chứng trên không thay đổi ít nhất 24 giờ mới có giá trị. Các dấu chứng trên chỉ có giá trị khi bệnh nhân không dùng bất cứ thứ thuốc ức chế thần kinh trung ương nào.

Vô tâm thu (c là do ép tim ngoài lồng ngực)

Rung thất sóng nhỏ (biên độ sóng rung thất < 3 mm)
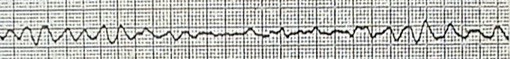
Rung thất sóng lớn (biên độ sóng rung thất ≥ 3 mm)
Hình 1.1: Hình ảnh điện tim vô tâm thu và rung thất
























