Cách đọc phim MRI (cộng hưởng) thoái hóa và thoát vị đĩa đệm cột sống cổ
PGS.TS. Hà Hoàng Kiệm. BV 103. Học viện Quân Y
(Trích trong cuốn “Thoái hóa khớp, chẩn đoán, điều trị và dự phòng”. Hà Hoàng Kiệm. NXB TT và DL 2019)
1. Hình ảnh thoái hóa đĩa đệm
- Hình ảnh đĩa đệm bình thường:
+ Ảnh cắt dọc cột sống cổ: Trên ảnh T2W cắt dọc thấy nhân nhầy tăng tín hiệu (có màu trắng) đồng nhất do có nhiều nước nằm giữa, vòng sợi giảm tín hiệu có màu đen, ranh giới giữa nhân nhầy và vòng sợi rõ. Chiều cao đĩa đệm bình thường (so sánh với các đĩa đệm lân cận). Dây chằng dọc trước và dọc sau giảm tín hiệu, ở vị trí bình thường. Trên ảnh T1W cắt dọc, đĩa đệm là tổ chức giảm tín hiệu có màu xám đồng nhất, không phân biệt được nhân nhầy và vòng sợi. Đĩa đệm nằm phía trong dây chằng dọc sau, không vượt quá ranh giới của hai bờ thân đốt sống.
+ Ảnh cắt ngang cột sống cổ: Trên ảnh T2W cắt ngang thấy nhân nhầy tăng tín hiệu có màu trắng hình tròn nằm ở giữa, vòng sợi bao xung quanh nhân nhầy giảm tín hiệu đồng nhất có màu đen, chiều dày và bờ viền vòng sợi đều, ranh giới giữa nhân nhầy và vòng sợi rõ. Tủy sống nằm ở phía sau đĩa đệm với hai rễ thần kinh hai bên cân đối và có kích thước đều.
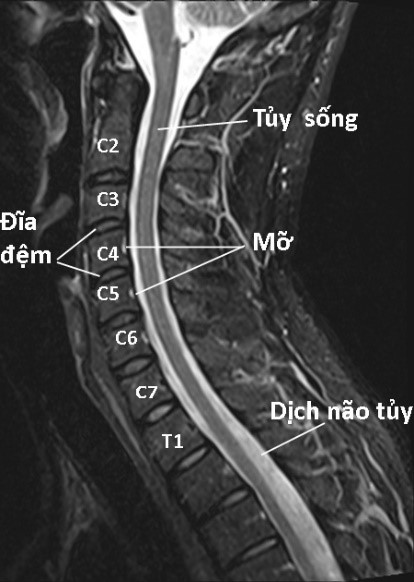
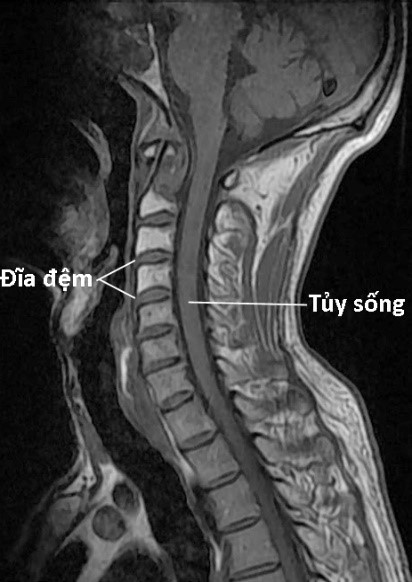
Hình 103. MRI cắt dọc cột sống cổ ở người trẻ có cột sống cổ bình thường. Hình trái: Ảnh T2W, đĩa đệm bình thường với nhân nhầy tăng tín hiệu có màu trắng đồng nhất, vòng sợi giảm tín hiệu có màu đen bao xung quanh, ranh giới giữa nhân nhầy và vòng sợi rõ ràng. Hình phải: Ảnh T1W ở một người khác thấy đĩa đệm đồng tín hiệu không vượt quá bờ thân đốt sống. Bờ trước và bờ sau tủy sống lượn đều không bị đẩy lõm.
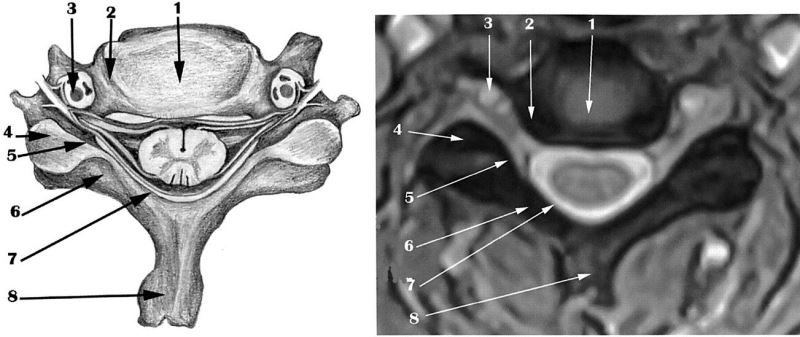
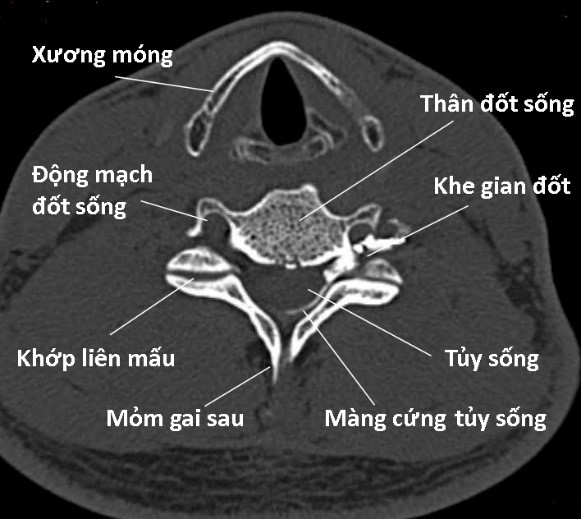
Hình 104. Mô hình cắt ngang cột sống cổ (hình trái) và hình ảnh MRI cắt ngang cột sống cổ C4 - C5 ở một thanh niên bình thường (hình phải). Ảnh T2W thấy: (1) nhân nhầy tăng tín hiệu màu trắng đồng nhất do có nhiều nước. (2) vòng sợi giảm tín hiệu có màu đen, chu vi vòng sợi đều sắc nét. (3) động mạch đốt sống. (4) diện khớp liên mấu. (5) rễ thần kinh. (6) cung sau đốt sống. (7) dây chằng vàng. (8) gai sau thân đốt.
- Đĩa đệm thoái hóa:
+ Giai đoạn sớm: Trên ảnh T2W cắt dọc cột sống cổ, một phần nhân nhầy mất nước giảm tín hiệu không còn màu trắng, thường ở phần trước của nhân nhầy làm ranh giới giữa nhân nhầy và vòng sợi ở vùng này không rõ. Có vệt giảm tín hiệu màu đen cắt ngang qua nhân nhầy (khe nhân nhầy) do nhân nhầy mất nước làm nhân nhầy có hình giống hai bánh dầy kẹp chả (dấu hiệu bánh dầy kẹp chả).
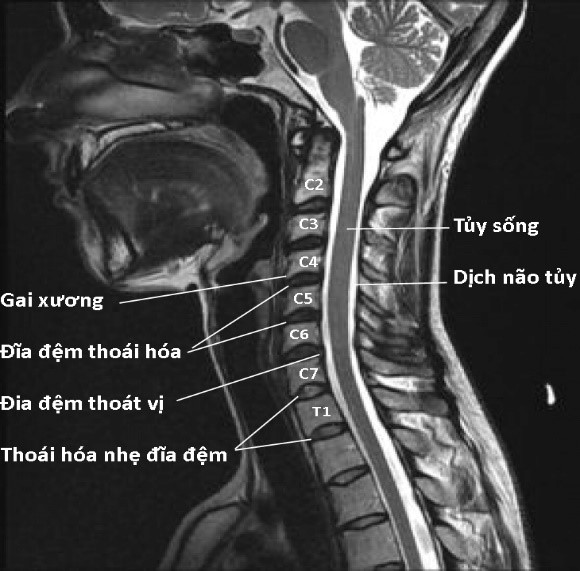
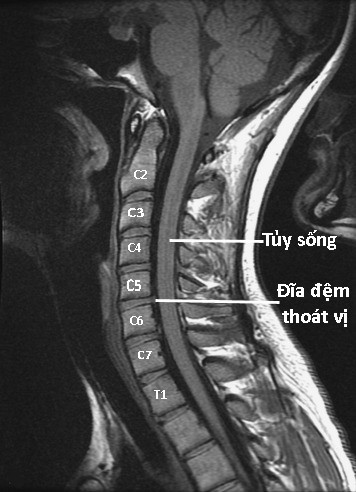
Hình 105. MRI cắt dọc cột sống cổ ở bệnh nhân thoái hóa cột sống cổ có thoát vị đĩa đệm. Hình trái: Ảnh T2W cho thấy các đĩa đệm C2 - C3, C3 - C4, C4 - C5, C5 - C6, C6 - C7 bị thoái hóa, không còn hình ảnh nhân nhầy màu trắng, toàn bộ đĩa đệm giảm tín hiệu có màu đen. Đĩa đệm C6 - C7 thoát vị ra sau đè đẩy nhẹ tủy sống. Các đĩa đệm C7 - T1, T1 - T2 thoái hóa nhẹ, nhân nhầy có màu trắng, phần trước nhân nhầy giảm tín hiệu xóa ranh giới giữa nhân nhầy và vòng sợi. Nhân nhầy có hình ảnh bánh dầy kẹp chả. Hình phải: Ảnh T1W cho thấy thoát vị đĩa đệm C5 - C6.
+ Giai đoạn muộn:
Ảnh T2W cắt dọc cột sống cổ, thấy nhân nhầy giảm tín hiệu gần hoàn toàn, nhân nhầy chỉ còn vài vệt màu trắng hoặc giảm tín hiệu hoàn toàn do mất nước làm toàn bộ đĩa đệm có màu đen. Đĩa đệm phồng ra xung quanh làm phía trước và phía sau đĩa đệm đều lồi ra ngoài bờ thân đốt sống, đẩy lõm nhẹ vào ống sống. Đĩa đệm mỏng làm khoang gian đốt sống bị hẹp. Ảnh T1W cắt dọc cột sống cổ, đĩa đệm có tín hiệu đồng nhất lồi ra quá bờ ngoài thân đốt sống nhưng dây chằng dọc trước và dây chằng dọc sau chỉ bị đẩy lồi ra, điểm bám của dây chằng vẫn được bảo tồn. Có biểu hiện hẹp khoang gian đốt sống. Trên cả hai ảnh có thể thấy nhú xương hoặc gai xương ở rìa thân đốt sống.
- Thoát vị đĩa đệm:
Trên ảnh T2W cắt dọc cột sống cổ, thấy khoang gian đốt sống hẹp rõ. Đĩa đệm giảm tín hiệu có màu đen. Khối thoát vị lấn vào ống sống có tín hiệu đồng nhất với tín hiệu đĩa đệm. Trên ảnh T1W cắt dọc thấy khoang gian đốt sống hẹp, đĩa đệm có tín hiệu đồng nhất. Khối thoát vị lấn vào ống sống có tín hiệu đồng nhất với tín hiệu đĩa đệm. Nếu dây chằng dọc sau chưa bị rách và khối thoát vị vẫn chưa vượt qua dây chằng dọc sau thì khối thoát vị có thể bóc tách điểm bám của dây chằng vào thân đốt phía dưới hoặc phía trên. Nếu dây chằng dọc sau bị rách thì khối thoát vị vượt qua chỗ rách vào trong ống sống. Trong cả hai trường hợp trên có thể nhìn thấy khe vòng sợi bị rách là một đường hẹp, có tín hiệu đồng nhất với khối thoát vị và trung tâm vòng sợi (gọi là cổ thoát vị) nối nhân nhầy (thân thoát vị) với khối thoát vị (đầu thoát vị). Một số trường hợp khối thoát vị lọt vào trong ống sống tách rời hẳn đĩa đệm và di chuyển xuống dưới hoặc lên trên gọi là thoát vị có mảnh rời hay thoát vị di chú. Trong trường hợp như vậy điều trị nội khoa ít hiệu quả mà thường phải phẫu thuật.
Ảnh T2W cắt ngang thấy khối thoát vị lấn vào ống sống hoặc lỗ ghép chèn ép vào tủy sống hoặc rễ thần kinh. Khối thoát vị có tín hiệu đồng nhất với tín hiệu đĩa đệm.
2. Thoái hóa khớp liên mấu
Thoái hóa khớp liên mấu là do các chấn thương lặp đi lặp lại kèm theo quá tải thứ phát khi đĩa đệm giảm chiều cao do bị thoái hóa. Tổn thương thoái hóa bắt đầu là sự hư mòn sụn khớp và xuất hiện các ổ loét làm bề mặt sụn khớp lồi lõm không đều, tiến triển dần đến hẹp khe khớp, lắng đọng calci ở xương dưới sụn và hình thành gai xương. Quá tải bất thường lên khớp liên mấu cũng có thể dẫn đến phì đại mấu khớp, một dạng khác với sự hình thành gai xương. Phì đại mấu khớp cũng gây hẹp lỗ ghép. Thoái hóa khớp liên mấu thường gặp nhất ở cột sống cổ giữa đến cổ thấp. Các bệnh nhân thường có dấu hiệu đau cột sống cổ, nhưng cũng có thể có dấu hiệu của bệnh lý rễ hoặc bệnh lý tủy.
Các nhà nghiên cứu đưa ra giả thiết rằng thoái hóa đĩa đệm đi trước, và đó là một trong những yếu tố chủ yếu dẫn đến thoái hóa khớp liên mấu. Điều đó được minh chứng rằng bệnh lý khớp liên mấu gặp nhiều hơn ở bệnh nhân thoái hóa đĩa đệm rõ rệt và thoái hóa đĩa đệm hầu như thường có trước sự hình thành bệnh lý khớp liên mấu về mặt hình thái. Thêm nữa, giữa xương chẩm và C1, giữa C1 và C2 không có đĩa đệm thì hầu như không gặp thoái hóa khớp liên mấu. Hẹp đĩa đệm dẫn đến bán trật khớp liên mấu, diện khớp trên trượt xuống so với diện khớp dưới và làm thay đổi diện tiếp xúc của bản thân khớp liên mấu, cơ sinh học của khớp bị biến đổi. Các nghiên cứu về sinh cơ học cho thấy có tăng tải trọng trên diện khớp khi có hẹp khoang đĩa đệm. Tăng tải trọng ở một đoạn, thường thấy trong thoái hóa đĩa đệm sớm cũng góp phần gây bệnh lý khớp liên mấu. Do tình trạng bất đối xứng và hướng chếch của khớp liên mấu là một giả thiết khác gây thoái hóa diện khớp cũng được một số tác giả đề cập.
.png)
Hình 106. MRI và CTscan cắt ngang vùng cổ. Hình trái: MRI, ảnh T2W thấy khe khớp liên mấu hẹp, mô xương dưới sụn giảm tín hiệu trên T2W biểu hiện tình trạng đặc xương, lỗ động mạch đốt sống bên phải bị hẹp, rễ thần kinh sát động mạch đốt sống bên phải tăng tín hiệu biểu hiện có phù nề. Hình phải: Hình ảnh CTscan tái tạo xương ở một bệnh nhân khác cho thấy khớp liên mấu bình thường.
Các dấu hiệu trên phim chụp CTscan điển hình của bệnh lý khớp liên mấu gồm gai xương, đặc xương dưới sụn, nang xương, hẹp khe khớp. CTscan nhạy hơn trong phát hiện hẹp khe khớp sớm và đặc xương dưới sụn so với MRI, nhưng MRI cũng cho thấy những hình ảnh thoái hóa khớp liên mấu, tuy kém nhạy hơn nhưng so với CTscan, nhưng ít có ý nghĩa lâm sàng vì sự khác biệt là thấp. Ngoài ra, MRI còn có thể thấy phù nề thành phần kế cận và mô mềm kế cận.
Hiện nay CTscan đánh giá mức độ chèn ép lỗ ghép do thoái hóa khớp tốt hơn MRI. Nếu có trồi xương hoặc cốt hóa dây chằng dọc sau, cần khảo sát thêm CTscan không dùng thuốc cản quang kèm theo ảnh tái tạo đốt sống cổ để đánh giá đầy đủ và chính xác hơn.
3. Thoái hóa các khớp mỏm móc - đốt sống
Các khớp mỏm móc - đốt sống có từ C2 - C3 đến C6 - C7 của cột sống cổ. Cột sống cổ là đoạn cột sống duy nhất có khớp mỏm móc. Khớp được tạo thành giữa mỏm móc của đốt sống dưới và bờ ngoài của đốt sống trên. Các khớp này được lót bởi sụn liên tục với sụn bề mặt thân đốt sống kế cận. Các khớp này thay đổi và không thấy ở tất cả mọi người tại tất các các tầng đốt sống. Vai trò quan trọng của khớp mỏm móc - đốt sống là khi bị thoái hóa, các gai xương từ rìa khớp gây hẹp lỗ ghép và thường chèn ép vào động mạch đốt sống và rễ thần kinh. Vì thoái hóa đĩa đệm dẫn đến giảm chiều cao đĩa đệm cột sống cổ, đốt sống cổ phía trên nén xuống làm hai diện khớp mỏm móc bị ép chặt vào nhau. Sau đó, do tăng lực nén và cọ sát kéo dài dẫn đến khớp bị thoái hóa, hình thành gai xương và gây hẹp lỗ ghép. Hẹp lỗ ghép dẫn đến chèn ép vào động mạch đốt sống và gây tổn thương rễ thần kinh, nhưng thoái hóa khớp mỏm móc - đốt sống mà không có bệnh lý rễ cũng rất thường gặp, vì khớp mỏm móc nằm sát động mạch đốt sống hơn rễ thần kinh. Gai xương khớp mỏm móc thường gây hẹp ½ trên của lỗ ghép, trong khi rễ thần kinh nằm ở ½ dưới lỗ ghép.
Hẹp lỗ ghép thường gặp do gai xương từ rìa khớp mỏm móc ở cột sống cổ và gai xương từ rìa khớp liên mấu. Khi chụp X-quang thường quy cột sống cổ tư thế chếch trước ¾ phải hoặc trái làm bộc lộ rõ lỗ ghép và thấy rõ tình trạng hẹp lỗ ghép do gai xương từ khớp mỏm móc hoặc khớp liên mấu lấn vào lỗ ghép. Trong một số trường hợp bệnh nhân có chèn ép ống sống hoặc chèn ép lỗ ghép từ phía sau do phì đại hoặc gấp nếp dây chằng vàng. Những bệnh nhân này thường xuất hiện triệu chứng khi cổ ở một tư thế nào đó, chẳng hạn ưỡn cổ và hết triệu chứng khi cúi cổ. Các trường hợp trên có thể chụp hình MRI động (gấp và ưỡn cổ hết mức) ở tư thế cắt dọc cột sống cổ để đánh giá các nguyên nhân chèn ép rễ thần kinh. Bệnh nhân có thể chụp ở máy từ trường mở. Các bất thường trước đó như thoát vị đĩa đệm, gấp nếp các cấu trúc dây chằng, bán trật thân đốt sống và chấn thương có thể thấy khi dùng kỹ thuật này.
.jpg)
Hình 107. Ảnh MRI cột sống cổ động cắt dọc cột sống cổ. Hình trái (A): Ảnh T2W cắt dọc tư thế gập cổ ở bệnh nhân có triệu chứng bệnh lý tủy khi ưỡn cổ cho thấy không có hẹp ống sống. Hình phải (B): Hình T2W cắt dọc tư thế ưỡn của cùng bệnh nhân trên cho thấy lồi rõ rệt các cấu trúc dây chằng phía sau do gấp nếp gây hẹp ống sống đáng kể ở mức C6 - C7 (mũi tên trắng dày). Cả hai ảnh cho thấy có phẫu thuật làm dính thân sống phía trước ở C4 - C6 (mũi tên trắng mỏng).
(Trích trong cuốn “Thoái hóa khớp, chẩn đoán, điều trị và dự phòng” Hà Hoàng Kiệm 2019). Các bạn có thể tìm hiểu bệnh thoái hóa các khớp khác trong cuốn sách này. Sách có bán rộng rãi ở các nhà sách trên thị trường và được các nhà sách bán online như:
https://sachdayroi.com/benh-thoai-hoa-khop-chan-doan-dieu-tri-va-du-phong-nti10187469.html
























