KHẢO SÁT NỒNG ĐỘ FIBRINOGEN, ĐỘ NGƯNG TẬP TIỂU CẦU,
D-DIMER MÁU Ở BỆNH NHÂN HỘI CHỨNG THẬN HƯ NGUYÊN PHÁT NGƯỜI LỚN CÓ NGHẼN TẮC MẠCH
Nguyễn Thị Bích Ngọc*, Hà Hoàng Kiệm**, Đinh Thị Kim Dung*
*Bệnh viện Bạch Mai; **Bệnh viện 103
Tóm tắt:
Mục tiêu: Khảo sát nồng độ fibrinogen, D-dimer máu, số lượng và độ ngưng tập tiểu cầu ở bệnh nhân hội chứng thận hư (HCTH) nguyên phát người lớn có nghẽn tắc mạch để đánh giá giá trị của các thông số này trong chẩn đoán nghẽn tắc mạch ở bệnh nhân HCTH.
Đối tượng và phương pháp: Nghiên cứu 200 bệnh nhân (BN) người lớn HCTH nguyên phát, trong đó có 42 BN có biến chứng nghẽn tắc mạch. Các xét nghiệm được tiến hành gồm fibrinogen, D-dimer máu, số lượng và độ ngưng tập tiểu cầu, siêu âm Doppler mạch để phát hiện nghẽn tắc mạch, những trường hợp nghi ngờ chưa xác định được bằng siêu âm chúng tôi chụp tĩnh mạch cản quang hoặc MRI.
Kết quả và kết luận: Ở BN HCTH có biến chứng nghẽn tắc mạch nồng độ fibrinogen máu 6,56±0,25g/l, tỉ lệ BN tăng fibrinogen máu (>4g/l) 90,47% cao hơn nhóm không nghẽn tắc mạch (p<0,001 và p<0,05). Số lượng tiểu cầu 352,76±20,08G/l cao hơn nhóm không nghẽn tắc mạch (p<0,01). Độ ngưng tập tiểu cầu 75,85±5,12% cao hơn nhóm không nghẽn tắc mạch (p<0,001). Nồng độ D-dimer máu 488,27±29,28µg/l, tỉ lệ BN có D-dimer máu tăng (>500µg/l) 80,95% cao hơn nhóm không nghẽn tắc mạch (p<0,001). D-dimer máu tăng (>500µg/l) có nguy cơ nghẽn tắc mạch cao gấp 8,4 lần so với BN có D-dimer máu ≤500µg/l. Với điểm cắt 500µg/l, chẩn đoán nghẽn tắc mạch ở BN HCTH người lớn, D-dimer máu có độ nhạy 51,51%, độ đặc hiệu 94,02%, giá trị dự báo dương tính 80,95%, giá trị dự báo âm tính 74,74%, khả năng chẩn đoán chính xác 80,0%.
Từ khóa: Hội chứng thận hư, nghẽn tắc mạch, D-dimer
Summary
SURVEY OF SERUM FIBRINOGEN, D-DIMER CONCENTRATION AND AGRAVATED PLETELED IN THE ADULT PATIENRS WITH
NEPHROTIC SYNDROME WITH THOMBOEMBOLYTIC COMPLICATION
Objective: We observed serum fibrinogen, D-dimer concentration, plateled number and aggravated pleteled in the adult patients with nephrotic syndrome to evaluated the role of fibrinogen, D-dimer, plateled number and aggravated pleteled assay in diagnoses of thromboembolytic complication.
Methods: Descriptive study in 200 patients with nephrotic syndrome in which 42 patients with thromboembolytic complication. Fibrinogen, D-dimer, pleteled number, aggravated pleteled assay and duplex ultrasonography, MRI and angiography were done.
Results and Conclution: the rate of thromboembolytic complication was 21%. Fibrinogen, D-dimer, pleteled number and aggravated pleteled more increased than group withow thromboembolytic complication. D-dimer concentration >500µg/l was 80,95% patients in thromboembolytic complication group. The cut-off value of D-dimer test was 500µg/l, sensitivity, specificity, positive and negative value of this test was 51,51%, 94,02%, 80,95%, 79,74%. With cut-off value 500µg/l, quantitative D-dimer assay is a vary effective and exact laboratory test to rule out thromboembolytic complication in the patients with nephrotic syndrome.
Key word: nephrotic syndrome, thromboembolytic complication, D-dimer.
Đặt vấn đề
Một trong những biến chứng nguy hiểm và hay gặp của HCTH là nghẽn tắc mạch, hậu quả của quá trình tăng đông máu. Ở BN HCTH theo nhiều nghiên cứu cho thấy có tình trạng tăng đông máu đặc trưng bởi tăng fibrinogen, tăng số lượng tiểu cầu và tăng ngưng tập tiểu cầu. Tăng đông máu có thể gây ra biến chứng nghẽn tắc mạch, tỉ lệ gặp biến chứng nghẽn tắc mạch ở BN HCTH từ 10%-42% tùy theo từng tác giả [6]. D-dimer là sản phẩm của quá trình tan và vỡ cục máu đông. Đây là xét nghiệm có giá trị cùng với các xét nghiệm nồng độ fibrinogen, số lượng và độ ngưng tập tiểu cầu giúp cho chẩn đoán có cục máu đông trong lòng mạch (động mạch hoặc tĩnh mạch sâu).
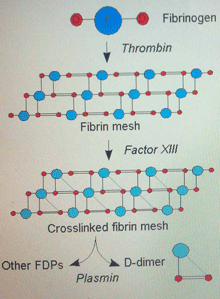
Hình 1: Sơ đồ tạo thành D-dimer
Ở Việt Nam còn rất ít các nghiên cứu về giá trị của xét nghiệm fibrinogen, độ ngưng tập tiểu cầu, đặc biệt là D-dimer trong chẩn đoán nghẽn tắc mạch ở BN HCTH. Vì vậy chúng tôi tiến hành đề tài này với hai mục tiêu:
1. Khảo sát sự biến đổi nồng độ fibrinogen, số lượng và độ ngưng tập tiểu cầu, nồng độ D-dimer máu ở bệnh nhân HCTH người lớn có biến chứng nghẽn tắc mạch.
2. Tính chỉ số nguy cơ, độ nhạy, độ đặc hiệu của fibrinogen, số lượng và độ ngưng tập tiểu cầu, D-dimer máu đối với biến chứng nghẽn tắc mạch ở bệnh nhân HCTH nguyên phát người lớn.
1. Đối tượng và phương pháp nghiên cứu.
1.1. Đối tượng: gồm 200 BN HCTH nguyên phát có tuổi 16-60, điều trị tại BV Bạch Mai từ 4/2008-4/2011. Trong đó 42 BN có biến chứng nghẽn tắc mạch.
1.2. Phương pháp: Tiến cứu, mô tả cắt ngang có đối chứng
+ Tiêu chuẩn chọn bệnh nhân: BN được chẩn đoán HCTH nguyên phát [2], tuổi 16-60, có mức lọc cầu thận >60ml/ph. Không dùng các thuốc ảnh hưởng đến đông-cầm máu như aspirin, heparin, synthrom... Đồng ý tham gia nghiên cứu.
+ Tiêu chuẩn loại trừ: Loại trừ các BN HCTH thứ phát như đái tháo đường, lupus ban đỏ, BN không đủ tiêu chuẩn nghiên cứu (tuổi <16 hoặc >60, mức lọc cầu thận >60ml/ph), BN không đồng ý tham gia nghiên cứu.
+ Chẩn đoán nghẽn tắc mạch:
- Tất cả các BN được làm siêu âm Doppler động mạch và tĩnh mạch đùi, động mạch và tĩnh mạch thận để phát hiện huyết khối.
- Các BN có triệu chứng nghi ngờ nghẽn tắc mạch ở các vị trí khác được làm siêu âm Doppler mạch hoặc MRI như ở phổi, ở não, ở tĩnh mạch cửa.
- Những trường hợp nghi ngờ chưa xác định được chẩn đoán, được chụp tĩnh mạch hoặc động mạch cản quang.
+ Xét nghiệm fibrinogen, số lượng và độ ngưng tập tiểu cầu, D-dimer máu được làm tại khoa huyết học bệnh viện Bạch Mai do kỹ thuật viên chuyên khoa lấy 2ml máu buổi sáng lúc đói. Giới hạn bình thường của các thông số theo labo: fibrinogen 2-4g/l (Tăng khi >4g/l); Số lượng tiểu cầu ở nam 263±61G/l, nữ 274±63G/l (Tăng khi >350G/l); độ ngưng tập tiểu cầu với ADP 60-75% (Tăng khi >75%); D-dimer 125-500µg/l (Tăng khi >500 µg/l).
+ Xử lý số liệu bằng phần mềm SPSS 16.0
2. Kết quả nghiên cứu
2.1. Đặc điểm đối tượng nghiên cứu
Bảng 1. Tuổi và giới nhóm có biến chứng nghẽn tắc mạch so với không NTM
|
Thông số |
Nhóm NTM (n=42) |
Không NTM (n=158) |
P |
|
Tuổi (x±SD) Nam: n (%) Nữ: n (%) |
34,14±12,17 31 (73,8) 11 (26,2) |
34,7±13,49 62 (39,2) 96 (60,8) |
0,808 <0,001 <0,001 |
Nghẽn tắc mạch gặp ở nam (73,8%), cao hơn nữ (26,2%).
Bảng 2. Triệu chứng lâm sàng ở BN nghẽn tắc mạch
|
Thông số |
Nhóm NTM: n=42 n (%) |
Không NTM:n=158 n (%) |
p |
|
Đau chi*** Phù chi không cân xứng* Tuần hoàn bàng hệ chi* Tím lạnh đầu chi** Đau ngực*** Đau bụng*** |
28 (66,7) 25 (59,59) 10 (23,81) 3 (7,14) 3 (7,14) 7 (16,67) |
3 (1,9) 0 0 0 4 (2,53) 25 (15,82) |
0,001
0,232 0,887 |
* Triệu chứng gặp ở BN nghẽn tắc tĩnh mạch. ** Triệu chứng gặp ở BN nghẽn tắc động mạch. *** Triệu chứng gặp ở BN nghẽn tắc cả động mạch và tĩnh mạch.
Bảng 3. Số lượng, tỉ lệ và vị trí nghẽn tắc mạch
|
Vị trí |
Số BN |
% |
|
Nghẽn tĩnh mạch Cảnh Thận Phổi Cửa Chi dưới |
34 2 2 2 2 26 |
80,95 4,78 4,78 4,78 4,78 61,83 |
|
Nghẽn động mạch Cảnh Tắc ĐM phổi Chi dưới |
8 1 1 5 |
19,05 2,38 2,38 14,29 |
|
Tổng số |
42 |
100 |
42/200 (21%)BN HCTH nguyên phát người lớn có biến chứng nghẽn tắc mạch. Nghẽn tắc mạch ở nhiều vị trí, hay gặp nhất là nghẽn tĩnh mạch chi dưới và động mạch chi dưới.
2.2. Xét nghiệm huyết học và sinh hóa
Bảng 4. Biến đổi một số thông số huyết học nhóm có biến chứng nghẽn tắc mạch so với không NTM
|
Thông số |
Nhóm NTM (n=42) (x±SD) |
Không NTM (n=158) (x±SD) |
P |
|
Số lượng hồng cầu (T/l) Huyết sắc tố (g/l) Hematocrid (l/l) Số lượng bạch cầu (G/l) |
4,96±0,34 151,25±17,38 0,50±0,05 9,48±1,92 |
4,68±0,29 138,15±16,83 0,44±0,04 8,80±2,03 |
<0,001 <0,001 <0,001 0,049 |
Số lượng hồng cầu, Hb, Hct ở nhóm nghẽn tắc mạch cao hơn nhóm không nghẽn tắc mạch, chứng tỏ có hiện tượng cô máu.
Bảng 5. Biến đổi một số thông số sinh hóa máu và nước tiểu nhóm có biến chứng nghẽn tắc mạch so với không NTM
|
Thông số |
Nhóm NTM (n=42) (x±SD) |
Không NTM (n-158) (x±SD) |
P |
|
Glucose (mmol/l) Ure (mmol/l) Creatinin (µmol/l) Protein (g/l) Albumin (g/l) Triglycerid (mmol/l) Cholesterol (mmol/l) Protein niệu (g/24h) |
5,6±0,34 6,88±2,15 110,36±24,31 45,54±6,12 17,82±1,48 5,95±2,26 13,87±3,85 24,89±9,18 |
5,21±0,26 6,34±2,03 107,31±28,35 47,06±6,15 22,89±1,68 5,25±2,06 13,65±2,76 23,57±9,64 |
0,116 0,131 0,148 0,182 <0,001 0,057 0,675 0,427 |
Trong các thông số sinh hóa trên chỉ có giá trị trung bình của nồng độ albumin máu ở nhóm nghẽn tắc mạch thấp hơn có ý nghĩa so với nhóm không nghẽn tắc mạch. Các thông số khác giữa hai nhóm khác biệt không có ý nghĩa thống kê.
2.3. Xét nghiệm đông-cầm máu
Bảng 6. Giá trị trung bình của một số thông số xét nghiệm đông-cầm máu nhóm có biến chứng nghẽn tắc mạch so với không NTM
|
Thông số |
Nhóm NTM (n=42) (x±SD) |
Không NTM (n=158) (x±SD) |
P |
|
Nồng độ fibrinogen (g/l) Số lượng tiểu cầu (G/l) Ngưng tập tiểu cầu (%) D-dimer (µg/l) |
6,56±0,25 352,76±20,08 75,85±5,12 468,27±29,28 |
5,51±0,38 341,64±22,04 68,54±5,18 316,32±39,18 |
<0,001 <0,01 <0,001 <0,001 |
Nồng độ fibrinogen, số lượng và độ ngưng tập tiểu cầu, D-dimer máu ở nhóm có biến chứng nghẽn tắc mạch cao hơn nhóm không nghẽn tắc mạch.
Bảng 7. Tỉ lệ tăng fibrinogen, số lượng tiểu cầu, độ ngưng tập tiểu cầu, D-dimer máu của hai nhóm và chỉ số nguy cơ nghẽn tắc mạch OR của các thông số trên theo phân tích đơn biến.
|
Thông số |
Nhóm NTM (n=42), n(%) |
Không NTM (n=158), n(%) |
Tổng (n=200), n(%) |
OR |
p |
|
Fibrinogen tăng (>4g/l) Tiểu cầu tăng (>350G/l) Ngưng tập TC tăng (>75%) D-dimer tăng (>500µg/l) |
38 (90,47) 21 (50,0) 22 (52,38) 34 (80,95) |
120 (75,95) 74 (46,84) 77 (48,73) 32 (20,25) |
158 (79) 95 (47,5) 99 (49,5) 66 (33) |
3,01 1,14 1,16 16,73 |
0,049 0,729 0,730 0,001 |
Theo phân tích đơn biến thì tăng fibrinogen và tăng D-dimer là hai yếu tố nguy cơ của biến chứng nghẽn tắc mạch, nhất là D-dimer máu >500µg/l.
Bảng 8. Chỉ số nguy cơ OR của tăng fibrinogen, tăng D-dimer máu theo phân tích đa biến trong đánh giá nghẽn tắc mạch.
|
Thông số |
OR |
95% CI |
P |
|
Fibrinogen tăng (>4g/l) D-dimer tăng (>500µg/l) |
1,63 8,34 |
0,91-14,82 7,71-28,1 |
0,056 0,027 |
Phân tích đa biến cho thấy chỉ có D-dimer máu tăng >500µg là yếu tố nguy cơ của biến chứng nghẽn tắc mạch với OR=8,34 (p<0,05).
Bảng 9. Độ nhạy, độ đặc hiệu của D-dimer máu tăng trong chẩn đoán biến chứng nghẽn tắc mạch.
|
Thông số |
D-dimer>500 µg/l (n) |
D-dimer≤500 µg/l (n) |
Tổng |
|
Có nghẽn tắc mạch Không nghẽn tắc mạch |
34 32 |
8 176 |
42 158 |
|
Tổng |
66 |
134 |
200 |
|
Độ nhạy: 51,51%; độ đặc hiệu: 94,02%; Giá trị dự báo dương tính: 80,95%; giá trị dự báo âm tính 79,74%; khả năng chẩn đoán chính xác: 80,0%. |
|||
4. Bàn luận
Trong 200BN HCTH nguyên phát người lớn, chúng tôi phát hiện được 42BN (21%) có biến chứng nghẽn tắc mạch. Nghẽn tắc mạch xảy ra ở cả tĩnh mạch và động mạch và gặp ở nhiều vị trí, nhưng hay gặp nhất là tĩnh mạch chi dưới (61,9%) và động mạch chi dưới (9,52%). Nghiên cứu này phù hợp với nghiên cứu của các tác giả nước ngoài gặp nghẽn tắc mạch ở các BN HCTH từ 10-42% tùy tác giả [6]. Nghẽn tắc mạch xảy ra do hậu quả của tăng đông máu ở BN HCTH. Để tìm hiểu nguy cơ của nghẽn tắc mạch, các thông số như fibrinogen, số lượng tiểu cầu, ngưng tập tiểu cầu, D-dimer máu thường được các tác giả quan tâm nghiên cứu. Trong nghiên cứu này chúng tôi thấy:
+ Tỉ lệ BN HCTH có nồng độ fibrinogen máu tăng ở nhóm nghẽn tắc mạch (90,47%) cao hơn nhóm không có biến chứng nghẽn tắc mạch. Tăng fibrinogen máu là yếu tố nguy cơ nghẽn tắc mạch với OR=3,01 (p<0,05) (bảng 7).
+ Số lượng tiểu cầu tăng và độ ngưng tập tiểu cầu tăng ở nhóm nghẽn tắc mạch có xu hướng cao hơn nhóm không nghẽn tắc mạch, nhưng khác biệt không có ý nghĩa thống kê.
+ Tỉ lệ BN có nồng độ D-dimer máu tăng ở nhóm nghẽn tắc mạch (80,95%) cao hơn nhóm không có biến chứng nghẽn tắc mạch. Tăng D-dimer máu là yếu tố nguy cơ nghẽn tắc mạch với OR=16,73 (p=0,001) (bảng 7).
Ở Việt Nam Đặng Vạn Phước, Nguyễn Văn Trí và cs 2010 [1] đã nghiên cứu 304BN nhập viện vì các bệnh lý nội khoa cấp tính, đã phát hiện được 28%BN có huyết khối tĩnh mạch sâu. Nồng độ D-dimer máu ở nhóm có huyết khối là 816 µg/l, nhóm không có huyết khối là 589 µg/l (p<0,001). Với ngưỡng chẩn đoán của D-dimer máu là 500 µg/l, D-dimer tăng chẩn đoán huyết khối có độ nhạy 77,88%, độ đặc hiệu 42,8%, giá trị tiên đoán dương là 33,2%, giá trị tiên đoán âm là 84,1%.
Trong nghiên cứu này, qua phân tích đơn biến chúng tôi thấy fibrinogen máu tăng và D-dimer máu tăng là yếu tố nguy cơ của huyết khối. Tuy nhiên khi phân tích đa biến, chỉ có D-dimer máu >500 µg/l là yếu tố nguy cơ với OR=8,34, p=0,027. Với điểm cắt 500 µg/l, chẩn đoán nghẽn tắc mạch ở BN HCTH nguyên phát người lớn, tăng D-dimer máu có độ nhạy, độ đặc hiệu, giá trị dự báo dương, giá trị dự báo âm tính trong nghiên cứu này có khác với nghiên cứu của Đặng Vạn Phước vì đối tượng của hai nghiên cứu này khác nhau. Đặng Vạn Phước nghiên cứu trên BN bị bệnh nội khoa cấp tính, còn chúng tôi nghiên cứu trên BN HCTH.
5. Kết luận
Nghiên cứu nồng độ fibrinogen máu, số lượng và độ ngưng tập tiểu cầu, nồng độ D-dimer máu ở 200 bệnh nhân hội chứng thận hư nguyên phát người lớn, có 42 (21%) BN có biến chứng nghẽn tắc mạch, chúng tôi rút ra một số kết luận sau:
1. Nhóm bệnh nhân hội chứng thận hư nguyên phát người lớn có biến chứng nghẽn tắc mạch đều có nồng độ fibrinogen máu, số lượng và độ ngưng tập tiểu cầu, nồng độ D-dimer máu cao hơn nhóm không có biến chứng nghẽn tắc mạch, cụ thể
+ Nồng độ fibrinogen máu: 6,56±0,25g/l cao hơn nhóm không nghẽn tắc mạch (p<0,001). Tỉ lệ bệnh nhân tăng fibrinogen máu (>4g/l): 90,47% cao hơn nhóm không nghẽn tắc mạch (p<0,05).
+ Số lượng tiểu cầu: 352,76±20,08G/l và độ ngưng tập tiểu cầu: 75,85±5,12% cao hơn nhóm không nghẽn tắc mạch (p<0,01 và p<0,001).
+ Nồng độ D-dimer máu: 488,27±29,28µg/l và tỉ lệ D-dimer máu tăng (>500µg/l) là 80,95% cao hơn nhóm không nghẽn tắc mạch (p<0,001).
2. Trong 4 yếu tố trên thì D-dimer máu tăng (>500µg/l) là yếu tố nguy cơ nghẽn tắc mạch cao gấp 8,34 lần so với D-dimer máu ≤500µg/l. Với điểm cắt 500µg/l, chẩn đoán nghẽn tắc mạch ở BN HCTH người lớn, tăng D-dimer máu có độ nhạy 51,51%, độ đặc hiệu 94,02%, giá trị dự báo dương tính 80,95%, giá trị dự báo âm tính 74,74%, khả năng chẩn đoán chính xác 80,0%.
Tài liệu tham khảo
1. Đặng Vạn Phước, Nguyễn Văn Tri và cs (2010). Đánh giá vai trò của D-dimer trong chẩn đoán huyết khối tĩnh mạch sâu. Tạp chí tim mạch học, Hội tim mạch thành phố Hồ Chí Minh, 6/2010. P.22-27.
2. Nguyễn Văn Xang (1995). Hội chứng thận hư. Bài giảng bệnh học nội khoa tập I. NXB YH, tái bản lần thứ 3. Tr.120-125.
3. Boneu B. Bouissou F. Abbal M (2009). Comparison of progressive antithrombin activity and the concentration of three thrombin inhibitors in nephrotic syndrome. Thromb Haemost 46. P 623-625.
4. Kauffmann RH., Veltkamp JJ., Van Tilburg NH (2008). Acquired antithrombin III deficiency and thrombosis in the nephrotic syndrome. Am J Med 65. P. 607-613.
5. Kuhlmann U.; Stever J.; Rhyner K.; et al (2011). Platelet aggregationnand thromboglobulin levels in nephrotic patients, with and without thrombosis. Clin nephrol, 61 (15), p. 229-235.
6. Low G.D. (2008). Common risk factors for both arterial and venous thrombosis. Br J Haematol 124, 140, p488-495.
7. Vaziri ND., Paule P., Toohey L (2007). Acquired deficiency and urinary excretion of antithrombin III in nephrotic syndrome. Arch Intern Md 144. P.1802-1803.
























