THUỐC ĐIỀU TRỊ ĐÁI THÁO ĐƯỜNG
Trích trong cuốn “Thực hành cấp cứu và điều trị bệnh nội khoa” Hà Hoàng Kiệm. NXB YH 2006, tái bản có bổ xung 2008, 2011, 2013.
1. INSULIN
Insulin sử dụng trong điều trị được chiết xuất từ tụy lợn, bò hoặc cá heo, hiện nay người ta sử dụng công nghệ gen để tái tổ hợp insulin người.
Insulin bò khác với insulin người tới 3 acid amin: A8 A10, B30, do đó bệnh nhân điều trị bằng insulin bò có nồng độ lgG và IgA trong huyết thanh cao hơn.
Insulin người tái tổ hợp bằng công nghệ gen có cấu trúc phân tử giống hệt insulin người, nên không có tính kháng nguyên và đạt độ tinh khiết cao.
Độ tinh khiết của insulin phụ thuộc vào lượng preinsulin. Người ta có thể loại bỏ preinsulin bằng các kỹ thuật công nghệ dược phẩm như sắc ký, trao đổi ion... Insulin càng tinh khiết thì càng ít gây biến chứng như kháng isulin, biến chứng loạn dưỡng mỡ tại chỗ tiêm.
Bảng 2.5: Phân loại insulin
|
Loại insulin |
Màu sắc |
Bắt đầu tác dụng |
Nồng độ đỉnh |
Hết tác dụng |
|
Nhanh |
Trong |
dd: 30 phút tm: 5 phút |
1 - 3 giờ |
8 giờ |
|
Chậm trung bình |
Đục |
2 - 2 giờ 30 |
4 - 12 giờ |
24 giờ |
|
Rất chậm |
Đục |
4 giờ |
8 - 24 giờ |
28 - 36 giờ |
dd: tiêm dưới da; tm: tiêm tĩnh mạch
Đơn vị insulin là đơn vị quốc tế (IU): 1IU = 0,04082 mg, 1 mg insulin = 24IU. Người ta dùng ký hiệu U như U40 (40IU/ml), U80 (80IU/ml), U100 (100IU/ml). Insulin được phân loại theo thời gian tác dụng: Loại nhanh (Rapid, regular, standard, solubl), loại chậm trung bình (intermidiate, NPH: neutral protamin hagedorn, lente), loại tác dụng rất chậm (Long, IPZ: insulin protamin zince, ultra - lente).
1.1. Insulin tác dụng nhanh
Đặc tính: trong suốt, có thể dùng bằng tất cả mọi đường tiêm: tĩnh mạch, dưới da, tiêm bắp và dùng được trong mọi tình huống. Insulin bắt đầu tác dụng sau tiêm tĩnh mạch 5 phút, sau tiêm dưới da 30 phút, có tác dụng cực đại sau 2 - 4 giờ, hết tác dụng sau 6 - 8 giờ.
Lưu ý: khi dùng insulin tiêm dưới da thì insulin có tác dụng nhanh hơn và ngắn hơn nếu như vùng tiêm có tăng hoạt động thể lực (đùi nếu như tập chạy, cánh tay nếu như chơi tennis và bụng nếu như bơi thuyền).
Ưu điểm:
+ Là loại duy nhất dùng trong cấp cứu do tác dụng hạ đường huyết nhanh chóng.
+ Có thể trộn lẫn với insulin chậm tùy theo mục đích và nhu cầu điều trị.
+ Có thời gian tác dụng ngắn và mạnh để làm giảm đường huyết sau khi ăn.
Nhược điểm: Thời gian tác dụng ngắn nên phải tiêm nhiều lần trong ngày (4 mũi tiêm dưới da, thực tế không dùng riêng insulin tác dụng nhanh để điều trị mà phải kết hợp thêm insulin tác dụng bán chậm hoặc chậm).
+ Insulin lợn
- Suinsulin: bắt đầu tác dụng sau tiêm dưới da 20 - 30 phút, tác dụng tối đa sau 2 đến 4 giờ, tác dụng kéo dài 6 - 7 giờ.
- Actrapid: bắt đầu tác dụng sau 15 phút, tác dụng tối đa sau 2 - 4 giờ, tác dụng kéo dài 6 - 8 giờ.
+ Insulin cá voi: ưu điểm có tính kháng nguyên yếu.
1.2. Insulin tác dụng chậm trung bình (bán chậm)
Để làm giảm bớt số lần tiêm trong ngày, người ta đã sản xuất ra loại insulin có tác dụng dài hơn gồm 2 loại insulin là NPH (Neutral Protamine Hagedorn) hay IZS (Insulin Zinc Suspension) hay lent để sử dụng trong chế độ điều trị với 2 hay 3 mũi tiêm trong ngày. Bắt đầu tác dụng sau 2 giờ - 2 giờ 30 phút, tác dụng tối đau sau 4 - 12 giờ, tác dụng kéo dài 24 giờ. Loại insulin NPH: Bắt đầu tác dụng sau 1 giờ, tác dụng mạnh nhất sau 4 - 8 giờ, hết tác dụng sau 14 - 18 giờ. Với loại insulin này thì các điểm gắn kết insulin của protamin đã bão hòa nên loại insulin này có thể dùng trộn lẫn với insulin nhanh. Tuy nhiên nhược điểm của loại insulin này có thể gây ra loạn dưỡng mỡ nơi tiêm (hiếm gặp). Loại insulin IZS (insulin kẽm): Thời gian tác dụng có thể từ 6 - 36 giờ tùy theo cách thức sản xuất.
Ưu điểm: của các loại insulin tác dụng trung bình là có nhiều loại với thời gian tác dụng khác nhau tùy thuộc vào yêu cầu điều trị và sự thuận lợi của bệnh nhân.
Nhược điểm: có thể gây đau khi trộn với insulin nhanh.
+ Suspensio - Zinc - Insulin - Amophe (SZIA): thuốc của Liên Xô bắt đầu tác dụng sau 1 giờ, tác dụng tối đa sau 5 - 8 giờ.
+ Insulin B (Đức): bắt đầu tác dụng sau 1 giờ, tác dụng tối đa sau 3- 6 giờ.
+ Semilent (hãng Novo Đan Mạch): bắt đầu tác dụng sau 1 giờ 30 phút.
1.3. Insulin trộn sẵn
Đặc điểm: Là loại insulin trộn lẫn giữa 2 loại nhanh và trung bình theo tỷ lệ nhất định. Dịch tiêm đục như sữa.
+ Có tỷ lệ 30% insulin nhanh và 70% insulin trung bình.
+ Có tỷ lệ 50% insulin nhanh và 50% insulin trung bình. Ngoài ra còn tiến hành trộn theo những tỷ lệ khác mà trong đó loại nhanh chiếm 10 - 20 - 40%.
Đặc tính: cùng lúc có 2 tác dụng là nhanh do loại nhanh đảm trách và kéo dài do loại trung bình đảm trách. Với người ăn nhiều tinh bột đường thì thích hợp với loại trộn 40-50% nhanh. Phần lớn bệnh nhân dùng loại trộn 30% nhanh. Một vài người có khuynh hướng hạ đường huyết giữa các bữa ăn nên dùng trộn 10 - 20%.
Ưu điểm: tiện dùng, phù hợp hơn với sinh lý mà không đòi hỏi phải tự trộn lấy liều khi dùng riêng từng loại nhanh chậm.
Nhược điểm: vì tỷ lệ pha trộn là cố định nên khó điều chỉnh cho phù hợp với từng tình huống cụ thể: ăn bữa no nếu tăng liều cả insulin nhanh và chậm sẽ gây hạ đường huyết muộn. Trong khi lẽ ra chỉ tăng từ 2 đến 6 đơn vị loại insulin nhanh.
1.4. Insulin tác dụng chậm
Đặc tính: dịch tiêm đục như sữa, là loại insulin có kết hợp với kẽm, chia làm 2 nhóm chính.
Nhóm 1: loại tác dụng 24 giờ. Bắt đầu tác dụng sau 4 giờ, tác dụng tối đa sau 8, tác dụng kéo dài 24 giờ.
Nhóm 2: loại tác dụng 36 giờ. Bắt đầu tác dụng sau 4 giờ, tác dụng tối đa sau 24 giờ, tác dụng kéo dài sau 28 - 36 giờ.
Ưu điểm: Chỉ cần một mũi tiêm có tác dụng trong cả 24 giờ trong ngày.
Nhược điểm: Tại chỗ: đỏ, đau nơi tiêm. Hạ đường huyết không lường trước do tác dụng kéo dài chồng chéo với các mũi tiêm khác. Thường không làm giảm được đường máu sau ăn do thời gian hấp thu vào máu chậm.
+ Protamin - Zinc - Insulin (PZI): bắt đầu tác dụng sau 3 - 6 giờ, tác dụng tối đa 14 - 20 giờ, tác dụng kéo dài 24 - 36 giờ.
+ Suspensio - Zinc - Insulin - Crystallisat (SZIC): thuốc của Liên Xô tác dụng kéo dài 30 - 36 giờ.
+ Insulin ultralen (của hãng NoVo Đan Mạch) tác dụng kéo dài 30 - 60 phút
+ Insulin lent (của hãng NoVo Đan Mạch) tác dụng kéo dài 24 giờ
+ Suspensio- Zinc - Insulin (SZI) thuốc của Liên Xô tác dụng kéo dài 24 giờ
2. CÁC THUỐC UỐNG
2.1. Nhóm sulfonylurea
Thuốc có tác dụng kích thích tế bào b tiết insulin, do đó chỉ dùng cho bệnh nhân đái tháo đường týp 2, không dùng cho bệnh nhân đái tháo đường týp 1.
+ Thuốc thế hệ I:
- Tolbutamid (butamid, xiclamid, orabed, orinasa, tolbucal). Dạng viên 0,25 g, 0,5g, liều 0,54 - 1g/24 giờ, chia làm 2 - 3 lần uống. Tác dụng sau 1 giờ, tác dụng tối đa sau 4 - 5 giờ, tác dụng kéo dài 10 - 12 giờ.
- Cacbutamid (BZ55, oranid, bucaban...). Dạng viên 0,5 g liều 0,5 g/lần uống 2 - 3 lần/24 giờ. Tác dụng sau 1 - 1 giờ 30 phút, tác dụng tối đa sau 4 - 5 giờ, tác dụng kéo dài 24 giờ.
- Chlopropamid (galiron, diabiez, mellinez...). Dạng viên 0,25 g, liều 0,5 - 0,75g/24giờ uống 1 lần buổi sáng. Tác dụng sau 1 giờ, tác dụng tối đa sau 3 - 4 giờ, tác dụng kéo dài 24 giờ.
+ Thuốc thế hệ II (glibenclamid):
- Daonil, dạng viên 5 mg
- Maninil, dạng viên 5 mg
- Prediant, dạng viên 80 mg
- Gliburid viên 5 mg
- Gliclazide MR viên 30 mg
- Diamicron viên tác dụng nhanh 80mg, viên tác dụng chậm (MR) 30mg
Thuốc tác dụng sau 1 giờ, tác dụng tối đa sau 4 giờ, tác dụng kéo dài 18 - 20 giờ. Dạng viên 5 mg, liều 1 - 2 viên/ngày, tối đa 4 viên/ngày. Tác dụng phụ: hạ đường huyết, tăng cân. Ngừng điều trị khi điều trị trên 6 tháng mà HbA1c ≥ 7,4%.
2.2. Nhóm biguanid
Không kích thích tế bào b tiết insulin, thuốc chỉ có tác dụng ngoại vi làm tăng nhậy cảm với insulin của tế bào ngoại vi. Thuốc làm tính thấm của màng tế bào với glucose, tăng sử dụng glucose của tế bào ngoại vi, giảm hấp thụ glucose ở ruột, giảm phân huỷ glucose trong gan.
Có 3 phân nhóm khác nhau về cấu trúc hoá học:
+ Phen ethyl biguanid:
- Phenfomin
- Dibotin
Viên nang tác dụng nhanh 25 mg, viên nén tác dụng chậm (Dibotin retard) 50 mg.
+ Buthyl biguanid:
- Bufomin
- Adebid
- Silubin
Viên tác dụng nhanh 50 mg, viên tác dụng chậm 100 mg (silubin retard)
+ Dimethyl biguanid:
- Metformin
- Glucophage
Viên tác dụng nhanh 0,5 g, viên tác dụng chậm 0,85 g (glucophage retard). Viên tác dụng nhanh tác dụng sau 30 phút - 1 giờ, tác dụng tối đa 4 - 6 giờ, tác dụng kéo dài 8 - 10 giờ. Viên tác dụng chậm tác dụng sau 2 - 3 giờ, tác dụng kéo dài 14 - 16 giờ. Tác dụng phụ: nôn, ỉa chảy, đau bụng, không làm hạ glucose máu quá mức, không sử dụng khi mức lọc cầu thận dưới 30 ml/phút (vì dễ hôn mê do tăng acid lactic). Ngừng điều trị khi có dấu hiệu thiếu oxy mô (nhồi máu cơ tim, nhiễm khuẩn huyết…), không dùng thuốc cản quang có iod khi đang điều trị bằng thuốc biguanid, sau dùng 16 tuần (4 tháng) mà HbA1c ≥ 7%.
2.3. Nhóm benfluorex
Mediator viên 150mg. Cách dùng, tuần đầu uống 1 viên/ngày vào bữa ăn tối. Tuần thứ hai, uống 2 viên/ngày vào bữa trưa và tối. Tuần thứ ba trở đi, uống 3 viên/ngày vào bữa sáng, trưa và tối. Có thể phối hợp thuốc với một trong các thuốc hạ glucose máu khác.
Thuốc có tác dụng cải thiện tình trạng kháng insulin, làm tăng nhậy cảm của receptor của mô gan và cơ với inhsulin. Thuốc còn có tác dụng làm giảm lipid máu, thích hợp chỉ định cho bệnh nhân đái tháo đường typ 2 thể có béo phì. Tuy nhiên gần đây, nhiều báo cáo cho thấy sử dụng kéo dài mediator gây xơ hoá van tim, nhất là van động mạch chủ. Hiện nay thuốc này đang được xem xét có nên để tiếp tục lưu hành hay không.
2.4. Nhóm rosiglitazon
Avandia viên 4mg, uống 1-2 viên/ngày
Thuốc làm tăng nhậy cảm với insulin của tế bào ngoại vi do có tác dụng hoạt hoá PPARó (peroxisom proliferators-activated receptor ó), làm tăng nhạy cảm của mô cơ và mỡ với insulin. Thuốc còn ngăn cản quá trình giải phóng glucose từ gan. PPARó là nhóm thụ thể hormone ở nhân tế bào, được hoạt hoá bởi yếu tố tăng trưởng peroxisom, có vai trò phiên mã các gen kiểm soát chuyển hoá. Do đó, thuốc còn giúp điều hoà chuyển hoá lipid, protid, chức năng tế bào beta. Tác dụng không mong muốn có thể gặp: hạ đường huyết quá mức, giữ nước, rối loạn chức năng gan, gãy xương. Cần theo dõi cân nặng và men gan mỗi tháng một lần trong thời gian sử dụng thuốc. Ngừng thuốc khi ALT (SGOT) tăng trên 3 lần so với bình thường, nếu tăng cân hoặc phù. Không dùng nhóm thuốc này nếu tiền sử hoặc hiện tại có loãng xương.
2.5. Sulfunylurea gắn với receptor
Nateglinide liều 60 mg/ngày, uống trước ăn 30 phút, tăng liều khi cần.
Thuốc làm tăng giải phóng insulin từ tế bào beta.
2.6. Peptid giống glucagon (GLP: glucagon like peptit)
Thuốc có hai loại:
+ GLP1: exenatide viên 5 mg, uống trước ăn 30 phút, tăng dần sau 4 tuần tới 10 mg/kg. Không dùng khi mức lọc cầu thận < 30 ml/phút.
+ Chất ức chế DPP-4 (dipeptidyl peptidase - 4): sitagliptin; vilagliptine. Thuốc làm giảm ăn ngon miệng, dùng cho người béo. Có thể phối hợp với insulin nếu mức lọc cầu thận > 50 ml/phút.
2.7. Nhóm ức chế men alpha glucosidase
Các thuốc thuộc nhóm này không có tác dụng làm hạ đường huyết, nhưng làm chậm quá trình hấp thu đường từ ống tiêu hoá sau khi ăn. Thuốc ức chế cạnh tranh với alpha glucosidase ở niêm mạc ruột, do đó quá trình hấp thu đường ở phần đầu ống tiêu hoá bị hạn chế, đường trong thức tiếp tục được hấp thu ở đoạn sau của ống tiêu hoá, điều này đã hạn chế được hiện tượng tăng vọt đường huyết sau bữa ăn. Thuốc được sử dụng cho những bệnh nhân khó kiểm soát chế độ ăn và được dùng phối hợp với các thuốc uống hạ đường huyết. Thuốc có hai thế hệ:
+ Thế hệ 1 (nhóm acarbose): glucobay viên 50 mg, 100 mg. Khởi đầu dùng 100 mg/ngày chia làm 2 lần, sau đó tăng lên 200 mg/ngày chia làm 2 lần. Viên thuốc được nhai cùng bữa ăn. Tác dụng phụ có thể gây đầy bụng, đau bụng, tiêu chảy.
+ Thế hệ thứ 2 (nhóm vioglibose): basen viên 0.2mg; 0,3mg. Cơ chế tác dụng chủ yếu là ức chế quá trình thuỷ phân đường đôi thành đường đơn, làm chậm quá trình hấp thu đường ở đường tiêu hoá. Thuốc thế hệ 2 được ưa dùng hơn vì tránh được tác dụng không mong muốn của thuốc thế hệ 1.
2.8. Nhóm ức chế kênh SGLT2
- Emphagliflozin (Jardiance) viên nén 10mg, 25mg
- Daphagliflozin viên nén 5mg, 10mg
- Canagliflozin (Invokana) viên nén 100mg, 300mg.
Ở người bình thường, thận đóng vai trò nhất định trong điều hòa đường huyết. Hơn 99% glucose được cầu thận lọc ra nước tiểu đầu được ống lượn gần của thận táI hấp thu thông qua hoạt động của kênh vận chuyển SGLT2 và SGLT1. ậ người không đáI tháo đường , kênh SGLT2 hấp thu 80 - 90% lượng glucose tại ống thận. Khi lượng glucose vượt ngưỡng hấp thu của thận sẽ có glucose trong nước tiểu. Ở người đáI tháo đường týp 2 có sự gia tăng đáng kể biểu hiện của kênh vận chuyển SGLT2 và GLUT2 cũng như tăng ngưỡng táI hấp thu glucose của thận.
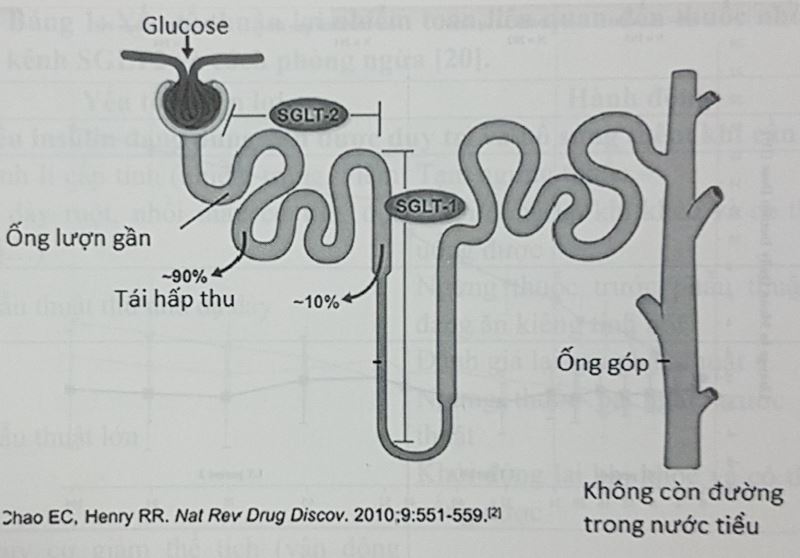
Hình 1. Tái hấp thu glucose ở thận
Khi kênh SGLT2 bị ức chế, ngưỡng tái hấp thu glucose của thận giảm làm tăng đào thái glucose qua nước tiểu. Hoạt động của nhóm thuốc ức chế kênh SGLT2 phụ thuộc vào nồng độ glucose máu và hầu như không còn tác dụng khi nồng độ glucose máu giảm xuống đưới 90mg/dl, do đó nguy cơ gây hạ đường huyết của nhóm thuốc này hầu như không xảy ra. Các thuốc nhóm ức chế kênh SGLT2 được dùng trong lâm sàng có cấu trúc hóa học tương tự nhau. Mặc dù các thuốc này có tính chọn lọc cao trên kênh SGLT2 nhưng chúng cũng có khả năng tác động một ít lên kênh SGLT1. Trong đó Empagliflozin có hoạt tính chọn lọc cao nhất trên kênh SGLT2 so với SGLT1 (>2500 lần), theo sau là Dapagliflozin (1200 lần), và Canafliflozin (250 lần). Thuốc có thể phối hợp với insulin giúp giảm liều insulin.
Ngoài tác dụng hạ đường thuyết, thuốc nhóm ức chế kênh SGLT2 còn có tác dụng giảm cân, giảm huyết áp cả tâm thu và tâm trương. Chúng có một số tác dụng ngoại ý như: tăng nguy cơ nhiễm khuẩn tiết niệu, sinh dục, tắc mạch chi và đặc biệt là nguy cơ gây hôn mê do nhiễm toan ceton với mức glucose máu bình thường hoặc tăng nhẹ.
























