MRI khuếch tán (DWI) trong chẩn đoán nhồi máu não cấp
1. Đại cương
1.1. Lựa chọn CT hay MRI khi chẩn đoán nhồi máu não giai đoạn tối cấp (<6h)
Trước đây trong giai đoạn tối cấp < 6 giờ, người ta thường chọn CT vì cho kết quả nhanh, có thể loại trừ ngay được xuất huyết não, tuy nhiên dấu hiệu nhồi máu não rất nghèo nàn, độ nhạy và độ đặc hiệu không cao, có thể gặp một số dấu hiệu sau:
- Tăng đậm độ mạch máu não (đây là dấu hiệu huyết khối trong lòng động mạch).
- Xóa mờ nhân đậu (nhân bèo) 1 – 3h.
- Mất ru – băng thùy đảo
- Mờ rãnh Synvius.
- Mờ các rãnh vỏ não.
- Giảm đậm độ nhu mô não.
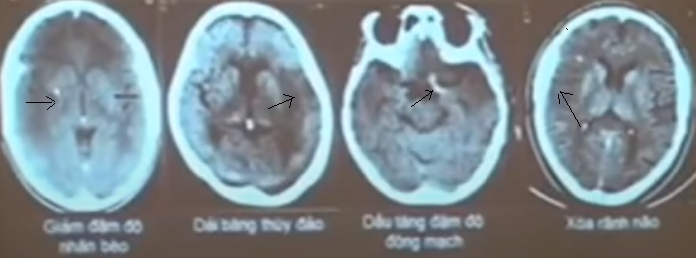
Hình 1. Các dấu hiệu sớm của đột quỵ nhồi máu trên CT
Với phim chụp MRI bằng các xung thông thường như T1W, T2W, Flair, ở giai đoạn sớm <24h sau khởi phát các triệu chứng của nhồi máu thường không có tín hiệu hoặc tín hiệu rất mờ nhạt không chẩn đoán được. Gần đây người ta dùng chuỗi xung khuyếch tán Diffusion (DWI: Diffusion Weighted Imaging) cho phép chẩn đoán rất sớm nhồi máu não chỉ sau vài phút khởi phát.
Đây là một trong các kỹ thuật mới của cộng hưởng từ, hiện đang được sử dụng phổ biến đối với các bệnh lý sọ não. Cộng hưởng từ khuếch tán là kỹ thuật rất nhạy phát hiện tổn thương não ở giai đoạn nhồi máu rất sớm <1h có thể phát hiện vài phút sau khởi phát, giúp cải thiện độ chính xác cộng hưởng từ lên 95%. Nó được dùng gần như là thiết yếu để phát hiện sớm bệnh lý nhồi máu não tối cấp, cho phép phát hiện tổn thương sau 11 phút và gần như chắc chắn sau 30 phút. Chuỗi xung khuyếch tán đối với nhồi máu não cấp có độ nhạy khoảng 88-100%, độ đặc hiệu 86-100%. Người ta còn gọi đây là “chuỗi xung nhồi máu”.
Với chuỗi xung khuyếch tán và bản đồ ADC cho phép phát hiện được nhồi máu não >90% trong 1h đầu, nói chung có thể phát hiện được vùng nhồi máu ngay từ những phút đầu tiên, (chỉ âm tính giả khi tổn thương quá nhỏ và thường ở hố sau). Tín hiệu vùng nhồi máu thay đổi theo thời gian, đối với nhồi máu não cấp tính sẽ tăng tín hiệu trên Diffusion (DWI) và giảm tín hiệu trên bản đồ ADC.
1.2. Lịch sử chuỗi xung khuyếch tán DWI (Diffusion Weighted Imaging)
Năm 1965 Stejskal và Tanner đã giới thiệu về chuỗi xung DWI. Họ sử dụng một chuỗi xung T2W spin echo với hai xung Gradient thêm vào có cùng độ lớn và ngược hướng
Năm 1985, hình ảnh khuếch tán MRI đầu tiên về não do nhà sinh lý học Denis Le Bihan công bố tại London. Ông đã lấy từ “b” từ tên của mình làm hệ số khuếch tán. Vào thời điểm đó, chuỗi xung khuếch tán còn chậm nhưng rất nhạy cảm với các chuyển động.
Đến 1990 chuỗi xung khuếch tán mới thực sự đáng tin cậy do được ứng dụng chuỗi xung điểm vang đồng phẳng (Echo Planar Imaging) vào cộng hưởng từ khuếch tán.
D. Le Bihan đã được trao huy chương vàng của Hiệp hội Quốc tế Cộng hưởng từ năm 2001 cho nghiên cứu của Ông trên các phương pháp khuếch tán MRI và các ứng dụng của nó.
.jpg)
Hình 2. DWI trong nhồi máu động mạch não sau, động mạch não trước và động mạch não giữa
2. Cộng hưởng từ khuếch tán (DWI: Deffusion Weighted Imaging)
Cộng hưởng từ là phương pháp có độ nhạy rất cao, cao hơn hẳn CT Scan trong chẩn đoán xác định nhồi máu não. Tuy nhiên, chỉ có một số xung đặc biệt mới phát hiện tổn thương nhồi máu não trong giai đoạn tối cấp, đặc biệt các chuỗi xung khuếch tán DWI.
Hình ảnh cộng hưởng từ khuếch tán Diffusion Weighted Imaging (DWI) là một trong các kỹ thuật mới của cộng hưởng từ, hiện đang được sử dụng phổ biến đối với các bệnh lý sọ não. Cộng hưởng từ khuếch tán là kỹ thuật rất nhạy phát hiện tổn thương não ở giai đoạn nhồi máu rất sớm, giúp cải thiện độ chính xác cộng hưởng từ lên 95%. Nó được dùng gần như là thiết yếu để phát hiện sớm bệnh lý nhồi máu não tối cấp, cho phép phát hiện tổn thương sau 11 phút và có thể chắc chắn sau 30 phút. Chuỗi xung khuyếch tán đối với nhồi máu não cấp có độ nhạy khoảng 88-100%, độ đặc hiệu 86-100%. Người ta còn gọi đây là “chuỗi xung nhồi máu”.
3. Các chuỗi xung trong nhồi máu não cấp tính
3.1. Các chuỗi xung thường quy T1W, T2W
Giai đoạn tối cấp (<6h), các chuỗi xung thường quy như T1W và T2W thường không được áp dụng do mang lại ít thông tin, độ nhạy rất thấp. Trên T1W thường không quan sát thấy tổn thương. Trên T2W, có thể quan sát thấy động mạch tăng tín hiệu, mất tín hiệu dòng chảy bình thường (flow void), hình ảnh này có thể quan sát rõ hơn trên FLAIR vì chuỗi xung này xóa tín hiệu của dịch não tủy. Tuy nhiên khác với CT, tăng tín hiệu động mạch trên phim MRI ở xung T2W hay Flair không phải là dấu hiệu của huyết khối mà chỉ phản ánh dòng chảy chậm trong động mạch. Đối với tổn thương nhu mô não, trong giai đoạn tối cấp, độ nhạy của các chuỗi xung thường quy thấp. Các tổn thương nhồi máu khi quan sát thấy trên các chuỗi xung thường quy là tổn thương không hồi phục.
3.2. Chuỗi xung FLAIR
Đây là chuỗi xung T2, xóa dịch não tủy. Chuỗi xung FLAIR có ý nghĩa phát hiện các tổn thương khác như chảy máu, viêm não, xơ hóa mảng (MS)... Trên FLAIR, dịch não tủy bị xóa tín hiệu nên có màu đen, như vậy nếu có chảy máu màng não, tăng tín hiệu, sẽ dễ dàng nhận ra. Đối với nhồi máu não tối cấp (<6h), tín hiệu vùng nhồi máu trên FLAIR đa số bình thường hoặc tăng tín hiệu rất nhẹ.
3.3. Chuỗi xung khuếch tán DWI
Với chuỗi xung khuyếch tán DWI (Diffusion Weighted Imaging) và bản đồ ADC (apparent diffusion coefficient) cho phép phát hiện được >90% trong 1h đầu, nói chung có thể phát hiện được vùng nhồi máu ngay từ những phút đầu tiên, (chỉ âm tính giả khi tổn thương quá nhỏ và thường ở hố sau). Tín hiệu vùng nhồi máu thay đổi theo thời gian, đối với nhồi máu não cấp tính sẽ tăng tín hiệu trên Diffusion và giảm tín hiệu trên bản đồ ADC.
4. Sinh lý bệnh
Bình thường nước phân bố nước trong nội bào và ngoại bào cân bằng nhau và sự khuyếch tán của các phân tử nước dễ dàng trong khoảng gian bào. Khi tế bào não bị thiếu oxy làm bơm Na+/K+ và các bơm ion khác suy yếu, dẫn đến tái phân bố nước ngoại bào đi vào nội bào nơi hạn chế sự chuyển động của nước, gây nên phù nề nhiễm độc tế bào và giảm thể tích khoang ngoại bào. Như vậy trong giai đoạn tối cấp và cấp của nhồi máu não, phù nề tế bào làm nước bị giam giữ trong tế bào không thể khuyếch tán tự do, nghĩa là bị hạn chế khuyếch tán, DWI phát hiện sự hạn chế khuyếch tán này để phát hiện tổn thương là tối cấp và cấp. Trên phim DWI vì còn tác động của T2 nên vùng hạn chế khuyếch tán vẫn tăng tín hiệu có màu trắng, còn phim ADC thì vùng chậm khuyếch tán sẽ giảm tín hiệu và có màu đen. Đến giai đoạn muộn (1 - 2 tuần) trở đi, tế bào bị hoại tử giải phóng nước, giai đoạn này nước tự do khuyếch tán nên không bị hạn chế, phim ADC vùng tổn thương tăng tín hiệu dần cho đến khi có màu trắng ngang bằng dịch não tủy.
5. Nguyên lý chuỗi xung khuếch tán
Nguyên lý DWI là đánh giá sự khuyếch tán của các phân tử nước trong khoang gian bào.
Để biểu thị độ lớn và chiều hướng khuếch tán, người ta sử dụng hệ số khuếch tán biểu kiến ADC (Apparent Diffusion Coefficient). Hệ số ADC thay đổi tuỳ theo cấu trúc và tình trạng bệnh lý của mô. Mô có hệ số ADC càng lớn, khả năng khuếch tán của nước trong mô càng mạnh, biểu hiện trên phim ADC càng tăng tín hiệu và có màu trắng. Nếu hệ số ADC càng thấp, khả năng khuyếch tán của nước trong mô càng bị hạn chế, biểu hiện trên phim ADC càng giảm tín hiệu nghĩa là càng có màu đen. Cả hai trường hợp, màu của tổn thương trên DWI tương tự như trên T2W (tăng tín hiệu có màu trắng).
Để đánh giá mức độ khuyếch tán, người ta dùng các chênh từ đặc biệt, gọi là chênh từ khuyếch tán (diffusion gradient), cho phép bộc lộ tình trạng lệch pha do ảnh hưởng của khuyếch tán. Các chênh từ này được điều chỉnh bằng một tham số gọi là hệ số nhạy cảm khuyếch tán b (diffusion sensitivity factor) được tính bằng sec/mm2. Khi b=0, ảnh chụp không nhạy cảm với khuyếch tán là bình thường. Người ta thường dùng giá trị b 500 và 1000 để đánh giá khả năng khuyếch tán trong lâm sàng.
Bộ hình khuyếch tán điển hình gồm 3 nhóm:
(1)- Hình T2W (T2 Weighted): được đo bằng chuỗi xung điểm vang đồng phẳng và được làm cơ sở để so sánh và tạo lập hình bản đồ ADC. Hình T2W là hình được chụp với giá trị b=0.
Chuỗi xung đồng phẳng có đặc điểm nổi bật là thời gian chụp toàn bộ một hình cộng hưởng từ rất ngắn, có thể đạt đến mức 20ms. Với thời gian này, các artifact do chuyển động hầu như bị loại bỏ. Ngoài ra, nhiều quá trình sinh lý vốn xảy ra rất nhanh cũng có thể ghi lại được, do đó có thể đánh giá được chức năng của một số cơ quan trong cơ thể.
(2)- Hình khuếch tán DWI: được thực hiện bằng cách áp dụng cuộn chênh từ khuếch tán theo trục x,y,z để có được 3 hình DWI theo mỗi trục. Sau đó nhân tín hiệu của 3 hình DWI theo mỗi trục, rồi lấy căn bậc 3 của tích này, cho ra tín hiệu được dùng để tạo ra hình DWI. Tuy nhiên, hình DWI này chưa loại bỏ yếu tố làm mất tín hiệu do thời gian thư duỗi ngang T2 nên vẫn còn biểu hiện đặc tính T2W. Trên ảnh DWI tổn thương tăng tín hiệu có màu trắng là biểu hiện hạn chế khuyếch tán, Giảm tín hiệu có màu đen là không hạn chế khuyếch tán. Vì vậy ảnh DWI dịch não tủy giảm tín hiệu có màu đen vì dịch không giảm khuyếch tán, nếu vùng tổn thương giảm tín hiệu có màu đen là nhồi máu não cũ do không giảm khuyếch tán, nếu tổn thương mới có giảm khuyếch tán sẽ tăng tín hiệu có màu trắng. Nếu thấy tổn thương trên DWI tăng tín hiệu có màu trắng phải đối chiếu trên ADC. Hình ảnh ADC ngược với DWI, tức là ADC giảm tín hiệu có màu đen là tổn thương mới có giảm khuyếch tán, nếu đồng màu hoặc tăng tín hiệu có màu trắng là tổn thương cũ không giảm khuyếch tán.
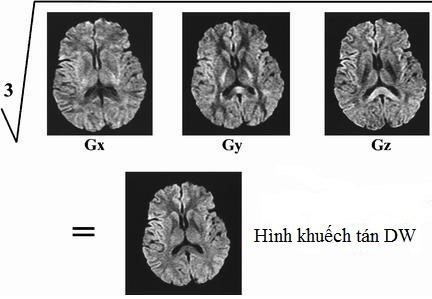
Hình 3. Nguyên lý tạo chuỗi xung khuyếch tán
(3)- Hình bản đồ ADC (ADC map): biểu thị độ lớn của hệ số khuếch tán biểu kiến ADC, không có yếu tố tương phản T2W. Chúng được tính ra từ hình DW và hình T2W đã được chụp với b=0. Với đặc điểm này, hình bản đồ ADC loại trừ được các yếu tố đặc thù của T2W vốn có thể hiển thị trên hình DWI nên vùng nước chuyển động tự do ADC cao thì tăng tín hiệu có màu trắng, những vùng nước bị hạn chế khuyếch tán, ADC thấp thì giảm tín hiệu có màu đen. Thường khi thấy vùng tổn thương có màu đen nghĩa là có giảm khuyeechs tán, phải đo hệ số ADC (vùng bình thường không hạn chế khuyếch tán thì ADC khoảng 5500 đến 6000 đơn vị).
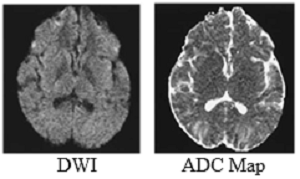
Hình 4. Lập bản đồ ADC
Bản đồ ADC là hình được vẽ lại từ các giá trị ADC của các mô, do vậy vùng kém khuyếch tán sẽ có màu đen hơn vùng có khuyếch tán tốt. Ngược lại, hình DWI ghi nhận tín hiệu của các proton trong quá trình khuyếch tán của chúng tuy vẫn bị chứa một phần đặc thù T2W. Do vậy vùng có tín hiệu cao trên hình DWI là vùng giảm mức độ khuếch tán, ngược với hình bản đồ ADC sẽ có tín hiệu thấp.
Do DWI được sử dụng chuỗi xung điểm vang đồng phẳng nên rất nhạy với chuyển động rất nhỏ của proton nước. Trên DWI, những cấu trúc khuyếch tán nhanh sẽ tạo sự suy giảm tín hiệu nhanh hơn là tín hiệu tối trên hình DWI.
6. Hình ảnh DWI trong nhồi máu não
Trong vài phút khởi đầu thiếu máu não, phù độc tế bào xảy ra và làm tăng lượng nước trong mô não lên 3-5%, làm giảm sự khuyếch tán nước. DWI rất nhạy để phát hiện sự thay đổi tín hiệu đó chỉ vài phút sau khi tắc mạch.
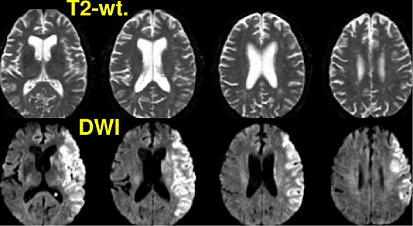
Hình 5. MRI nhồi máu não tối cấp (4h)
Hệ số khuếch tán hiển thị (ADCs) so với nhu mô não bình thường giảm là dấu chỉ điểm rất nhạy của phù độc tế bào. Mô nhồi máu sáng trên DWI, tương ứng vùng tín hiệu thấp trên ADC.
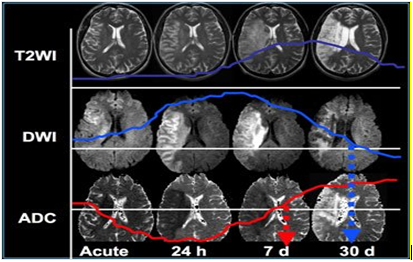
Hình 6. Biến đổi hình ảnh các chuỗi xung theo thời gian nhồi máu
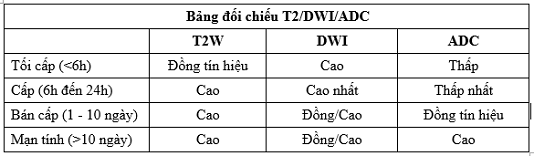
Bảng 1. Mức độ tín hiệu của các chuỗi xung theo thời gian nhồi máu
Khi in phim, với kỹ thuật sắp xếp theo vị trí, người ta in cả 2 hình DW và ADC theo từng vị trí để dễ đánh giá và phân biệt tổn thương.
7. Ứng dụng khi đọc phim
Khi lâm sàng mới xuất hiện triệu chứng nghi nhồi máu nhưng trong 24h đầu T2W bình thường, cần làm DWI vùng nhồi máu tăng tín hiệu sớm ngay trước 6h và ADC thì vùng nhồi máu giảm tín hiệu. Khi thấy vùng tổn thương tăng tín hiệu trên DWI, giảm tín hiệu trên ADC là nhồi máu mới <1 tuần. Trong khoảng 7 - 10 ngày là giai đoạn sương mù, tế bào hoại tử làm DWI và ADC trở nên đồng tín hiệu (đồng màu với vùng lành) khó phát hiện và dễ bỏ sót tổn thương. Sau 2 tuần thì DWI giảm tín hiệu và ADC tăng tín hiệu do không còn giảm khuyếch tán.
Khi trên T2W thấy một tổn thương tăng tín hiệu nghi là nhồi máu (thường phải sau 24h), để xác định đây là nhồi máu bán cấp hay nhồi máu cũ cần thực hiện các bước sau:
Ảnh T2W: Tổn thương tăng tín hiệu (màu trắng giống dịch não tủy) => Bật Deffusion (DWI): tổn thương tăng tín hiệu (biểu hiện giảm khuyếch tán) trong khi dịch não tủy giảm tín hiệu => Bật ADC: nếu tổn thương giảm tín hiệu (giảm khuyếch tán) là nhồi máu cấp; nếu tổn thương tăng tín hiệu (khuyếch tán không bị hạn chế) là nhồi máu cũ do vùng nhồi máu đã hóa lỏng. Như vậy:
- Ổ nhồi máu mới: tăng tín hiệu trên T2 và DWI, giảm tín hiệu trên ADC
- Ổ nhồi máu cũ: tăng tín hiệu trên T2, giảm tín hiệu trên DWI, tăng tín hiệu trên ADC
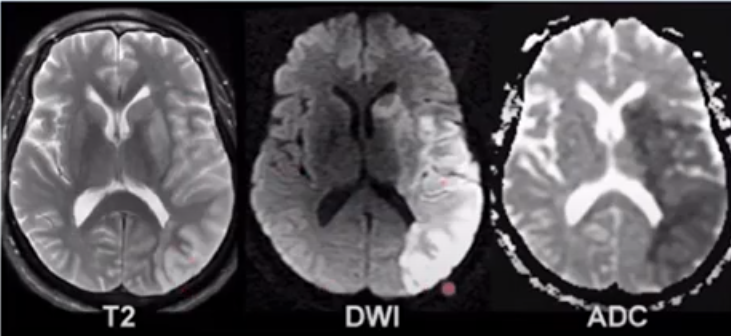
Hình 7. Xác định vùng nhồi máu rất sớm trước 6h bằng chuỗi xung DWI.
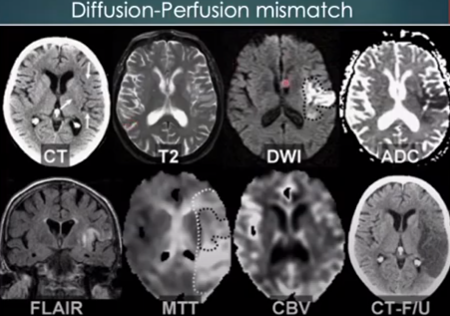
Để xem có chỉ định can thiệp tái thông mạch không cần xác định vùng thiếu máu còn gọi là vùng tranh tối tranh sáng có lớn không, nếu vùng lõi (hoại tử) nhỏ mà vùng tranh tối tranh sáng lớn thì có chỉ định tái thông mạch, nếu vùng lõi lớn mà vùng tranh tối tranh sáng nhỏ thì tái thông sẽ không có hiệu quả. Xác định vùng lõi (hoại tử) và vùng thiếu máu (vùng tranh tối tranh sáng) bằng hình ảnh MRI tưới máu (perfution).
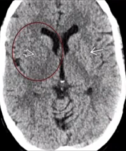
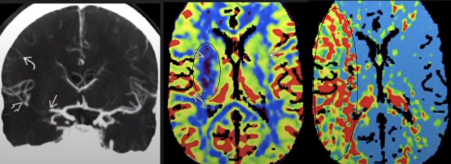
Hình 8. Bệnh nhân có triệu chứng đột quỵ < 6h, chụp CT thấy xóa đầu nhân đậu bên bán cầu não phải, phim CT chụp mạch thấy tắc đoạn M1 động mạch não giữa, Phim phim CT perfusion, bên trái là CBF (lưu lượng máu não) cho thấy vùng giảm tỉ trọng (hoại tử) ở vùng bao ngoài bán cầu não phải có màu tím (vòng tròn), và bên phải MTT (thời gian di chuyển trung bình của dòng máu não) vùng tổn thương rộng (vòng tròn) có màu đỏ và vàng.
.png)
Tài liệu tham khảo:
1. Imaging in Hemorrhagic and Ischemic stroke - Anne Catherine Kim, J.J.K., Reza Hakimelahi, Magnetic Resonnance . 2011- Thieme.
2. Diffusion-weighted MR Imaging of the Brain - Schaefer và cộng sự - Radiology 2000.
3. Quantitative Assessment of Core/Penumbra Mismatch in Acute Stroke - Pamela W. Schaefer, Elizabeth R. Barak, Shahmir Kamalian, Leila Rezai Gharai. Stroke. 2008;39:2986-2992; originally published online August 21, 2008
4. An updated definition of stroke for the 21st century: a statement for healthcare professionals from the American Heart Association/American Stroke Association.Stroke, 2013. 44(7): p. 2064 - 89. Sacco, R.L., et al.,
5. Imaging of the brain 2013: Elsevier Saudrers - Thomas P Nadich, M.C., Soonmee Cha, James G Smirniotopoulos
6. Nguyên Lý Và Kỹ Thuật Chụp Cộng Hưởng Từ MRI – Bs. Trần Đức Quang - NXB ĐH Quốc gia TP HCM – 2008
7. Basics of DWI and PWI - Mike Moseley, Ph.D - Department of Radiology Stanford University
8. Cộng hưởng từ sọ não – Lê Văn Phước – NXB Y học – 2011.
9. Brain Ischemia –Imaging in acute strocke – Majda Thurnher- Department of Radiology, Medical University of Viena
10. Nghiên cứu đặc điểm hình ảnh và giá trị của cộng hưởng từ 1,5 Tesla trong chẩn đoán và tiên lượng nhồi máu não giai đoạn cấp tính – Nguyễn Duy Trinh - Luận án Tiến sỹ Y học Hà Nội 2015.
Nguồn: Nguyễn Hữu Ánh. http://bvdkquangnam.vn/index.php/ao-to-nckh/tp-san-y-hc/1533-k-thut-chui-xung-khuch-tan-dwi-trong-nhi-mau-nao-ti-cp
























