HÌNH ẢNH MRI CÁC BỆNH LÝ TUỶ SỐNG DO HUỶ MYELIN
Nói chung, các bệnh lý tuỷ có các dấu hiệu lâm sàng đa dạng phản ảnh rối loạn chức năng của các đường vận động hoặc cảm giác đặc biệt. Các bất thường trên MRI phản ảnh các biến đổi bệnh lý xảy ra ở các đường bị tổn thương này. Tính phức tạp và đa dạng của bệnh ảnh hưởng đến tuỷ sống đòi hỏi phải có kiến thức sâu về bệnh học thần kinh và chiến lược hình ảnh chính xác. Bài này nêu lên và minh hoạ các đặc điểm lâm sàng và hình ảnh ở các bệnh lý huỷ myelin khác nhau của tuỷ sống
1. Xơ cứng rải rác (MS: Multiple Sclerosis)
Xơ cứng rải rác là một bệnh lý viêm huỷ myelin mạn tính của hệ thần kinh trung ương. Các dữ kiện mới đây gợi ý rằng xơ cứng rải rác là một bệnh qua trung gian tế bào T kèm hoạt hoá đại thực bào thứ phát. Điểm mốc bệnh học của xơ cứng rải rác là huỷ myelin viêm có thể dẫn đến mất mô không phục hồi được hoặc huỷ myelin một phần trong trường hợp các quá trình phục hồi xảy ra với sự myelin hoá lại sau đó. Ba cơ chế tổn thương mô trong xơ cứng rải rác đã được đề xuất: miễn dịch, kích thích độc tố và chuyển hoá. Tuỷ thường bị tổn thương trong xơ cứng rải rác với tổn thương tuỷ thấy đến 99% các trường hợp mổ tử thi. Các mô tả bệnh học đầu tiên của phân bố đại thể tổn thương xơ cứng rải rác ở tuỷ đã được Carswell đưa ra vào năm 1838 và Cruveilhier vào năm 1841. 70 - 80% bệnh nhân xơ cứng rải rác có bất thường tuỷ được phát hiện trên T2W. Các bất thường tuỷ do xơ cứng rải rác có thể chia thành ba loại chính:
(1) Các vùng khu trú giới hạn rõ tín hiệu cao trên T2W;
(2) Các bất thường lan toả với các vùng giới hạn kém rõ tín hiệu cao trên T2W và
(3) Teo tuỷ và mất sợi trục.
1.1. Các tổn thương khu trú
Về mặt đại thể, tổn thương tuỷ kéo dài theo hướng trục dài của tuỷ và thay đổi chiều dài từ vài milimet đến các tổn thương vượt qua nhiều tầng tuỷ. MRI là kỹ thuật nhạy nhất để phát hiện tổn thương xơ cứng rải rác ở não và tuỷ. Nó là công cụ chẩn đoán và theo dõi bệnh nhân xơ cứng rải rác đã được xác định rõ ở nhiều nghiên cứu. Các mảng xơ cứng rải rác nhìn thấy rõ nhất trên T2W và có tín hiệu cao trên T2W, đồng, thấp trên T1W. Các mảng huỷ myelin tuỷ là các ổ giới hạn rõ tín hiệu cao trên T2W không đối xứng ở nhu mô tuỷ. Chúng thường nằm ở ngoại biên, dài ít hơn hai đốt sống và chiếm dưới 1/2 diện tích trên thiết diện ngang của tuỷ. Trên sagittal, mảng có hình điếu xì gà và có thể nằm ở trung tâm, trước và sau. trên axial, tổn thương nằm ở phía bên và có hình chêm với đáy ở bề mặt tuỷ hoặc hình tròn nếu không tiếp xúc với bề mặt tuỷ (hình 1). Phân bố của các tổn thương xơ cứng rải rác tuỷ liên quan chặt chẽ với các vùng dẫn lưu tĩnh mạch. Phù tuỷ thường chỉ gặp ở dạng thuyên giảm, tái phát của xơ cứng rải rác. Vì các tổn thương cấp liên quan với sự phá vỡ hàng rào máu - não thoáng qua, nên có thể thấy bắt thuốc tương phản (hinh 2, hình 3). Số các tổn thương bắt thuốc thấp đáng kể hơn so với não. 62% các mảng gặp ở tuỷ cổ. Các ổ mạn tính giảm tín hiệu trên T1W, được gọi là “lỗ đen” ở não, không gặp ở tuỷ.
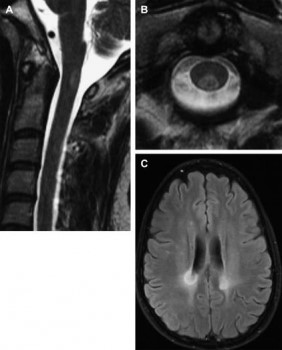
Hình 1. Tổn thương xơ cứng rải rác điển hình ở tuỷ cổ. (A) Hình sagittal T2W tổn thương tăng tín hiệu nằm ở tuỷ phía sau ngang mức C2. (B) Trên hình axial T2W tổn thương hình chêm tăng tín hiệu ở mặt sau tuỷ, chiếm dưới ½ diện tích tuỷ. (C) hình axial FLAIR não ở bệnh nhân này thấy tổn chất trắng quanh não thất tăng tín hiệu, phù hợp với xơ cứng rải rác.
.jpg)
Hình 2. Nhiều tổn thương tuỷ khu trú ở bệnh nhân xơ cứng rải rác. (A) hình sagittal T2W thấy nhiều tổn thương tuỷ tăng tín hiệu ở ngang mức C1/C2, T3 và từ T6 đến T8, phù hợp với MS tuỷ. (B) sagittal T1w sau tiêm Gd thấy tổn thương bắt tuhốc ở ngang mức T7, phù hợp với mảng MS viêm cấp. (C) tổn thương bắt thuốc viền ở ngang mức C2 trên hình sagittal T1W sau tiêm. (D) Hình axial T1W sau tiêm ở não thấy tổn thương bắt thuốc viền ở chất trắng vùng chẩm trái.
.jpg)
Hình 3. Tổn thương tuỷ khu trú hoạt tính ở hai bệnh nhân xơ cứng rải rác. (A) hình sagittal T2W cột sống ngực thấy tổn thương tăng tín hiệu phù hợp với tổn thương xơ cứng rải rác tuỷ sống. (B) hình sagittal T1w sau tiêm, thấy bắt thuốc dạng nốt kín đáo của tổn thương MS. (C, D) ở bệnh nhân khác, tổn thương hình chêm tăng tín hiệu nằm ở mặt bên tuỷ (D) lan từ C2 đến C4 kèm phình tuỷ nhẹ trên hình sagittal T2W (E) tổn thương bắt thuốc viền trên hình axial T1W FS sau tiêm.
1.2. Các bất thường lan toả
Các bất thường lan toả thường gặp hơn trong xơ cứng rải rác tiến triển nguyên phát và xơ cứng rải rác tiến triển thứ phát. Các thay đổi tín hiệu tuỷ lan toả trên hình ảnh có tín hiệu cao nhẹ trên T2W (hình 4).
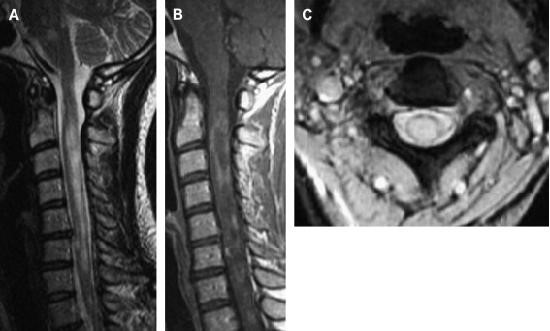
Hình 4. Bất thường lan toả tuỷ cổ ở bệnh nhân xơ cứng rải rác tiến triển nguyên phát. (A) sagittal T2W thấy tăng tín hiệu tuỷ cổ kéo dài nhiều tầng kèm lớn tuỷ. (B) hình sagittal T1W thấy tổn thương tuỷ bắt thuốc lan toả giới hạn kém rõ. (C) Trên hình axial T2W, tổn thương liên quan đến hầu như toàn bộ tuỷ.
1.3. Teo tuỷ
Ngoài các mảng và bất thường tuỷ lan toả, teo tuỷ được ghi nhận trong nhiều năm (hình 5). Thoái hoá sợi trục hoặc quá trình teo thay đổi có thể gây ra teo tuỷ trong xơ cứng rải rác. Một nghiên cứu mới đây đã cho thấy rằng mức độ teo thay đổi ở các phần tuỷ khác nhau, nổi bật hơn ở phần trên tuỷ. Các nghiên cứu đã cho thấy rằng teo tuỷ tương quan với mất chức năng trên lâm sàng. Phân tích lượng teo tuỷ đã cho thấy tương quan giữa tuỷ cổ cao và teo chất trắng tuỷ với thang độ về tình trạng mất chức năng lan rộng. Giảm thể tích não và tuỷ gặp ở tất cả các phân nhóm bệnh nhân xơ cứng rải rác so với nhóm chứng. Các mảng liên quan với teo tuỷ có lẽ gặp nhiều hơn ở dạng xơ cứng rải rác tiến triển - tái phát.
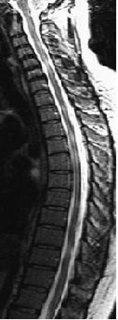
Hình 5. Giảm đường kính tuỷ rõ rệt trên T2W ở bệnh nhân xơ cứng rải rác.
1.4. Mất sợi trục
Các nghiên cứu kế tiếp nhau đã chứng minh một cách thuyết phục rằng tổn thương tuỷ không bị hạn chế so với các tổn thương nhìn thấy trên T2W. Theo các nghiên cứu bệnh học thần kinh về xơ cứng rải rác tuỷ, mất sợi trục có thể gặp trong 60 - 70% tổn thương xơ cứng rải rác mạn. Các nghiên cứu Cộng hưởng từ phổ (MRS) đã cho thấy giảm N -acetyl aspartate (NAA) ở vùng tuỷ bình thường trên MRI thường quy. Các bất thường rõ rệt ở tuỷ có hình ảnh bình thường cũng đã được quan sát thấy. Giảm mật độ sợi nhỏ thấy trong một nghiên cứu ở cột bên tuỷ cổ bệnh nhân xơ cứng rải rác so với nhóm chứng. Dữ kiện từ các nghiên cứu bệnh học thần kinh mới đây gợi ý rằng tổn thương sợi trục quá mức xảy ra trong khi hình thành mảng ngay sau khi khởi đầu huỷ myelin. Hơn nữa, trong quá trình đó, tổn thương sợi trục đáng kể gặp ở chất trắng bình thường. Sự phá huỷ sợi trục diễn tiến chậm, đang xảy ra cũng thấy trong các tổn thương huỷ myelin bất hoạt ở não. Cần khảo sát hình ảnh toàn bộ tuỷ ở bệnh nhân có triệu chứng tuỷ và những người đã biết hoặc có cơ sở chẩn đoán xơ cứng rải rác. Độ dày lát cắt không vượt quá 3mm với khoảng cách giữa các lát cắt tối đa dưới 10%. Protocol hình ảnh cần các chuỗi xung sau: Sagittal T2W, T1W, axial T2W để định vị chính xác tổn thương về giải phẫu và hình T1w sau tiêm. Các nghiên cứu đã chứng minh tính ưu thế của chuỗi xung STIR so với Fast spin echo trong phát hiện tổn thương xơ cứng rải rác ở tuỷ sống (hình 6).
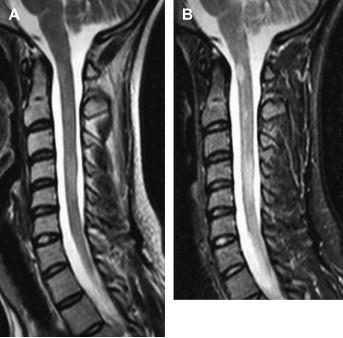
Hình 6. So sánh hình T2W với STIR trong phát hiện tổn thương xơ cứng rải rác tuỷ sống. (A) Trên hình sagittal T2W tuỷ cổ, tổn thương tăng tín hiệu nội tuỷ được phát hiện ở ngang mức C2 và C4 - C5. Ghi nhận tăng tín hiệu nhẹ. (B) Trên hình sagittal STIR, các tổn thương khu trú của tuỷ tăng tín hiệu rõ rệt và dễ thấy hơn nhiều.
Giá trị của MRI trong việc phân biệt xơ cứng rải rác với các bệnh lý viêm khác và mạch máu não cũng được đánh giá trong một nghiên cứu mới đây. Độ đặc hiệu, độ nhạy, giá trị dự báo dương và giá trị dự báo âm trên MRI đã được tính toán trong 66 bệnh nhân có các bệnh lý thần kinh khác và 22 bệnh nhân xơ cứng rải rác. Hình ảnh não bất thường ở tất cả các bệnh nhân xơ cứng rải rác nhưng chỉ bất thường ở 65% bệnh nhân có bệnh não khác. Bất thường tuỷ gặp ở 92% bệnh nhân xơ cứng rải rác nhưng chỉ 6% ở các bệnh nhân khác. Khi kết hợp MRI não và tuỷ trong nghiên cứu đó, độ chính xác trong việm phân biệt xơ cứng rải rác với các bệnh lý khác đạt tới 95% dựa trên tiêu chuẩn của Pay và cs., 93% khi dựa trên tiêu chuản của Fazekas và cs. , và 93% dựa trên tiêu chuẩn của Barkhof và cs.
Hình ảnh khuếch tán (DWI) ngày càng được sử dụng để đánh giá bệnh lý tuỷ, đặc biệt là thiếu máu tuỷ. Lần đầu tiên, Clark và cs. đã sử dụng các chuỗi xung spin echo nhạy khuếch tán có điều hướng, gắn điện cực tim, qui ước cho hình ảnh khuếch tán in vivo của tuỷ sống. Các tổn thương xơ cứng rải rác thấy có tăng tốc độ khuếch tán, với hệ số khuếch tán đẳng hướng cao hơn đáng kể so với nhóm chứng khoẻ mạn. Sự khác biệt về khuếch tán không đẳng hướng không thấy có ý nghĩa thống kê. Sự giảm về tính không đẳng hướng có thể do một số yếu tố, như mất myelin từ các bó sợi chất trắng, sự mở rộng tỉ lệ khoang ngoại bào và phù viêm quanh tổn thương. Giảm tính không đẳng hướng cũng thấy trong các tổn thương xơ cứng rải rác. Độ lệch lớn về giá trị tổn thương cũng được Clark và cs. quan sát thấy, có thể được giải thích do tính không đồng nhất của tổn thương. Trên hình MRI ly giải cao kế tiếp của tuỷ sống xơ cứng rải rác, thấy được hai loại tổn thương chính: tổn thương hay đổi tín hiệu rõ rệt tương ứng với huỷ myelin hoàn toàn và tổn thương bất thường tín hiệu nhẹ ở đó chỉ thấy huỷ myelin một phần trên mô học.
1.5. Viêm tuỷ thị thần kinh Devic
Viêm tuỷ thị thần kinh Devic là bệnh lý huỷ myelin có đặc điểm rối loạn thị lực hai bên và bệnh lý tuỷ cắt ngang. Bệnh được Eugene Devic mô tả lần đầu vào năm 1894 ở một người phụ nữ bị viêm thần kinh thị hai bên và viêm tuỷ cắt ngang. Về mặt bệnh học, các tổn thương được giới hạn với thần kinh thị và tuỷ sống, với các vùng hoại tử ở chất xám và chất trắng, tạo hang, không có thâm nhiễm viêm, hyalin hoá mạch máu và xơ hoá. Trên lâm sàng, bệnh có thể có diễn tiến đơn pha hoặc đa pha.
Phân loại bệnh còn không rõ ràng, và các báo cáo trên y văn còn mơ hồ. Về bệnh sử, bệnh được định nghĩa là đơn pha khi gồm viêm tuỷ và viêm thần kinh thị hai bên đột ngột, xảy ra trong cùng một khoảng thời gian. Các trường hợp viêm tuỷ thị thần kinh Devic theo dõi trong y văn đã nêu lên có các dấu hiệu rộng hơn, với một đợt tái phát, làm đặt ra vấn đề là viêm tuỷ thị thần kinh Devic có phải là một hội chứng tách biệt hay là một biến thể của xơ cứng rải rác. Một nghiên cứu loạt bệnh lớn nhất được công bố bởi một nhóm từ Mayo Clinic gồm 71 bệnh nhân viêm tuỷ thị thần kinh Devic. Dựa trên những dấu hiệu của họ, định nghĩa ban đầu đã được điều chỉnh. Các đặc điểm lâm sàng, diễn tiến và tiên lượng đã được đánh giá thêm trên 46 bệnh nhân từ 15 trung tâm xơ cứng rải rác của Ý. So với bệnh nhân xơ cứng rải rác, bệnh nhân viêm tuỷ thị thần kinh Devic có tiên lượng kém, tuổi khởi bệnh cao hơn và diễn tiến lâm sàng nặng hơn. Viêm tuỷ thị thần kinh Devic hầu hết gặp ở nữ. Corticosteroid không giúp ích trong viêm tuỷ thị thần kinh Devic và tiên lượng kém. Các bất thường dịch não tuỷ gồm tăng bạch cầu lympho, protein cao và tỉ lệ albumin cao. Bất thường thường gặp nhất của tuỷ trên MRI là tổn thương hợp lưu dọc, trải dài hơn hoặc bằng 5 đốt sống , tín hiệu cao trên T2W (hình 7). Phù tuỷ và bắt thuốc gặp ở 24 trong 100 trường hợp chụp MRI trong một nghiên cứu. Trong một nghiên cứu ở 9 bệnh nhân chẩn đoán có khả năng viêm tuỷ thị thần kinh Devic ở các bệnh viện Pháp, các tác giả quan sát thấy rằng teo tuỷ liên quan với liệt tứ chi hoặc hai chi hoàn toàn, trong khi phù tuỷ liên quan với khả năng có cải thiện thần kinh. Chuỗi xung STIR mô tả tổn thương thần kinh thị trong các trường hợp cho là viêm tuỷ thị thần kinh. Các dấu hiệu MRI có thể phân biệt viêm tuỷ thị thần kinh và xơ cứng rải rác: trong viêm tuỷ thị thần kinh, không có tổn thương chất trắng não, tổn thương tuỷ là hợp lưu và lan qua nhiều đốt sống trong viêm tuỷ thị thần kinh nhưng ít gặp hơn trong xơ cứng rải rác; teo tuỷ thấy trong xơ cứng rải rác nhưng thường thấy như là một phần của diễn tiến viêm tuỷ thị thần kinh; tổn thương thần kinh sọ và tiểu não thường gặp trong xơ cứng rải rác nhưng không gặp trong viêm tuỷ thị thần kinh. Sự phát hiện ra tự kháng thể huyết thanh mới, N MO-IgG, với độ nhạy và độ đặc hiệu cao trong viêm tuỷ thị thần kinh đã cải thiện đáng kể việc chẩn đoán sớm hội chứng huỷ myelin nặng này. Các dấu hiệu lâm sàng ưu thế cho viêm tuỷ thị thần kinh là tuổi khởi bệnh cao hơn và diễn tiến nặng hơn. Các kết quả từ một nghiên cứu đã công bố mới đây không thừa nhận độ tin cậy kinh điển là mô não không bị tổn thương trong viêm tuỷ thị thần kinh; so với nhóm chứng khoẻ mạnh, các bệnh nhân bị viêm tuỷ thị thần kinh cho thấy giảm tỉ lệ chuyển từ hoá (magnetization transfer ratio) và tăng độ khuếch tán trung bình của chất xám mô não có hình ảnh bình thường.
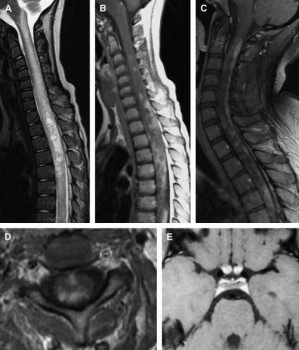
Hình 7. Hai bệnh nhân viêm tuỷ thị thần kinh Devic. (A) Hình sagittal T2W cột sống cổ-ngực cho thấy tổn thương hợp lưu dọc lan qua nhiều mức đốt sống kèm phù tuỷ. Ghi nhận các tổn thương có hình ảnh nang ở mức T3-T6. (B) Bắt thuốc tương phản từ hợp lưu dạng mảng trên hình T1W sau tiêm. (C, D) Các hình T1W sau tiêm sagittal (C) và axial (D) ở bệnh nhân khác thấy bắt thuốc dạng mảng của tuỷ lan qua nhiều đoạn đốt sống của tuỷ cổ. (E) trên hình axial T1W sau tiêm của não thấy ắt quang rõ thần kinh thị, phù hợp với viêm thần kinh thị hai bên trong viêm tuỷ thị thần kinh. (Nguồn M. Castillo, MD, Chapel Hill, NC.)
2. Viêm tuỷ cắt ngang
Các trường hợp viêm tuỷ cắt ngang đầu tiên được Bastian đưa ra vào năm 1882. Vào năm 1922 và 1923, 200 trường hợp được gọi là “viêm não tuỷ sau tiêm chủng” đã được báo cáo ở Hà lan và Anh. Vào năm 1948, thuật ngữ viêm tuỷ cắt ngang được sử dụng trong báo cáo một trường hợp bệnh tuỷ nặng sau viêm phổi. Viêm tuỷ cắt ngang là một hội chứng lâm sàng có đặc điểm là rối loạn vận động, cảm giác và thần kinh tự động hai bên. Khoảng 50% bệnh nhân có yếu hai chi dưới, 84 % đến 94% có tê, dị cảm, loạn cảm theo khoanh; tất cả đều có rối loạn chức năng bàng quang. Các đặc điểm mô bệnh học của viêm tuỷ cắt ngang gồm thâm nhiễm lympho bào và bạch cầu đơn nhân quanh mạch, huỷ myelin và tổn thương sợi trục. Viêm tuỷ cắt ngang là một phần của bệnh hệ thần kinh trung ương đa ổ, bệnh đa cơ quan, hoặc là một bệnh lý đơn độc, vô căn. Bệnh sinh miễn dịch của bệnh lý kết hợp viêm tuỷ cắt ngang là khác nhau và gồm viêm mạch neurosarcoidosis, xơ cứng rải rác và lupus. Một số báo cáo viêm tuỷ cắt ngang sau chủng ngừa đã được công bố. Mới đây, thuật ngữ “viêm tuỷ cắt ngang cận nhiễm trùng” đã được đưa ra cho các trường hợp viêm tuỷ cắt ngang có bệnh hệ thống, dạ dày ruột, hô hấp trước đó. Một số kích thích miễn dịch (như molecular mimicry, sự hoạt hoá miễm dịch qua trung gian siêu kháng nguyên) có thể kích hoạt hệ miễm dịch để gây tổn thương hệ thần kinh trung ương. Trong một nghiên cứu hồi cứu 288 bệnh nhân viêm tuỷ cắt ngang, 45 (015.6%) có tiêu chuẩn viêm tuỷ cắt ngang vô căn. Theo một loạt case đã công bố, khoảng một phần ba số bệnh nhân phục hồi, có ít hoặc không có di chứng, một phần ba có mất chức năng vĩnh viễm mức độ vừa và một phần ba mất chức năng nặng. Vào năm 2002, nhóm công tác phối hợp về viêm tuỷ cắt ngang đề nghị tiêu chuẩn về viêm tuỷ cắt ngang cấp có kết hợp của xét nghiệm dịch não tuỷ và các dấu hiệu MRI. Các tiêu chuẩn gồm:
(1) Rối loạn chức năng tuỷ tự động, vận động hoặc cảm giác hai bên;
(2) Mức cảm giác được xác định và các dấu hiệu và triệu chứng hai bên;
(3) Bằng chứng viêm trong tuỷ trên MRI hoặc xét nghiệm dịch não tuỷ;
(4) Các triệu chứng từ lúc khởi đầu đến lúc đạt khiếm khuyết tối đa trong vòng từ vài giờ đến 21 ngày;
(5) Loại trừ nguyên nhân chèn ép ngoài trục. Thường bị tổn thương cột sống ngực và tuổi trung niên thường gặp. MRI thường có tổn thương khu trú ở trung tâm tăng tín hiệu trên T2W, chiếm hơn 2/3 diện tich tuỷ sống (hình 8).
Điều này thấy ở 88% bệnh nhân trong loạt 17 bệnh nhân viêm tuỷ cắt ngang vô căn. Thông thường, bất thường tín hiệu tuỷ kéo dài hơn 3 đến 4 đốt sống. Có thể có hoặc không có phình tuỷ. Thường không bắt thuốc; khi bắt thuốc, có hai dạng: bắt thuốc trung bình dạng mảng hoặc bắt thuốc bất thường lan toả (hình 9, hình 10). Bắt thuốc chỉ chiếm 37% trong một nghiên cứu và 47 và 53% trong hai nghiên cứu khác. Khoảng 40% trường hợp viêm tuỷ cắt ngang có MRI bình thường. Xơ cứng rải rác là chẩn đoán phân biệt quan trọng nhất của viêm tuỷ cắt ngang. Bất thường tín hiệu nằm phía ngoại vi tuỷ ít hơn hai đốt sống và chiếm dưới ½ diện tích cắt ngang tuỷ là ưu thế cho chẩn đoán xơ cứng rải rác hơn là viêm tuỷ cắt ngang.
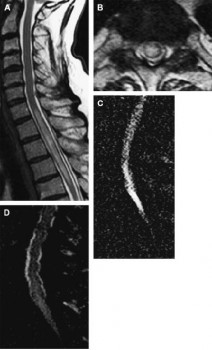
Hình 8. (A) Hình sagittal T2W thấy bất thường tín hiệu cao ở tổn thương tuỷ kéo dài qua nhiều đốt sống ngực cao. (B) Tăng tín hiệu ở trung tâm tuỷ khu trú chiếm hơn 2/3 diện tích tuỷ trên hình Axial T2W. (C) Hình sagittal khuếch tán (độ dày 5mm, b max = 700s/mm2), tín hiệu cao cho thấy tăng khuếch tán ở vùng tín hiệu cao trên T2W. (D) Tín hiệu cao trên bản đồ khuếch tán biểu kiến, gợi ý hiệu ứng T2 hơn là khuếch tán hạn chế ở vùng bị viêm tuỷ.
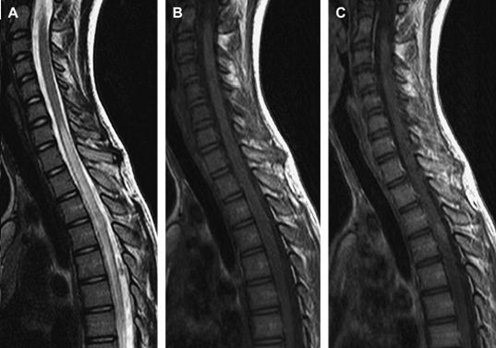
Hình 9. Viêm tuỷ cắt ngang vô căn (A) Hình sagittal T2W thấy bất thường tín hiệu kéo dài từ T7 đến L2. (B) tổn thưong đồng tín hiệu với tuỷ trên T1W. (C). Hình sagittal thấy bắt thuốc khu trú trong tuỷ.
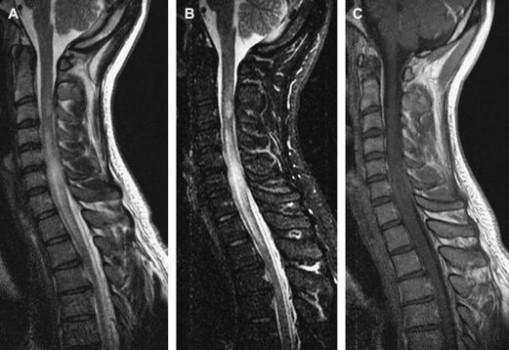
Hình 10. Một trường hợp viêm tủy cắt ngang ở bệnh nhân có khoanh cảm giác. (A, B) T2W (A) và STIR (B) thấy bất thường tín hiệu cao ở tuỷ cổ kéo dài từ C3 đến T1W kèm phù tuỷ. (C) hình sagittal T1W sau tiêm thấy bắt thuốc trung bình dạng mảng.
Có bằng chứng đang phát triển về chiều dài tổn thương tuỷ dường như có tầm quan trọng theo quan đểm bệnh sinh và tiên lượng. Bệnh nhân bị viêm tuỷ cắt ngang cấp một phần có bất thường tín hiệu lan dưới hai đốt sống trên MRI và bệnh nhân bị viêm tuỷ cắt ngang hoàn toàn có bất thường lan đến nhiều tầng đốt sống (xem hình 8). Bênh nhân ở nhóm đầu có nguy cơ phát triển thành xơ cứng rải rác cao hơn so với nhóm thứ hai.
3. Viêm não tuỷ lan toả cấp (ADEM: Acute Disseminated Encephalomyelitis)
Viêm não tủy lan tỏa cấp (ADEM) là bệnh lý huỷ myelin cấp của hệ thần kinh trung ương, thường xảy ra sau nhiễm trùng và chủng ngừa. Sinh lý bệnh có khả năng nhất là đáp ứng tự miễn đối với protein gốc myelin (myelin basic protein - MBP), bị kích hoạt bởi nhiễm trùng hoặc tiêm chủng. Mặc dù viêm não tủy lan tỏa cấp được xem như là bệnh đơn pha có tiên lượng tốt, dạng đa pha hoặc tái phát cũng được mô tả. Viêm não tủy lan tỏa cấp có lẽ thường gặp ở trẻ em và người trẻ. Các dấu hiệu lâm sàng thường gặp nhất là khiếm khuyết vận động, cảm giác, các dấu hiệu thân não và thất điều. Các dấu hiệu dịch não tuỷ không đặc hiệu với chuỗi oligoclone (oligoclonal band) được phát hiện khoảng 65% bệnh nhân. Trên MRI, các tổn thương giới hạn kém rõ, tăng tín hiệu trên T2W và giảm tín hiệu trên T1W ở tuỷ. Tổn thương thường lớn và trên một đoạn tuỷ dài kèm phình tuỷ (xem hình 11, Hình 12). Tuỷ ngực thường bị nhiều nhất. Trong một nghiên cứu thấy tổn thương tuỷ gặp ở 71%. Tất cả các bệnh nhân có tổn thương tuỷ đều có tổn thương não và có các dấu hiệu bệnh lý tuỷ. Hình ảnh MRI của viêm não tủy lan tỏa cấp không đặc hiệu và không phân biệt được với các tổn thương viêm khác, đặc biệt là các mảng xơ cứng tủy rải rác. Nhiều bệnh nhân ban đầu có chẩn đoán viêm não tủy lan tỏa cấp đã chuyễn thành xơ cứng tủy rải rác xác định trên lâm sàng sau một thời gian theo dõi lâu dài.Trong một nghiên cứu lâm sàng, 35% bệnh nhân ban đầu chẩn đoán là viêm não tủy lan tỏa cấp đã thành xơ cứng tủy rải rác sau một thời gian quan sát trung bình là 38 tháng. Các kết quả tương tự cũng được báo cáo ở trẻ em, với 17 trong 121 trẻ ban đầu chẩn đoán là viêm não tủy lan tỏa cấp sau đó thành xơ cứng tủy rải rác.
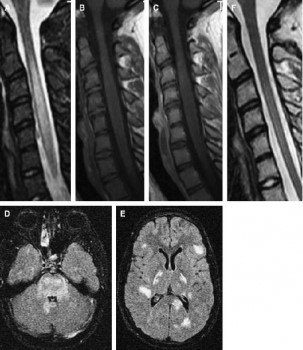
Hình 11. viêm não tủy lan tỏa cấp não và tuỷ ở một trẻ có triệu chứng hai tuần sau khi bị bệnh đường hô hấp. (A) Sagittal T2w cột sống cổ thấy tổn thương tuỷ cổ tín hiệu cao kéo dài nhiều đốt sống. Ghi nhận có phình tuỷ. (B, C) Không thấy bất thường tín hiệu trên hình trước tiêm (B) và không bắt thuốc trên hình sau tiêm (C). (D,E) Nhiều tổn thương tín hiệu cao ở não (cầu não, vùng dưới vỏ, hạch nền) trên hình axial T2W, phù hợp với viêm não tủy lan tỏa cấp. (F) Hình sagittal theo dõi vài tuần sau thấy thuyên giảm hoàn toàn các bất thường trên MRI.
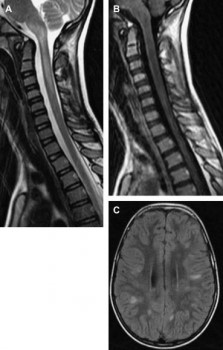
Hình 12. Viêm não tủy lan tỏa cấp ở trẻ 7 tuổi tổn thương não và tuỷ cổ. (A) Sagittal T2W thấy tổn thương tăng tín hiệu tuỷ cổ kéo dài ở nhiều đốt sống. (B) tổn thương giảm tín hệu trên T1W sagittal (C) tổn thương tăng tín hiệu trên hình FLAIR ở các vùng dưới vỏ, thuỳ đỉnh hai bên.
Một số dấu hiện điển hình của viêm não tủy lan tỏa cấp đã được nêu lên trong y văn như tổn thương hạch nền, đồi thị, vỏ não và tổn thương thân não. Các nghiên cứu phối hợp lâm sàng và X quang đã không xác định được tiêu chuẩn chẩn đoán tin cậy để phân biệt đợt đầu của xơ cứng tủy rải rác với viêm não tủy lan tỏa cấp đơn pha. Một khi tiêu chuẩn chẩn đoán chính xác còn chưa được xác định, cần xem việc sử dụng thuật ngữ viêm não tủy lan tỏa cấp như là một hội chứng lâm sàng chứ không phải là một bệnh cảnh riêng biệt, và cần lưu ý khi đưa ra chẩn đoán viêm não tủy lan tỏa cấp đơn pha, đặc biệt ở những bệnh nhân có khởi bệnh ở người lớn.
4. Thoái hoá kết hợp bán cấp (subacute combined degeneration)
Thiếu vitamin B12 thường có thiếu máu ác tính hoặc các biểu hiện thần kinh – tâm thần khác nhau. Các bệnh nhân có hội chứng quai tịt (blind-loop syndrome), bệnh Sprue, bệnh Crohn, suy tuỵ mạn và ăn chay có thể gây thiếu B12. Bệnh lý thần kinh sợi lớn, bệnh lý tuỷ (thoái hoá kết hợp bán cấp của tuỷ sống), sa sút trí tuệ, thất điều tiểu não, teo thần kinh thị, loạn thần và các rối loạn tính tình là các biểu hiện thần kinh - tâm thần thường gặp nhất. Tổn thương tuỷ, được gọi là thoái hoá kết hợp bán cấp, có đặc điểm lâm sàng là loạn cảm đối xứng, rối loạn cảm giác tư thế, yếu hai chi dưới co cứng hoặc yếu tứ chi. Các dấu hiệu bệnh học thần kinh điển hình gồm mất sợi trục dạng đa ổ và huỷ myelin thường ưu thế ở tuỷ cổ và ngực. Thường gặp nhất là ở cột sau, sau đó là bó trước bên và bó trước. Trong các trường hợp thoái hoá kết hợp bán cấp ở tuỷ, MRI thấy các vùng tăng tín hiệu hai bên đặc trưng trên T2W ở cột sau tuỷ cổ và ngực, không bắt thuốc (hình 13). Các bất thường tín hiệu là thường gặp nhưng không hiện diện ở mọi bệnh nhân. Cần chẩn đoán sớm để ngăn tổn thương tuỷ đáng kể. Sau khi bổ sung B12, bệnh nhân thấy cải thiện lâm sàng và hình ảnh. Trong một trường hợp được công bố mới đây, đã quan sát thấy bắt thuốc cột sau và cải thiện nhanh các bất thường tín hiệu.
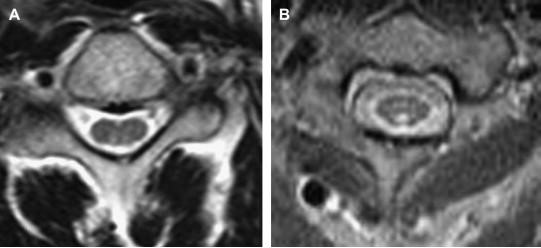
Hình 13. Thoái hoá kết hợp bán cấp ở hai bệnh nhân bị ung thư dạ dày và thiếu B12. (A, B) Tín hiệu cao nằm ở phần sau của tuỷ trên axial T2W. Tuỷ không phù. Không bắt thuốc (không chỉ ra ở đây).
5. Bệnh tuỷ liên quan AIDS
Bệnh tuỷ không bào, còn gọi là bệnh tuỷ liên quan AIDS, có đặc điểm bệnh lý là không bào hoá tuỷ với tổn thương ưu thế cột sau và cột bên. Sưng phù trong bao myelin mà không có huỷ myelin và viêm là điểm mấu chốt bệnh học của bệnh tuỷ không bào. Xét nghiệm đại thể tuỷ nói chung bình thường ngoại trừ bệnh tiến triển. Tần suất bệnh tuỷ không bào được báo cáo trong y văn từ 1% đến 55 % bệnh nhân bị AIDS. Trong một nghiên cứu của Petito và cs., 20 trong 89 tử thiết hồi cứu của các bệnh nhân bị AIDS cho thấy có các biến đổi phù hợp với bệnh tuỷ không bào. Các thể vùi virus trong nhân ở tuỷ có thể thấy chỉ ở 6% bệnh nhân. các rối loạn chuyển hoá B12 có thể đóng vai trò trong bệnh sinh của bệnh tuỷ không bào. Vùng tuỷ ngực giữa và ngực thấp thường bị tổn thương. Bệnh học hậu kiểm ở 20 bệnh nhân bị nhiễm HIV có bệnh tuỷ không bào đã được định lượng trong một nghiên cứu. Dựa vào kết quả đánh giá định lượng, các tác giả đã kết luận rằng bệnh tuỷ không bào có lẽ bắt đầu ở tuỷ ngực giữa - ngực thấp, tăng dần lên trên khi bệnh tiến triển. Hình ảnh lâm sàng của bệnh tuỷ không bào gồm yếu hai chi dưới thất điều - co cứng, bất thường cảm giác chi dưới, bất lực bàng quang thần kinh. Các triệu chứng tiến triển qua nhiều tuần hoặc nhiều tháng và thường song song với phát sinh sa sút trí tuệ. Các dấu hiệu MRI đặc trưng gồm tăng tín hiệu đối xứng hai bên ở cột sau tuỷ và kéo dài nhiều đốt sống. Không thấy bắt thuốc tương phản từ. Viêm tuỷ liên quan HIV ít gặp hơn bệnh tuỷ không bào và thường là viêm tuỷ cắt ngang.
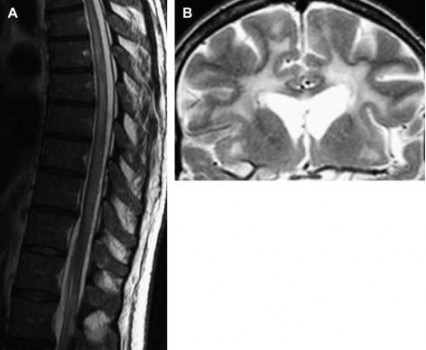
Hình 14. Bệnh tuỷ không bào và bệnh não HIV ở bệnh nhân HIV dương tính có lượng CD4 thấp và lượng virus cao. (A) sagittal T2W thấy tín hiệu cao bất thườngở tuỷ ngực kéo dài nhiều đốt sống, không có phù tuỷ. Không bắt thuốc trên hình sau tiêm (không chỉ ra). Dấu hiệu không đặc hiệu nhưng phù hợp với bệnh tuỷ không bào ở bệnh nhân HIV dương tính. (B) Tín hiệu cao bất thường ở chất trắng vùng trán hai bên trên hình coronal T2W, biểu hiện bệnh não HIV.
KẾT LUẬN
Hơn một thập niên qua, các nhà nghiên cứu và lâm sàng đã thu được những hiểu biết cốt lõi về bệnh lý huỷ myelin tuỷ và có nhiều tiến bộ trong xử trí các bệnh này. Mặc dù chúng ta đã bắt đầu khám phá ra một số cơ chất sinh lý và cấu trúc của sự huỷ myelin hệ thần kinh trung ương, chúng ta vẫn còn chưa hiểu biết các nguyên nhân của nhiều bệnh lý huỷ myelin và ngăn ngừa sự tiến triển của chúng như thế nào. Với sự phát triển thêm các kỹ thuật mới, như hình ảnh diffusion tensor và các máy MRI mạnh hơn, bệnh lý tuỷ có thể phân biệt với các bệnh khác và có thể đề ra được chiến lược điều trị có hiệu quả trước khi có tổn hại tuỷ xảy ra (hình 15)
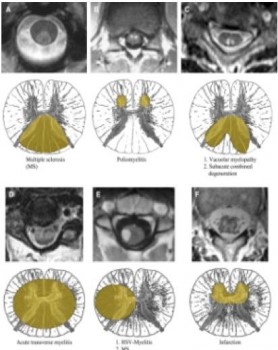
Hình 15. Chẩn đoán phân biệt các tổn thương tuỷ dựa vào vị trí ở trên thiết diện cắt ngang tuỷ. (A) Xơ cứng rải rác: Tổn thương hình chêm. nằm ở phía sau liên quan với ít hơn 2/3 diện tích tuỷ trên hình axial T2W. (B) Viêm tuỷ xám: Bắt thuốc rễ thần kinh phía trước trên hình axial T1W sau tiêm. (C) bệnh tuỷ không bào: Bất thường tín hiệu cao đối xứng hai bên ở tuỷ bệnh nhân dương tính HIV. Chẩn đoán phân biệt: Thoái hoá kết hợp bán cấp. (D) Viêm tuỷ cắt ngang: Tổn thương tuỷ tín hiệu cao lớn hơn 2/3 diện tích tuỷ. (E) viêm tuỷ Herpes simplex virus: Bắt thuốc dạng nốt trên hình T1W sau tiêm ở phần bên tuỷ cổ. Chẩn đoán phân biệt mảng xơ cứng rải rác. (F) nhồi máu tuỷ: Sưng phần trước tuỷ trên hình axial, chỉ ra phần trước tuỷ dễ bị tổn thương thiếu máu.
Nguồn: https://hinhanhhoc.net/. Share: Cao Thiên Tượng từ NEUROIMAGING CLINICS OF NORTH AMERICA Volume 17, Issue 1, Pages 37-55 (February 2007)
























