Bàng quang tăng hoạt (không do nguyên nhân thần kinh còn gọi là bàng quang tăng hoạt vô căn)
PGS.TS. Hà Hoàng Kiệm, BV 103
1. Đại cương
1.1. Khái niệm
Những bệnh nhân có triệu chứng tiểu gấp, tiểu són, tiểu nhiều lần trong ngày, tiểu đêm trước đây được gọi bằng nhiều tên khác nhau như: "Bàng quang kích thích", "Bàng quang bất ổn định", "Bàng quang co thắt", "Bàng quang thần kinh"... Năm 1997 các tác giả Abrams P. và Wein A. lần đầu tiên nêu ra khái niệm "Bàng quang tăng hoạt - OAB - Overactive Bladder) để thống nhất các tên gọi khác nhau. Năm 2002 Hiệp hội Tiêu Tiểu tự chủ quốc tế (International Continent Sociaty - ICS) chính thức chấp nhận sử dụng cụm từ Bàng quang tăng hoạt (OAB) và đưa ra những định nghĩa rất cụ thể và cho đến nay được chấp nhận rộng rãi.
Bàng quang tăng hoạt -OAB (Overactive Bladder: hoạt động quá mức của bàng quang) là một thể rối loạn chức năng bàng quang do tăng co thắt cơ bàng quang quá mức và thường xuyên kết hợp với mất tương hợp hoạt động bàng quang – cơ thắt niệu đạo gây ra mót đi tiểu đột ngột, nhiều lần và khó nhịn tiểu có thể tiểu không tự chủ, trường hợp nặng gây đái dầm cách hồi. Các biểu hiện trên không do nhiễm khuẩn tiết niệu, tổn thương tại chỗ bàng quang hoặc bệnh chuyển hóa gây ra.
- Để chẩn đoán bàng quang tăng hoạt cần có các triệu chứng:
+ Tiểu gấp: người bệnh mót đi tiểu đột ngột, không thể kìm nén được đòi hỏi phải đi tiểu ngay.
+ Tiểu nhiều lần trong ngày: đi tiểu trên 8 lần trong ngày tính từ khi thức dậy cho đến khi đi ngủ.
+ Tiểu đêm: người bệnh phải thức dậy đi tiểu hơn 1 lần trong đêm, không tính các lần thức dậy vì các lý do khác.
+ Tiểu són: Khó kiểm soát đi tiểu như khó nhịn tiểu, tiểu són không tự chủ. Tiểu són khi có tăng áp lực ổ bụng đột ngột như ho, hắt hơi, rặn hoặc tiểu són khi mót tiểu.
Chẩn đoán xác định khi: Triệu chứng Tiểu gấp là bắt buộc cộng với ít nhất một trong các triệu chứng còn lại
- Chẩn đoán thể:
+ Bàng quang tăng hoạt thể khô: nếu tiểu gấp mà không bị són tiểu, không kể do tăng áp lực ổ bụng đột ngột như ho, hắt hơi...
+ Bàng quang tăng hoạt thể ướt: nếu tiểu gấp kèm theo són tiểu
Các biểu hiện trên không do nhiễm khuẩn tiết niệu, tổn thương tại chỗ bàng quang hoặc bệnh chuyển hóa gây ra.
1.2. Phản xạ đi tiểu bình thường
Ở người lớn, thể tích bàng quang khi giãn căng có thể chứa khoảng 800 - 1000 ml. Khi thể tích nước tiểu tăng lên 200 - 300 ml, áp lực trong bàng quang tăng gây cảm giác buồn đi tiểu.
- Nước tiểu đổ đầy bàng quang sẽ kích thích các thụ cảm thể áp lực ở thành bàng quang tạo ra các điện thế động, các xung thần kinh được dẫn truyền theo các sợi thần kinh cảm giác truyền đến đoạn cùng của tủy sống (S3). Từ tủy sống phát ra hai luồng tín hiệu:
+ Luồng thứ nhất đi đến cơ vòng niệu đạo trong, làm giãn cơ vòng này.
+ Luồng thứ hai đi lên trung tâm đi tiểu ở cầu não (cầu não có trách nhiệm điều phối hoạt động của bàng quang và cơ thắt sao cho chúng hoạt động nhịp nhàng với nhau) rồi tới vỏ não (trung tâm kiểm soát đi tiểu nằm ở thùy thái dương). Từ vỏ não các xung động đi xuống chỉ huy co thắt hoặc giãn cơ vòng niệu đạo ngoài (là cơ thắt vân) để chỉ huy việc đi tiểu chủ động.
- Khi các cơ vòng đã giãn, từ trung tâm tủy sống (S3) phát tín hiệu đi theo dây thần kinh phó giao cảm thuộc thần kinh chậu đến bàng quang gây co thắt cơ bàng quang. Dòng nước tiểu chảy ra khi áp lực trong bàng quang tăng cao hơn áp lực ở niệu đạo.
- Khi không muốn đi tiểu, vỏ não sẽ ức chế phản xạ đi tiểu bằng cách ức chế trung tâm đi tiểu tại cầu não khiến cơ vòng niệu đạo ngoài, cơ vòng niệu đạo trong đóng lại. Đồng thời ức chế co cơ bàng quang.
Như vậy, hoạt động bình thường của quá trình đi tiểu (đi tiểu theo ý muốn) đòi hỏi phải có sự toàn vẹn của vỏ não, cầu não, tủy sống, cơ bàng quang, cơ vòng niệu đạo, các dây thần kinh dẫn truyền. Quá trình cơ học của sự đi tiểu được điều phối bởi trung tâm tiểu tiện ở cầu não (pontine micturition center - PMC). Trung tâm này điều phối sao cho cơ bàng quang co thắt thì cơ thắt niệu đạo giãn ra để đi tiểu. Khi trung tâm tiểu tiện ở cầu não bị ức chế, nhu cầu đi tiểu mất đi, và cho phép người ta có thể trì hoãn đi tiểu cho đến khi thấy thuận lợi về mặt không gian và thời gian. Khi thời điểm đi tiểu thuận lợi, não gửi những tín hiệu kích thích đến cầu não, cho phép cơ thắt niệu đạo mở ra và cơ bàng quang co bóp để tống xuất nước tiểu ra ngoài.
Trung tâm đại, tiểu tiện của tủy sống nằm ở tủy cùng tương ứng S3, chịu trách nhiệm cho co thắt cơ bàng quang, trung tâm này gọi là trung tâm đi tiểu nguyên phát (primitive voiding center). Ở trẻ em, trung tâm kiểm soát đi tiểu ở não chưa phát triển đầy đủ để kiểm soát bàng quang. Vì vậy, kiểm soát đi tiểu ở trẻ em và trẻ lớn chủ yếu do những tín hiệu đến từ trung tâm đi tiểu ở tuỷ cùng. Khi nước tiểu của trẻ đầy bàng quang, tín hiệu kích thích được gửi đến trung tâm ở tuỷ cùng. Khi tín hiệu này được tuỷ cùng nhận biết, trung tâm phản xạ tuỷ sống tự động kích thích cơ bàng quang co thắt. Kết quả là sự co thắt cơ bàng quang tự động gây ra đi tiểu không theo ý muốn, nhưng sự đi tiểu được điều hoà. Đây là lý do tại sao trẻ nhỏ thường phải mang tã cho tới khi có tập luyện đi nhà vệ sinh. Khi trẻ lớn, não trẻ phát triển đầy đủ, dần dần kiểm soát được bàng quang và cơ thắt để ức chế sự co thắt ngoại ý cho tới khi đạt được kiểm soát hoàn toàn. Sự kiểm soát đi tiểu theo ý muốn xảy ra khoảng 3 - 4 tuổi. Tại thời điểm này, quá trình kiểm soát đi tiểu di chuyển từ trung tâm điều khiển tiểu tiện ở tuỷ sống cùng lên trung tâm ở võ não.
Cảm giác muốn đi tiểu thường do căng thành bàng quang, nhưng sự kích thích bàng quang do nhiễm trùng, tia xạ, hóa chất như cyclophosphamide, ung thư, sỏi bàng quang … có thể gây cảm giác muốn đi tiểu mặc dù bàng quang vẫn chưa đầy nước tiểu gây ra hiện tượng đái rắt.
1.3. Sinh lý bệnh của bàng quang tăng hoạt
- Hội chứng bàng quang tăng hoạt do nguyên nhân thần kinh.
Quá trình đi tiểu bình thường đòi hỏi sự toàn vẹn của hệ thần kinh, cả thần kinh trung ương và thần kinh giao cảm và sự hoạt động bình thường của cơ bàng quang (cơ detrusor) và cơ thắt niệu đạo (cơ thắt niệu đạo trong là cơ trơn, cơ thắt niệu đạo ngoài là cơ vân). Khi các tổ chức này bị tổn thương sẽ dẫn đến các rối loạn bài xuất nước tiểu từ bàng quang.
Nếu tổn thương hệ thần kinh chi phối tiểu tiện thì toàn bộ tiến trình đi tiểu bị ảnh hưởng. Nếu một phần trong hệ thần kinh trung ương bị tổn thương, bao gồm vỏ não thùy thái dương, cầu não, tuỷ sống, sẽ gây ra rối loạn chức năng đi tiểu như bí tiểu cấp tính, bàng quang tăng hoạt gây đái dầm ngắt quãng. Nếu thần kinh cùng, và thần kinh ngoại vi chi phối bàng quang bị tổn thương gây liệt mềm cả cơ bàng quang và các cơ thắt niệu đạo trong sẽ gây ra đái dầm liên tục. Hội chứng bàng quang tăng hoạt này được gọi là hội chứng bàng quang tăng hoạt do nguyên nhân thần kinh.
- Hội chứng bàng quang tăng hoạt không do nguyên nhân thần kinh (nguyên phát).
Hội chứng bàng quang tăng hoạt xảy ra mà không do nguyên nhân thần kinh được gọi là hội chứng bàng quang tăng hoạt nguyên phát. Ở những bệnh nhân này người ta thấy:
+ Tăng số lượng sợi thần kinh dưới niệu mạc bàng quang và các neuropeptid liên quan đến dẫn truyền cảm giác tăng 80 - 90%.
+ Khả năng ức chế của vỏ não và các nhân trên cầu não đối với nhân tiểu tiện ở cầu não suy giảm, nhất là ở người cao tuổi.
+ Có hiện tượng co rút cơ bàng quang, nghiên cứu dược học cho thấy các sợi cơ bị bệnh không giãn ra dưới tác dụng của atropin.
Tiểu không kiểm soát có thể do nguyên nhân rối loạn chức năng bàng quang hoặc cơ thắt niệu đạo hay cả hai. Bàng quang tăng hoạt (bàng quang co thắt) thường biểu hiện những triệu chứng của tiểu gấp không kiểm soát ngắt quãng, còn nếu cơ thắt giảm hoạt động (giảm trương lực) thì có triệu chứng tiểu không kiểm soát gắng sức. Sự kết hợp của tăng hoạt cơ bàng quang và bất hoạt cơ thắt có thể đưa đến triệu chứng hỗn hợp.
1.4. Nguyên nhân và dịch tễ
- Các triệu chứng của bàng quang tăng hoạt xảy ra do nhiều nguyên nhân. Các nguyên nhân này gây co thắt cơ bàng quang quá mức và mất phối hợp hoạt động giữa cơ bàng quang và cơ thắt niệu đạo như:
+ OAB do nguyên nhân thần kinh: Bệnh lý thần kinh như đột quỵ, bệnh xơ hóa tủy, tổn thương tủy sống do chấn thương, bệnh tiểu đường, Parkinson… Trong bài này chúng tôi không đề cập đến hội chứng bàng quang tăng họat do nguyên nhân thần kinh. Mời các bạn đọc trong bài: http://hahoangkiem.com/benh-than/hoi-chung-bang-quang-tang-hoat-do-nguyen-nhan-than-kinh-323.html
+ OAB nguyên phát. Đây là nội dung chúng tôi đề cập đến trong bài này
- Dịch tễ::
+ Nghiên cứu của Milsom và cs (2001) tiến hành ở Pháp, Đức, Ý, Tay ban nha, Thụy Điển ở 16.776 đối tượng cả nam và nữ 40 tuổi trở lên cho kết quả OAB chiếm 16,6%, tỉ lệ nam và nữ như nhau và tỉ lệ tăng theo tuổi ở cả hai giới.
+ Nghiên cứu NOBLE (2001) ở Hoa Kỳ ở 5.204 người trên 18 tuổi cho kết quả tỉ lệ OAB là 16,5%, nam 16,0%, nữ 16,9%. Tần xuất bệnh tăng theo tuổi (nữ 2% lên 19%, nam 0,3% lên 8,9%).
+ Việt Nam một nghiên cứu 2014 ở 2.093 người từ 18 tuổi trở lên (50,2 % là nam, 49,8% là nữ) chủ yếu sống tại 3 thành phố: Thành phố Hồ Chí Minh 29,95%, thành phố Huế 19,97%, Hà Nội 20,4%, các tỉnh khác 29,68%. Trong đó sống trong nội thành là 69,35%, ngoại thành 30,65%. Kết quả tỉ lệ mắc OAB là 12,2%, nam là 9,89%, nữ là 14,58%. OAB khô là 9,7%, OAB ướt là 2,5%. Nhóm tuổi mắc OAB cao nhất là 26 - 45 tuổi.
2. Lâm sàng và xét nghiệm
2.1. Triệu chứng
Các dấu hiệu và triệu chứng của bàng quang hoạt động quá mức có thể là:
- Tiểu gấp: Mót tiểu đột ngột đòi hỏi phải đi tiểu ngay (đây là triệu chứng quyết định).
- Tiểu són: Khó kiểm soát đi tiểu như khó nhịn tiểu, tiểu són không tự chủ.
- Tiểu nhiều lần trong ngày: nhiều hơn 8 lần trong ngày tính từ khi thức dậy buổi sáng đến khi đi ngủ tối.
- Tiểu đêm: phải dậy đi tiểu hơn 1 lần trong đêm, hai hoặc nhiều lần trong đêm (nocturia).
- Tồn dư nước tiểu trong bàng quang (>50ml).
- Trường hợp nặng thì đái dầm ngắt quãng (đái dầm cách hồi)
Chẩn đoán xác định khi có tiểu gấp cộng với ít nhất một trong các triệu chứng còn lại sau khi loại trừ nguyên nhân do nhiễm khuẩn tiết niệu, bệnh lý tại bàng quang hoặc bệnh chuyển hóa gây ra.
Dựa vào tiểu gấp người ta chia làm hai loại bàng quang tăng hoạt: bàng quang tăng hoạt khô là bệnh nhân tiểu gấp nhưng còn chủ động (còn kiểm soát) và bàng quang tăng hoạt ướt là tiểu gấp không kiểm soát nghĩa là kèm tiểu són hay tiểu gấp không tự chủ.
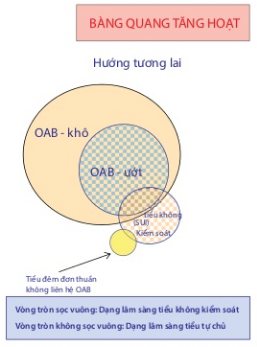
Người ta còn chia ra bàng quang tăng hoạt do nguyên nhân thần kinh (tổn thương thần kinh trung ương ở thùy thái dương, cầu não, tủy sống hoặc tổn thương thần kinh ngoại vi chi phối bàng quang và cơ thắt niệu đạo) và bàng quang tăng hoạt không do nguyên nhân thần kinh.
Mặc dù tiểu rắt nhưng không có tiểu buốt nếu không có nhiễm khuẩn đường tiểu dưới. Số lượng nước tiểu trong ngày không quá nhiều (không có đa niệu).
2.2. Khám lâm sàng và xét nghiệm cần làm
- Hỏi tiền sử bệnh tật.
- Khám trọng tâm là các bộ phận sinh dục và bụng.
- Xét nghiệm nước tiểu để kiểm tra nhiễm khuẩn, tiểu máu hay những bất thường khác.
- Khám thần kinh có thể phát hiện các vấn đề giác quan hoặc phản xạ bất thường.
- Làm niệu động học để đánh giá chức năng của bàng quang bao gồm: Đo lượng nước tiểu tồn dư trong bàng quang. Đo lưu lượng nước tiểu gồm khối lượng và tốc độ dòng nước tiểu. Đo áp lực bàng quang.
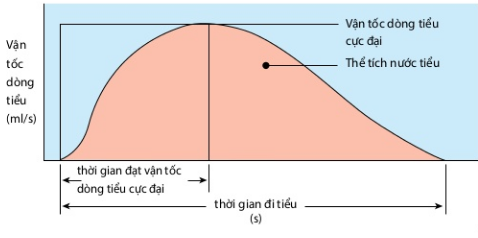
- Đo điện thần kinh bàng quang cho phép đánh giá sự bất tương hợp bàng quang cơ thắt.
- Chẩn đoán hình ảnh bàng quang như siêu âm, X-quang.
- Nội soi bàng quang.
2.3. Biến chứng
- Ảnh hưởng đến chất lượng cuộc sống, gây cảm giác xấu hổ, cản trở nhiều trong sinh hoạt và lao động.
- Những người có bàng quang tăng hoạt dễ bị trầm cảm.
- Rối loạn giấc ngủ và chu kỳ giấc ngủ bị gián đoạn.
- Một số người không kiềm chế được mót tiểu gây đái són, nhất là khi căng thẳng, khi ho, hắt hơi, cười.
- Dễ nhiễm khuẩn tiết niệu
3. Điều trị
3.1. Các biện pháp không dùng thuốc
- Điều chỉnh lượng chất lỏng tiêu thụ: Điều chỉnh số lượng và thời gian tiêu thụ chất lỏng.
- Tập luyện phản xạ đi tiểu: Bắt đầu tập nhịn thời gian rất ngắn rồi tăng dần, chẳng hạn như 10 phút, và dần dần tập đi tiểu mỗi 3 - 5 giờ.
- Đi tiểu kép: Những người còn số lượng nước tiểu tồn dư đáng kể cần tập đi tiểu kép, nghĩa là sau khi đi tiểu, chờ một vài phút và sau đó thử lại và dùng tay ép vào bụng phía trên xương mu ở tư thế ngồi (tư thế có súng) để làm trống bàng quang hoàn toàn.
- Tập đi vệ sinh theo lịch trình: cần có một kế hoạch đi tiểu mỗi 2 - 4 giờ hơn là khi cảm thấy mót đi tiểu.
- Tập bài tập cơ sàn chậu: Bài tập Kegel tăng cường các cơ sàn chậu và cơ thắt niệu đạo rất quan trọng để giữ nước tiểu ngay cả khi bàng quang và cơ thắt mất tương hợp. Bài tập giúp tăng cường sức mạnh các cơ sàn chậu có thể giúp ngăn chặn các cơn co thắt không tự chủ của bàng quang. Có thể phải mất sáu đến tám tuần trước khi nhận thấy sự khác biệt trong các triệu chứng. (Xin xem hướng dẫn bài tập trong bài "Bài tập phục hồi chức năng cơ đáy chậu" trong mục Phục hồi chức năng của trang web này: http://hahoangkiem.com/phuc-hoi-chuc-nang/bai-tap-phuc-hoi-chuc-nang-co-day-chau-285.html).
- Đặt thông bàng quang ngắt quãng: Có thể đặt thông bàng quang định kỳ để tháo nước tiểu trong trường hợp bí tiểu.
- Dùng tã thấm nước: Có thể dùng tã thấm nếu không kiểm soát được đi tiểu. Ngoài ra, việc sử dụng tã thấm giúp người bệnh không bị giới hạn các hoạt động do triệu chứng són tiểu.
3.2. Dùng thuốc
- Thuốc thư giãn bàng quang có thể có hiệu lực làm giảm các triệu chứng của bàng quang tăng hoạt và làm giảm triệu chứng tiểu không kiểm soát.
+ Thuốc kháng Muscarinics:
* Oxybutinin (Ditropan): dạng uống 5mg x 2-3 lần/ngày, cao bôi, miếng dán 3,5mg/ngày x 2 lần/tuần). Thuốc tác dụng không chọn lọc, thâm nhập hệ thần kinh trung ương cao.
* Tolterodine (detrol): dạng uống 2mg x 2lần/ngày, tác dụng không chọn lọc, chuyển hóa ở gan, thâm nhập vào thần kinh trung ương cao.
* Trospium (Sanctura): dạng uống 20mg hàng ngày, tác dụng không chọn lọc, đào thải qua thận, thâm nhập vào thần kinh trung ương thấp.
* Solifenacin (Vesicare): uống 5 - 10mg/ngày, tác dụng chọn lọc trên M3, M1, chuyển hóa ở gan, thâm nhập vào thần kinh trung ương cao.
* Darifenacin (Enablex): uống 7,5 - 15mg/ngày, tác dụng chọn lọc trên M3, chuyển hóa ở gan, thâm nhập vào thần kinh trung ương thấp.
* Fesoterodine: uống 4 - 8mg hàng ngày, tác dụng không chọn lọc, chuyển hóa ở gan, thâm nhập vào thần kinh trung ương cao.
+ Thuốc kháng cholinecgic: atropin, scopolamin, buscopan. Các thuốc này có tác dụng yếu
+ Thuốc kháng thụ thể alpha - 1: Doxazosin, terazosin, alfuzosin và tamsulosin. Nhược điểm gây hạ huyết áp.
Những thuốc này thường được sử dụng kết hợp với các biện pháp không dùng thuốc.
Tác dụng phụ thường gặp của các thuốc này bao gồm khô mắt và khô miệng, nhịp tim nhanh, tụt huyết áp. nhưng uống nước để để làm giảm khô miệng có thể làm nặng thêm các triệu chứng của bàng quang tăng hoạt.
- Tiêm Botulinum toxin A vào thành bàng quang
Thuốc này là một protein chiết xuất từ độc tố của vi khuẩn độc thịt. Với liều lượng nhỏ trực tiếp tiêm vào thành bàng quang, thuốc làm liệt cơ bàng quang có hồi phục và duy trì tác dụng trong 4 - 6 tháng. Tuy nhiên botulinum toxin A có thể gây một số nguy cơ xấu cho bàng quang ở người lớn tuổi và những người đã bị suy yếu do vấn đề sức khỏe khác.
3.3. Các biện pháp can thiệp
Cấy điện cực vào thần kinh cùng để kích thích thần kinh cùng, các dây thần kinh cùng dẫn truyền tín hiệu giữa các dây tủy sống và dây thần kinh tới các mô của bàng quang. Điều chỉnh các xung động thần kinh có thể cải thiện triệu chứng bàng quang tăng hoạt. Cấy một điện cực gần các dây thần kinh xương cùng, nơi nó chui ra khỏi xương cùng, sau đó sử dụng xung điện để kích thích bàng quang, giống như máy tạo nhịp tim cho tim. Nếu thành công trong việc giảm triệu chứng, dây điện cực được kết nối với một thiết bị có pin nhỏ đặt dưới da. Chỉ định trong trường hợp có tồn lưu nước tiểu trong bàng quang.
3.4. Phẫu thuật
Phẫu thuật để điều trị bàng quang tăng hoạt được dành cho những người có triệu chứng nặng, những người không đáp ứng với điều trị khác. Mục đích là để cải thiện khả năng lưu trữ của bàng quang và làm giảm áp lực trong bàng quang. Tuy nhiên, các thủ thuật này sẽ không giúp giảm đau bàng quang. Các biện pháp can thiệp bao gồm:
- Phẫu thuật để tăng sức chứa của bàng quang: Sử dụng đoạn ruột của bệnh nhân để thay thế một phần của bàng quang. Nếu sử dụng phẫu thuật này có thể cần phải sử dụng một ống thông bàng quang liên tục để làm trống bàng quang trong suốt cuộc đời còn lại. Đây là một phẫu thuật lớn có thể có những tác dụng phụ nghiêm trọng, phẫu thuật này chỉ dành cho những người có bàng quang tăng hoạt nghiêm trọng không cải thiện được mặc dù đã sử dụng các phương pháp điều trị khác.
- Loại bỏ bàng quang: Phẫu thuật này được sử dụng như một phương cách cuối cùng và liên quan đến việc loại bỏ bàng quang và đính kèm một bao thu thập nước tiểu.
























