U Wilms
Nguồn: Trích từ cuốn “Thận học lâm sàng” Hà Hoàng Kiệm, NXB YH 2010
1. ĐẠI CƯƠNG
1.1. Định nghĩa
U Wilms còn gọi là u nguyên bào thận (nephroblastoma) là khối u ác tính của thận xảy ra ở trẻ em, hiếm gặp ở người lớn. Mức độ thường gặp đứng hàng thứ 5 trong các ung thư ở trẻ em. Bệnh xảy ra ở mọi tuổi dưới 15, thường được phát hiện ở 3 tuổi, 75% xảy ra ở trẻ em bình thường, 25% kết hợp với các bất thường phát triển khác, đáp ứng cao với điều trị. 90% bệnh nhân được cứu chữa sống sót ít nhất 5 năm.
Thuật ngữ u nguyên bào thận “nephroblastoma” trong đó “nephro” là thận, “blast” là tế bào nguyên gốc, “oma” là khối u. U nguyên bào thận được gọi là khối u Wilms để tưởng nhớ công lao trong nghiên cứu về các khối u thận của Carl Max Wilhelm Wilms (5/11/1867-14/5/1918), một nhà ngoại khoa và sinh lý bệnh người Đức.
1.2. Hình ảnh mô bệnh học
Khối u Wilms là khối u ác tính của thận chứa các hậu nguyên bào thận, chất nền và các tế bào có nguồn gốc biểu mô. Đặc trưng cơ bản của khối u là có các ống thận và cầu thận không phát triển đầy đủ, được bao quanh bởi các tế bào hình con suốt. Chất nền bao gồm cơ vân, sụn, xương, mô mỡ, mô xơ. Thành phần u bao gồm các tế bào hỗn tạp, sự hỗn tạp trong thành phần u bản thân nó nói lên tính chất ác tính của u. Khối u phát triển và chèn ép nhu mô thận bình thường.
Dựa vào đặc điểm mô bệnh học, người ta chia u Wilms thành hai thể:
+ Thể biệt hóa: thể này có triển vọng tốt, u chứa các thành phần đã phát triển rõ ràng được đề cập ở trên.
+ Thể giảm biệt hóa: các tế bào trong thành phần u giảm biệt hóa, khó phân biệt được nguồn gốc của chúng (các tế bào kém biệt hóa).
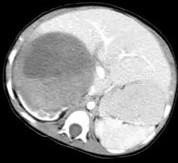
Hình 1. Hình CTscan thận phải của một trẻ 13 tháng thấy khối u Wilms có đường kính 11cm.
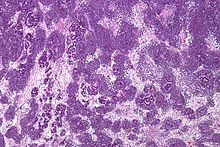
Hình 2. Tiêu bản nhuộm HE cho thấy các ống thận và cầu thận không phát triển đầy đủ.
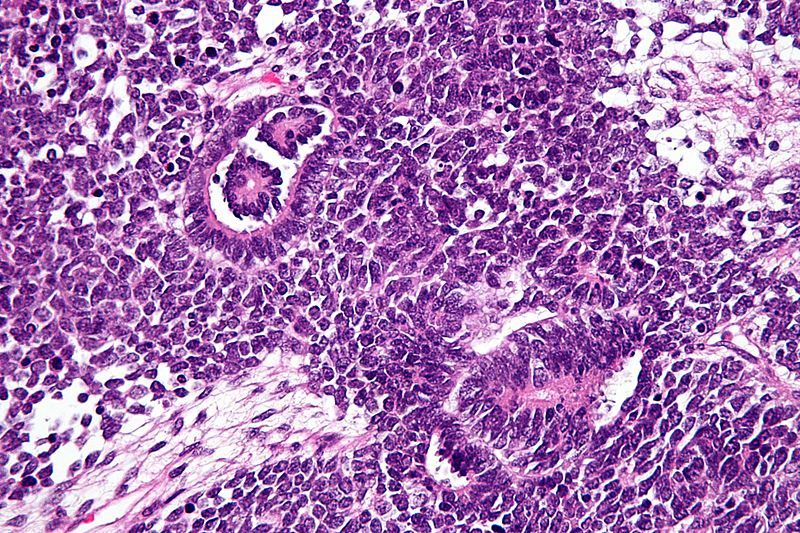
Hình 3. Độ phóng đại lớn cho thấy các ống thận được bao quanh bởi các tế bào hình con suốt.
1.3. Yếu tố gen
+ Đột biến gen WT1 trên nhiễm sắc thể 11 gặp xấp xỉ 20% bệnh nhân bị u Wilms. Ít nhất có một nửa số bệnh nhân có khối u Wilms bị đột biến gen WT1 kèm theo đột biến gen CTNNB1 (là gen mã hóa proto-oncogene beta-catenin).
+ Một gen trên nhiễm sắc thể X là WTX không hoạt động, gặp ở 30% số bệnh nhân bị u Wilms.
+ Nhiều trường hợp không có đột biến ở bất kỳ gen nào.
2. LÂM SÀNG
Ở Hoa Kỳ, mỗi năm phát hiện được gần 500 trẻ bị u Wilms. Tỉ lệ trẻ em trai và trẻ em gái mắc bệnh ngang nhau. Bệnh thường được phát hiện ở khoảng 3 tuổi với biểu hiện khối u đẩy thành bụng lồi lên ở mạn sườn, không đau, thường được cha mẹ phát hiện khi tắm, thay quần áo cho trẻ. Một số trẻ có thể đái ra máu, đau bụng, biếng ăn, khó chịu, gầy xút cân.
3. PHÂN LOẠI GIAI ĐOẠN VÀ ĐIỀU TRỊ
Phân loại giai đoạn khối u Wilms dựa vào sự kết hợp giữa kết quả mô bệnh học và hình ảnh khối u khi được phẫu thuật. Chiến lược điều trị tùy theo từng giai đoạn bệnh.
3.1. Giai đoạn I (43% số bệnh nhân)
+ Chẩn đoán u Wilms giai đoạn I khi có ít nhất 1 tiêu chuẩn trở lên trong 5 tiêu chuẩn sau:
- Khối u còn giới hạn ở thận và có thể cắt bỏ hoàn toàn
- Bề mặt của bao thận còn nguyên vẹn
- Khối u không bị nứt, vỡ hoặc chưa bị sinh thiết (mở hoặc bằng kim) trước khi được mổ cắt thận
- Khối u không liên quan với các mạch máu vùng xoang thận.
- Ngoài ranh giới cắt u, hoàn toàn không còn u.
+ Điều trị: cắt bỏ thận có u phối hợp với hóa trị liệu 18 tuần
+ Tiên lượng: 98% bệnh nhân sống sót được 4 năm, nếu là thể giảm biệt hóa thì sống sót được 4 năm là 85%.
3.2. Giai đoạn II (23% số bệnh nhân)
+ Chẩn đoán u Wilms giai đoạn II khi ít nhất có 1 tiêu chuẩn trở lên trong 3 tiêu chuẩn sau:
- Khối u đã xâm lấn ra ngoài thận, nhưng vẫn có thể cắt bỏ hoàn toàn được
- Tại vết cắt hoặc xa vết cắt khối u, không còn tế bào u
- Có bất kỳ tình trạng nào sau đây:
Khối u liên quan với mạch máu ở xoang thận và/hoặc các tổ chức ngoài nhu mô thận.
Khối u đã được sinh thiết trước khi phẫu thuật, hoặc đã có xâm lấn khu vực, hạn chế bên trong sườn, phát hiện khi phẫu thuật.
+ Điều trị: phẫu thuật cắt thận phối hợp với xạ trị vùng bụng và hóa trị liệu 24 tuần.
+ Tiên lượng: 96% bệnh nhân sống sót được 4 năm, nếu là thể giảm biệt hóa thì tỉ lệ sống được 4 năm là 70%.
3.3. Giai đoạn III (23% số bệnh nhân)
+ Chẩn đoán u Wilms giai đoạn III khi có ít nhất 1 tiêu chuẩn trở lên trong 4 tiêu chuẩn sau:
- Không thể cắt bỏ hoàn toàn khối u nguyên phát
- Đã có di căn hạch lympho
- Tại ranh giới phẫu thuật vẫn còn tế bào u
- Khối u xâm lấn tới bề mặt phúc mạc trước khi phẫu thuật hoặc đến thời điểm phẫu thuật.
+ Điều trị: xạ trị vùng bụng phối hợp với hóa trị liệu 24 tuần và cắt thận sau khi khối u nhỏ lại.
+ Tiên lượng: 95% sống sót được 4 năm, nếu là thể giảm biệt hóa tỉ lệ sống sót được 4 năm là 56%.
3.4. Giai đoạn IV (10% số bệnh nhân)
+ Chẩn đoán giai đoạn IV khi đã có di căn các cơ quan nội tạng (phổi, gan, xương hoặc não), hoặc di căn vào hạch lympho ngoài ổ bụng và vùng chậu hông.
+ Điều trị: cắt thận phối hợp với xạ trị vùng bụng và hóa trị liệu 24 tuần, cùng với xạ trị các vị trí di căn.
+ Tiên lượng: 90% sống sót được 4 năm, nếu là thể giảm biệt hóa tỉ lệ sống được 4 năm là 17%.
3.5. Giai đoạn V (5% số bệnh nhân)
+ Chẩn đoán giai đoạn V của khối u Wilms khi cả hai thận đều có u tại thời điểm bắt đầu được chẩn đoán. Chú ý đối với bệnh nhân có khối u ở cả hai thận, mỗi thận có giai đoạn riêng, căn cứ vào các tiêu chuẩn trên (giai đoạn I tới giai đoạn III).
+ Điều trị: điều trị cho từng cá nhân căn cứ vào tình trạng cụ thể của khối u.
+ Tiên lượng: 94% bệnh nhân sống sót được 4 năm với 2 thận chỉ ở giai đoạn I hoặc II, 70% với hai thận tổn thương tiến triển ở giai đoạn III.
























