Bệnh viêm đa rễ và dây thần kinh ngoại biên
PGS.TS. Hà Hoàng Kiệm, BV103, HVQY
Khái niệm
Định nghĩa
Viêm đa rễ và dây thần kinh là bệnh lý viêm và mất myelin ở hệ thống dây thần kinh ngoại biên.
Phân loại: gồm 5 thể:
- Viêm đa rễ và dây thần kinh mất myelin cấp tính (hội chứng Guillain Barre). hay AIDP (Acute Inflammatory Demyelinating Polyradiculoneuropathy).
- Viêm đa rễ và dây thần kinh mất myelin mạn tính - CIDP (Chronic Inflammatory Demyelinating Polyradiculoneuropathy).
- Viêm sợi trục thần kinh vận động cảm giác cấp tính (AMSAN).
- Viêm sợi trục thần kinh vận động cấp (AMAN).
- Hội chứng Miler fisher (MFS).
1. Viêm đa rễ và dây thần kinh mất myelin cấp tính (hội chứng Guillain Barre)
1.1. Nguyên nhân
- Bệnh xuất hiện sau 1 đến 3 tuần sau nhiễm virus herpes, hoặc sởi, hồng ban, thuỷ đậu, quai bị, đôi khi khởi bệnh sau tiêm chủng hoặc phẫu thuật.
- Chủ yếu là sau khi mắc bệnh nhiễm trùng bởi Campylobacter, một nhiễm trùng do ăn thịt gia cầm không được nấu chín kỹ.
- Sau khi nhiễm Influenza virus (vi rút bệnh cúm), Epstein-Bar virus (gây bệnh bạch cầu đơn nhân nhiễm khuẩn, u lympho Burkitt, ung thư biểu mô mũi hầu họng…), HIV, Mycoplasma (viêm phổi).
- Sau khi phẫu thuật.
- Sau khi bị bệnh u lympho Hodgkin.
- Hiếm khi xảy ra sau khi tiêm vắc xin cúm hoặc các vắc xin khác trong tiêm chủng ở trẻ nhỏ.
1.2. Sinh bệnh học
Viêm đa rễ và dây thần kinh mắc phải do phản ứng viêm tự miễn. Nhiều cytokin tiền viêm được giải phóng đã tìm thấy tăng trong huyết thanh như: IL -37, IL -17 A, IFN gamma, TNF alpha, trong dịch não tủy IL-37, IL-17A tăng cao hơn nhóm chứng. Tìm được kháng thể GM1 (monosialogonglia side), GD1a, GD1b, Gal Nac-GD1a trong huyết thanh nếu bệnh nhân trước đó nhiễm vi khuẩn Campylobacter jejuni. IgG, IgM ở dây thần kinh bị viêm dưới kính hiển vi điện tử, bổ thể C3,C4 trong huyết thanh giảm.
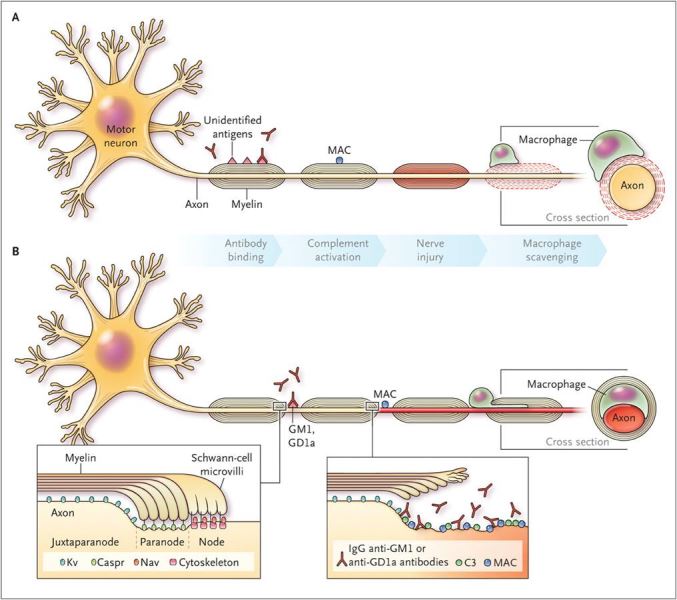
Hình 1. Cơ chế bệnh sinh của viêm đa rễ dây thần kinh
1.3. Mô bệnh học
Khởi đầu là các tổn thương thoái hóa bao myelin, phân hoá bao Schawann, nút Ranvier, các sợi trục và tổn thương tế bào thần kinh. và tổn thương ngược chiều lên thân của tế bào thần kinh kèm theo hiện tượng thâm nhiễm của tế bào lympho và các đại thực bào, phù nề và ứ huyết các mao quản của dây thần kinh tuỷ sống và các hạch gai. Các tổn thương này làm cho các rễ thần kinh và nhất là các dây thần kinh bị cắt đoạn. Khi tổn thương nặng thì thấy thoái hoá sợi trục thần kinh.
Tổn thương có thể lan đến màng não cứng, hình ảnh viêm quanh các tĩnh mạch trong khoang dưới nhện. Thoái hóa myelin của cột sau, đường gai, tiểu não, các mạch máu trong chất trắng của bán cầu đại não.
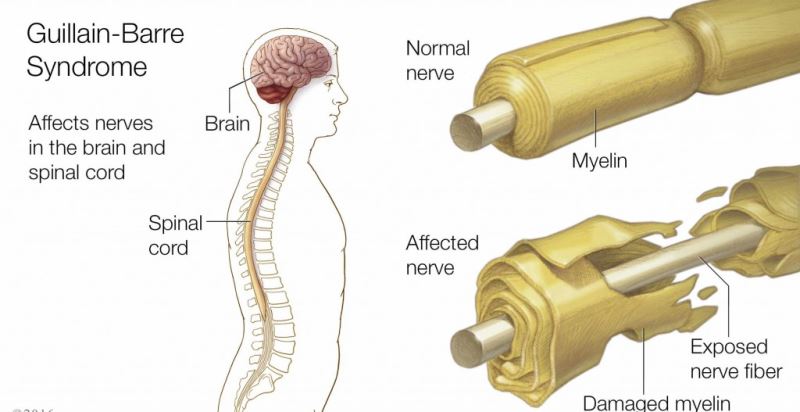
Hình 2. Mô hình tổn thương myelin của dây thần kinh.
1.4. Lâm sàng và chẩn đoán
- Lâm sàng:
Triệu chứng ban đầu: 50% các trường hợp có rối loạn cảm giác đau, dị cảm ở các chi hoặc bệnh xuất hiện đột ngột liệt 2 chi dưới, hay yếu các nhóm cơ.
Liệt có tính chất đối xứng, liệt ngọn chi nhiều hơn gốc chi, có nhiều trường hợp liệt đồng đều gốc chi giống như ngọn chi. Liệt có thể lan lên 2 chi trên, liệt các dây thần kinh sọ não IX,X, XI, VII.
10% liệt mềm tiến triển nặng, liệt cơ hô hấp phải cần đến hô hấp hỗ trợ.
Hệ thần kinh giao cảm bị tổn thương có thể biến loạn tuần hoàn, loạn nhịp tim, tăng huyết áp, hoặc hạ huyết áp.
- Đánh giá mức độ liệt:
+ Độ 0: Chức năng vận động bình thường.
+ Độ 1. Triệu chứng tổn thương tối thiểu.
+ Độ 2-3: Đi lại yếu, (vận động yếu) cần sự giúp đỡ.
+ Độ 4: Liệt , nằm hoặc ngồi tại chỗ.
+ Độ 5: Liệt vận động, liệt cơ hô hấp cần hô hấp hỗ trợ.
+ Độ 6: Tử vong.
- Cận lâm sàng:
+ Công thức máu: trong giới han bình thường.
+ Dịch não tuỷ: những ngày đầu có thể bình thường, phân ly đạm tế bào sau ngày thứ 7-10 (số lượng tế bào bình thường, albumin tăng dưới 1g/l). Dịch não tủy có thể bình thường trong suốt quá trình của bệnh.
+ Điện thần kinh cơ: Tốc độ dẫn truyền vận động giảm, thời gian tiềm kéo dài.
- Tiến triển bệnh:
Bệnh diễn biến qua 3 giai đoạn căn cứ vào tổn thương vận động:
+ Giai đoạn cấp: kéo dài 2-15 ngày từ lúc có triệu chứng ban đầu đến liệt tối đa.
+ Giai đoạn tiếp diễn: 7-15 ngày liệt vận động tối đa đến khi có dấu hiệu bình phục.
+ Giai đoạn bình phục.
- Chẩn đoán phân biệt:
+ Bệnh do rối loạn chuyển hoá dây thần kinh:
* Thiếu Vitamin B1, B12, Folate, Niacin, Pantothenic.
* Bệnh hệ thống: tăng Urê máu, đái đường, myeloma nhiều nơi u ác tính.
+ Khuyết tật chuyển hoá bẩm sinh:
* Porphyria
* Loạn dưỡng chất trắng não-thượng thận.
* Loạn chuyển hoá Pyruvate.
+ Ngộ độc dây thần kinh do thuốc: Vincristine, Nitrofurantoin, Isoniazid.
+ Ngộ độc dây thần kinh do kim loại nặng: Carbon monoxide
+ Bệnh di truyền dây thần kinh.
- Biến chứng:
Hội chứng này gây ảnh hưởng đến hệ thống thần kinh nên bệnh nhân có thể bị các biến chứng sau:
+ Khó thở: việc yếu và liệt cơ có thể lan tới các cơ hô hấp dẫn tới tử vong. Trên 30% các bệnh nhân mắc hội chứng này phải dùng tới sự hỗ trợ của máy thở khi nhập viện điều trị.
+ Tê bì và các cảm giác khác: hầu hết những các triệu chứng này sẽ dần mất đi, chỉ còn một phần nhỏ vẫn còn triệu chứng này.
+ Các vấn đề tim mạch và huyết áp: huyết áp lên xuống thất thường và loạn nhịp tim cũng là những biến chứng hay gặp của hội chứng Guillain-Barre.
+ Các cơn đau: hơn một nửa số bệnh nhân thấy xuất hiện các cơn đau thần kinh nghiêm trọng và phải dùng tới thuốc giảm đau để làm giảm các cơn đau.
+ Rối loạn chức năng của ruột và bàng quang: liệt ruột hoặc bàng quang, không thể giữ được nước tiểu cũng là những biến chứng của bệnh.
+ Xuất hiện các cục máu đông: do phải nằm bất động nên nguy cơ phát triển các cục máu đông là rất cao. Do đó bệnh nhân sẽ được dùng thuốc để hỗ trợ, cho tới khi nào bệnh nhân có thể tự đi lại được.
+ Loét: cũng do bệnh nhân phải nằm một chỗ không đi lại được nên nguy cơ loét chỗ nằm là rất cao. Lăn trở thường xuyên sẽ giúp tránh được tình trạng này.
+ Tái phát bệnh: 5% số người mắc hội chứng này có khả năng tái phát đợt cấp trong những năm tiếp theo.
1.5. Điều trị
- Theo dõi sát chức năng hô hấp, nếu liệt cơ hô hấp chuyển đến điều trị tich cực thở máy.
- Gamma globulin 1g/kg / ngày × 2 ngày. Tổng liều 2g/kg cân nặng.
- Hoặc Solumedrol 10mg/kg × 5 ngày.
- Các vitamin nhóm B: B1, B6, B12.
- Dinh dưỡng đủ số lượng và chất lượng, xoa bóp vận động.
- Thay plasma ở trẻ em chưa được nghiên cứu tích cực nhưng ở người lớn thì có hiệu quả.
2. Viêm đa rễ và dây thần kinh mất myelin mạn tính (CIDP)
Viêm đa rễ và dây thần kinh mạn tính ít gặp, là bệnh tự miễn, bệnh kéo dài hàng tháng.
2.1. Lâm sàng:
- Rối loạn vận động:
Bệnh nhân yếu nhiều cơ trên cơ thể, dẫn đến liệt. Triệu chứng thường đối xứng ở hai bên cơ thể và các cơ ở vùng gốc chi thường bị ảnh hưởng nhiều hơn. Sau khi khởi phát bệnh vài ngày, liệt vận động có thể lan lên các vùng chi khác, đôi khi liệt cả các cơ vùng thân mình gây suy hô hấp, liệt các cơ vùng mặt, miệng họng hầu gây sặc. Cơ lực giảm, kèm theo giảm trương lực cơ và rối loạn phản xạ gân xương của các vùng trên cơ thể. Hiện tượng teo cơ rất hiếm gặp.
- Rối loạn cảm giác:
Bệnh diễn tiến nhanh với rối loạn các cảm giác nông như tê bì, dị cảm ở bàn chân, sau đó lan lên cẳng chân, đùi và tay. Các rối loạn cảm giác sâu cũng có thể gặp.
- Rối loạn thần kinh thực vật:
Biểu hiện bởi các dấu hiệu: tiết nhiều mồ hôi, huyết áp tăng, mạch nhanh, da tái.
- Rối loạn cơ tròn: rối loạn đại tiểu tiện.
2.2. Cận lâm sàng
- Dịch não tủy: Phân ly albumin/tế bào: albumin tăng < 1g/l, tế bào bình thường.
- Điện thần kinh cơ: tốc độ dẫn truyền vận động giảm, thời gian tiềm kéo dài.
2.3. Chẩn đoán
- Chẩn đoán xác định: yếu liệt vận động ngoại biên trên 1 tháng, dịch não tủy có tăng albumin, số lượng tế bào bình thường.
- Chẩn đoán phân biệt: bệnh dây thần kinh vận động cảm giác di truyền.
2.4. Điều trị:
Prednisolon 1-2 mg/kg/ ngày, điều trị cách ngày khi lâm sàng có tiến triển tốt, liều giảm dần 0,5mg/kg cách ngày liên tục trong 6 tháng sau khi khỏi bệnh.
3. Viêm sợi trục thần kinh vận động cấp tính (AMAN)
- Lâm sàng liệt mềm 2 chân ưu thế liệt gốc chi.
- Cận lâm sàng: thăm dò điện cơ với điện cực bề mặt: biên độ của phức hợp điện thế hoạt động của cơ (CMAP) giảm, khoảng thời gian của CMAP bình thường, hình dạng bình thường, thời gian tiềm ngoại vi bình thường hoặc tăng < 150%, tốc độ dẫn truyền bình thường hoặc giảm > 60%.
- Điều trị như hội chứng Guillain Barre.
- Bệnh có tiên lượng tốt.
4. Viêm sợi trục thần kinh vận động cảm giác cấp tính (AMSAN)
- Lâm sàng ngoài liệt mềm 2 chân, rối loạn cảm giác như tê, dị cảm
- Cận lâm sàng: điện cơ bề mặt: phức hợp điện thế hoạt động của dây thần kinh cảm giác (SNAP), biên độ giảm hay mất, khoảng thời gian của SNAP bình thường, hình dạng bình thường, tốc độ dẫn truyền bình thường hay giảm.
- Điều trị như hội chứng Guillain Barre.
- Bệnh có tiên lượng tốt.
5. Hội chứng Miller Fisher (MFS)
- Liệt dây vận nhãn ngoài, rối loạn thăng bằng, mất phản xạ gân cơ. Triệu chứng đầu tiên là nhìn đôi, liệt dây VII ngoại biên cả hai bên ở 50% trường hợp, liệt vận nhãn trong ở 2/3 trẻ em.
- Dịch não tủy tăng nhẹ protein, đôi khi có tăng nhẹ bạch cầu. Điện cơ dây vận động, cảm giác bình thường. Đã phát hiện kháng thể kháng ganglioside GQ1b một thành phần có trong lipopolysaccharide của Campylobacter jejuni ở 96% bệnh nhân MFS. Kháng thể này phong bế sự bài tiết acetylcholin từ đầu tận cùng của dây thần kinh vận động và dây thần kinh vận nhãn.
- Diễn biến kéo dài trong 1-2 tuần sau thuyên giảm.
- Chẩn đoán phân biệt với viêm thân não, u tiểu não, nhưng MFS tổn thương dây ngoại biên và cộng hưởng từ não bình thường.
























