PGS.TS. Hà Hoàng Kiệm, BV 103
Hội nghị bàn tròn về nhiễm khuẩn huyết tại Canada lần thứ 5 (tháng 10/2000) phân các marker sinh học sử dụng trong chẩn đoán và theo dõi nhiễm khuẩn huyết như sau:
Marker................. ....Chẩn đoán.. .Tiên lượng... Theo dõi
1.Procalcitonin (PCT)............................+++...............................................+++...................................+++
2.Interleukin-6 (IL-6)..............................++.................................................+++...................................++
3.Số lượng bạch cầu.............................++.................. .............................+.......................................++
4.Endotoxin...........................................++.................................................++.....................................++
5.C-Riactive Protein (CRP)...................++.................................................++.....................................++
6.HLA-DR.............................................+...................................................+++....................................++
7.Protein C...........................................+...................................................++......................................+
8.Interleukin 10 (IL-10).........................+...................................................++................................... ..+
9.HMG1................................................++.................................................++......................................++
Trong các marker trên có hai marker mới được đặc biệt quan tâm vì giá trị lâm sàng của nó đó là CRP và PCT.
1. CRP (C-Riactive protein)
1.1. Nguồn gốc
CRP (Protein phản ứng C) được Tillet and Francis phát hiện từ năm 1930 tại phòng xét nghiệm Oswald Avery thuộc viện nghiên cứu Rockefeller Institute trong khi tiến hành nghiên cứu các bệnh nhân viêm phổi do phế cầu. Đây là một glucoprotein không đặc hiệu của phản ứng viêm do gan sản xuất, nó gắn kết với polysaccharide C của phế cầu nên được gọi là protein phản ứng C. Bình thường CRP không có trong huyết thanh hoặc chỉ có dạng vết (dưới 0,3mg/dl hoặc 7-820 mcg%). Khi có viêm cấp do các vi sinh vật (virus, vi khuẩn hay ký sinh trùng) hoặc phá hủy mô trong cơ thể (do các tác nhân vật lý, hoá học, chấn thương và trong một số bệnh lý như xơ vữa động mạch, viêm khớp), các quá trình này giải phóng ra IL-6 và các cytokine khác là tác nhân kích thích sản xuất CRP và nồng độ của nó tăng nhanh trong huyết thanh.
1.2. Cấu trúc
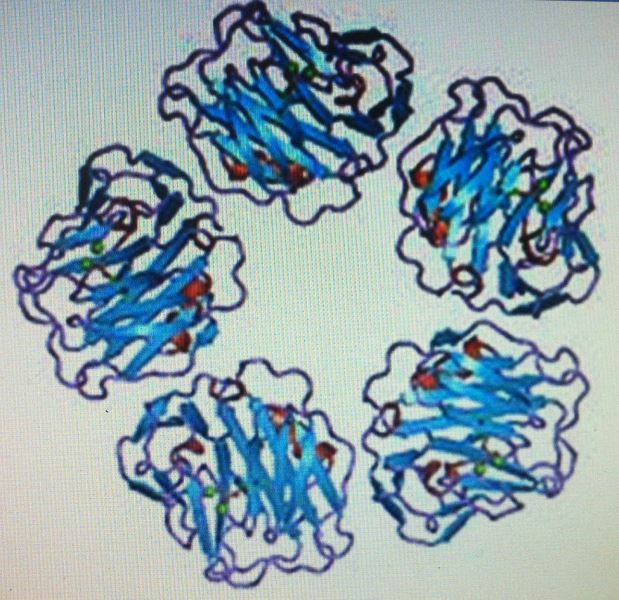
Phân tử gồm 5 khối hình đĩa liên kết với nhau
Hình 1. Cấu trúc phân tử của CRP
1.3. Chức năng
CRP được tổng hợp từ gan do kích thích của các tác nhân được giải phóng từ các đại thực bào và các tế bào mỡ. CRP có chức năng sinh lý là gắn kết với phosphocholine bộc lộ trên bề mặt của các tế bào chết hoặc các tế bào thoái hóa và một số loại vi khuấn để hoạt hóa hệ thống bổ thể theo con đường phức hợp bổ thể C1q giúp cho quá trình thực bào.
1.4. Động học
Nồng độ CRP bắt đầu tăng khoảng 2 giờ sau từ khi bắt đầu pha cấp, đạt tới đỉnh vào 48 giờ và có thể tăng gấp 1000 lần so với giá trị bình thường. Ngoài các bệnh liên quan đến viêm nhiễm, tăng CRP còn liên quan mật thiết đến các bệnh lý về mạch máu và tim mạch, và là yếu tố tiên lượng nguy cơ mắc các bệnh này.
Mặc dù CRP không phải là protein đặc hiệu cho phản ứng viêm nhưng nó tăng và giảm nhanh theo diễn biến của bệnh, do vậy nó phản ánh ngay được diễn biến của tình trạng viêm nhiễm. Xét nghiệm này thường được ứng dụng để chẩn đoán tình trạng viêm nhiễm của cơ thể. Hiện nay có một xét nghiệm nhạy hơn (hs-CRP) được sử dụng để tìm nguy cơ tim mạch.
1.5. Định lượng
+ Có hai phương pháp định lượng trong máu:
- Protein phản ứng C chuẩn (standard CRP): đánh giá tình trạng viêm tiến triển
- Protein phản ứng C siêu nhạy (high – sensitivity CRP: hs – CRP) là test được đo ở mức thấp của CRP. Test cho kết quả sau 25 phút với độ nhậy dưới 0,04mg/l. Test này được coi như chỉ điểm đối với tình trạng viêm mạch cấp độ thấp.
+ Phương pháp xét nghiệm:
- Miễn dịch điện hóa phát quang
- Elisa
- Phương pháp miễn dịch đo độ đục
Nguyên lý: Kháng thể kháng CRP kết hợp với phân tử rất nhỏ latex phản ứng với kháng nguyên trong bệnh phẩm tạo thành phức hợp kháng nguyên - kháng thể. Sự kết dính được đo độ đục ở bước sóng 340 nm. Sự tăng độ hấp thụ quang tỷ lệ với nồng độ chất cần đo.
+ Giá trị bình thường
- CRP để đánh giá tình trạng viêm:
Bình thường dưới 10mg/l.
10-40 mg/l: tăng nhẹ theo tuổi, cao hơn thấy ở người có thai 3 tháng cuối, viêm nhẹ và nhiễm virus.
40-200 mg/l: viêm hoạt động, nhiễm khuẩn
Trên 200 mg/l: nhiễm khuẩn nặng và bỏng
- Hs –CRP: để đánh giá nguy cơ bệnh tim mạch:
Dưới 1.0 mg/l: nguy cơ thấp
1,0-3,0 mg/l: nguy cơ trung bình
Trên 3.0 mg/l: nguy cơ cao nhất
+ Tham chiếu (menthod menu - Cobas C311 - C502)
1.6. Ý nghĩa của xét nghiệm
CRP tăng lên trong vòng 6 ngày kể từ khi có tình trạng viêm, do đó định lượng các loại protein phản ứng C có thể cung cấp các thông tin hữu ích.
+ Protein phản ứng C chuẩn (standard CRP) được sử dụng để:
- Đánh giá mức độ tiến triển của phản ứng viêm nhất là đối với các bệnh lý mạn tính như bệnh lý ruột do viêm, viêm khớp và các bệnh tự miễn.
- Đánh giá một nhiễm trùng mới như trong viêm ruột thừa và các tình trạng sau mổ.
- Theo dõi đáp ứng với điều trị của các tình trạng bệnh lý nhiễm trùng (nhất là nhiễm trùng do vi khuẩn) và viêm.
+ Protein phản ứng C siêu nhạy (hs – CRP) là một yếu tố chính phản ánh tình trạng xuất huyết và đứt rách mảng vữa ở mạch máu.
- Tăng nồng độ hs –CRP dự báo bệnh nhân có nguy cơ tăng các sự cố. Vì vậy xét nghiệm này được dùng để đánh giá các nguy cơ bị các sự cố tim mạch khi nó được làm đồng thời với các xét nghiệm đánh giá nguy cơ mạch vành khác như định lượng nồng độ cholesterol máu.
+ Tăng nồng độ protein phản ứng C (CRP) gặp trong:
- Viêm tụy cấp
- Viêm ruột thừa
- Nhiễm trùng do vi khuẩn
- Bỏng
- Tăng nguy cơ bị ung thư đại tràng
- Bệnh lý ruột do viêm (vd: viêm loét đại tràng)
- Viêm khớp dạng thấp tiếm triển
- Tình trạng nhiễm trùng nặng (sepsis)
- Bệnh lupus ban đỏ hệ thống
- U lympho
- Nhồi máu cơ tim
- Bệnh lý viêm của vùng tiểu khung
- Viêm động mạch tế bào khổng lồ
- Lao tiến triển
- Tăng nồng độ hs – CRP nguyên nhân chính thường gặp là tăng nguy cơ bệnh tim mạch.
2. PCT (Procalcitonin)
2.1. Nguồn gốc
Procalcitonin (PCT) là một tiền chất của hormon calcitonin, gồm 116 acid amin, được được bài tiết bởi các tế bào C của tuyến giáp, tế bào gan, monocyte (khi có nhiễm khuẩn), phổi và ruột. Nội độc tố vi khuẩn, cytokin tiền viêm, IL-6 và TNF-α là những tác nhân chính kích thích cơ chế tăng sinh PCT, với sự có mặt của mRNA hiện diện trong mọi tế bào, nhưng nơi tổng hợp và giải phóng PCT chủ yếu vẫn là tại gan.
PCT hình thành từ gen CALC-1 thuộc nhiễm sắc thể 11 trong hệ thống gen ở người. Sau khi phiên mã từ CT-DNA thành mRNA, sản phẩm đầu tiên là pre-procalcitonin, sản phẩm này qua nhiều biến đổi thành PCT. PCT tiếp tục biến đổi nhờ các enzyme thành các peptid có phân tử lượng nhỏ hơn như: calcitonin (32 acid amin), katacalcin (21 acid amin)...Tất cả các tiền tố từ PCT đến các hormone, peptid... đều có thể phát hiện được trong máu người khỏe mạnh.
Các nhà nghiên cứu cũng đưa ra một giả thuyết về nguồn gốc của PCT khi nhiễm khuẩn. Theo đó PCT không phải là một hormone, cũng không phải là cytokine mà là một hormokine và mô hình biến đổi sau khi phiên mã của các tiền tố calcitonin gồm hai hướng:
Theo hướng nội tiết thần kinh truyền thống: vị trí tổng hợp PCT ở người khỏe mạnh là các tế bào C của tuyến giáp. Sự biểu hiện của CT-mRNA chỉ xảy ra ở các tế bào nội tiết thần kinh. Quá trình giải phóng calcitonin sau phiên mã chỉ xảy ra ở túi Golgi. Theo hướng này calcitonin đóng vai trò quan trọng trong điều hòa chuyển hóa canxi và phosphate trong xương.
Theo hướng đáp ứng trong viêm và nhiễm khuẩn (khả năng tổng hợp PCT liên quan tới nhiễm khuẩn). Các tác nhân khởi tạo cho sự tổng hợp PCT là các cytokine tiền viêm như IL-1, TNF-α hoặc những thành tố của màng tế bào vi sinh vật như peptidoglycan. Hướng tổng hợp này được Muller và cộng sự mô tả lần đầu tiên năm 2001. Sau khi được khởi tạo bởi nhiễm khuẩn, lượng mRNA của PCT có thể được phát hiện trong tất cả các mô nghiên cứu. Các nhà nghiên cứu cho rằng, đầu tiên các bạch cầu đơn nhân gắn kết được kích thích bởi cytokine sẽ giải phóng PCT với lượng thấp (trong vòng 2 giờ). Tuy nhiên đây là giai đoạn tổng hợp rất quan trọng và từ đó nhanh chóng tạo ra một lượng lớn PCT trong tất cả các mô. Trong nhiễm khuẩn lâm sàng, PCT được tạo ra ở tất cả các tế bào nhu mô và bài tiết vào hệ thống tuần hoàn. Hơn nữa, do các tế bào nhu mô là dạng mô phổ biến nhất ở người, điều này lý giải tại sao có thể tạo ra một nồng độ cực lớn PCT (tăng gấp 100 000 lần so với nồng độ sinh lý). Quá trình tổng hợp PCT tiếp tục xảy ra khi nào vẫn còn sự kích thích tổng hợp do nhiễm khuẩn.
Các thử nghiệm còn được tiến hành để giải thích tại sao PCT chỉ được tổng hợp khi nhiễm khuẩn mà không phải do nhiễm virus. Theo đó các tế bào được nuôi cấy trong môi trường hoặc chứa IL-1, hoặc chứa cả hai loại IL-1 và TNF-α. Kết quả cho thấy, các tế bào chỉ được sử lý với IL-1 vẫn tổng hợp PCT. Ngược lại, được nuôi cấy với IL-1 và TNF-α không có tổng hợp PCT. Kết quả này cho thấy TNF-α là tác nhân ức chế quá trình tổng hợp PCT. Các tế bào bị nhiễm virus luôn giải phóng TNF-α, đó chính cơ sở cho thực tế sử dụng PCT như một công cụ hiệu quả để phân biệt nhiễm khuẩn với nhiễm virus.
2.2. Cấu trúc
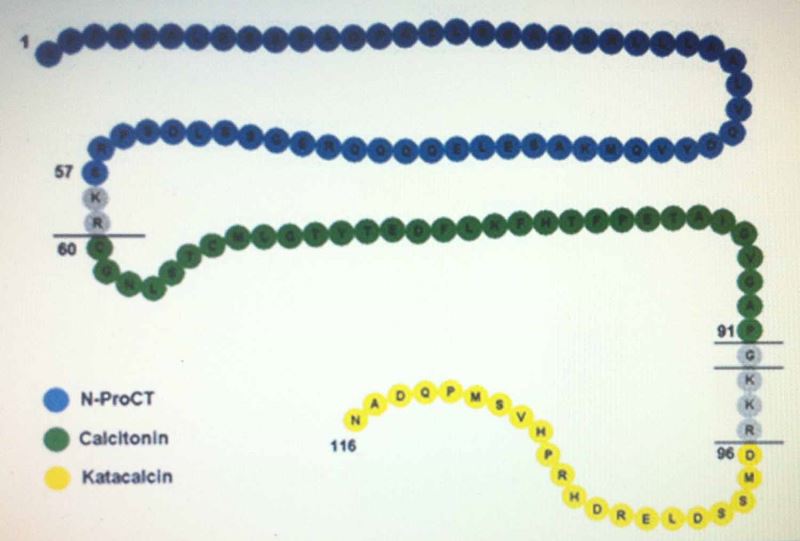
Cấu trúc phân tử Procalcitonin với 116 gốc acid amin (aa), gồm các peptid: N-ProCT (32 aa), Calcitonin (32 aa), Katacalcin (21 aa), peptid 2 aa và peptid 4 aa.
Hình 2. Cấu trúc phân tử của PCT
2.3. Chức năng
PCT có nhiều ưu điểm hơn hẳn các marker viêm khác, nó là một marker đặc hiệu cho nhiễm khuẩn và nhiễm khuẩn huyết. Nó được sản xuất chuyên biệt bởi nhiễm trùng không do virus, có phạm vi định lượng rất rộng (từ 0,01ng/ml đến 1000ng/ml trong huyết tương), không bị ảnh hưởng bởi nhiễm virus hoặc các đáp ứng tự miễn khác, thời gian bán hủy dài (24h), nồng độ trong máu độc lập với chức năng thận, điều này đặc biệt quan trọng khi biện luận, đánh giá kết quả. PCT giúp phân biệt bệnh nhân có nhiễm khuẩn hay không nhiễm khuẩn. Nồng độ PCT thấp có giá trị cao để loại trừ nhiễm khuẩn huyết, ngược lại nồng độ PCT cao ủng hộ chẩn đoán nhiễm khuẩn, nhiễm khuẩn huyết, sốc nhiễm khuẩn nhất là khi có rối loạn chức năng các cơ quan, hậu quả của quá trình viêm toàn thân, suy đa tạng. PCT giúp rút ngắn thời gian chẩn đoán bệnh, phân biệt được nhiễm khuẩn do vi khuẩn hay siêu vi, theo dõi đáp ứng với điều trị kháng sinh và kiểm soát ổ nhiễm khuẩn tốt hơn các marker khác.
2.4. Động học
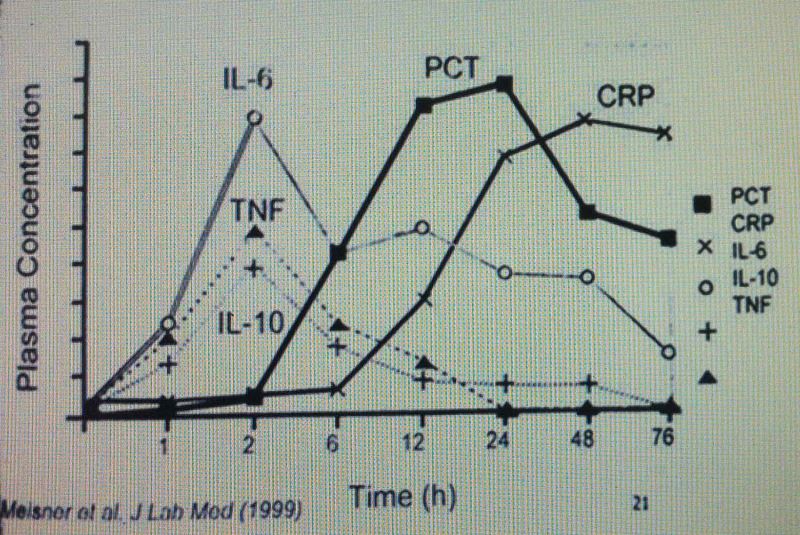
PCT có tính đặc hiệu cao khi đáp ứng với nhiễm khuẩn toàn thân nặng. Trong nhiễm khuẩn, nồng độ PCT sẽ gia tăng và có thể phát hiện được sau 2 giờ, trong khi đó CRP bắt đầu tăng sau khoảng 6 giờ. Các cytokine có thể tăng sớm hơn song thời gian bán hủy nhanh, kỹ thuật định lượng đòi hỏi phức tạp hơn nên ít thích hợp trong điều kiện hiện nay. Nồng độ của PCT tăng giảm tương ứng với mức độ nặng của nhiễm khuẩn, vì vậy biểu đồ động học của PCT được dùng để theo dõi diễn biến của nhiễm khuẩn và hiệu quả điều trị
Với ưu điểm về động học như vậy nên PCT thích hợp được sử dụng để hướng dẫn điều trị và đánh giá tiên lượng bệnh. Khi tình trạng nhiễm khuẩn được hồi phục, PCT sẽ quay trở lại giá trị sinh lý. Vì vậy, diễn biến nồng độ PCT được sử dụng để theo dõi diễn biến và tiên lượng nhiễm khuẩn hệ thống nghiêm trọng đồng thời là cơ sở để điều chỉnh các quyết định điều trị hiệu quả. Việc sử dụng động học của PCT kết hợp với các dữ liệu lâm sàng để quyết định thời điểm bắt đầu và thời gian sử dụng kháng sinh tùy theo từng trường hợp cụ thể là rất thiết thực đối với các thầy thuốc lâm sàng. Điều này cũng đặc biệt có ý nghĩa vì sử dụng kháng sinh không đúng sẽ dẫn tới sự kháng kháng sinh của hàng loạt vi khuẩn, đồng thời giảm chi phí, giảm tác dụng phụ của kháng sinh cũng là một nhu cầu cấp thiết hiện nay.
Hình 3. Động học của PCT so sánh với các marker khác
2.5. Định lượng
Hiện nay, procalcitonin được định lượng bằng phương pháp định lượng miễn dịch điện hóa phát quang ECLIA (electrochemiluminescence immunoassay) trên máy phân tích miễn dịch Cobas 6000 của Roche.
2.6. Ý nghĩa của xét nghiệm
+ Chỉ định
PCT là một thông số được sử dụng để chẩn đoán và theo dõi các bệnh viêm do nhiễm khuẩn, thường được chỉ định để:
- Chẩn đoán phân biệt viêm do nhiễm khuẩn và viêm không do nhiễm khuẩn.
- Theo dõi các bệnh nhân có nguy cơ nhiễm khuẩn (các bệnh nhân sau phẫu thuật, sau ghép tạng, quá trình ức chế miễn dịch, đa chấn thương), các bệnh nhân đang được chăm sóc đặc biệt, để phát hiện các nhiễm khuẩn ảnh hưởng hệ thống hoặc phát hiện các biến chứng của nhiễm khuẩn.
- Đánh giá tiên lượng và diễn biến của các bệnh viêm nặng như viêm phúc mạc (peritonitis), nhiễm khuẩn (sepsis), hội chứng đáp ứng viêm hệ thống (systemic inflammatory response syndrome: SIRS) và hội chứng suy chức năng đa cơ quan (multiple organ dysfunction syndrome: MODS).
- Chỉ dẫn sử dụng kháng sinh trong điều trị bệnh nhiễm khuẩn hô hấp hoặc viêm phổi.
+ Ý nghĩa lâm sàng
Giá trị bình thường của PCT huyết tương người là Trên 0,046 ng/mL (hay Trên 0,046 μg/L). Giá trị cắt có ý nghĩa lâm sàng (clinical cut-off) là:
- Trên 0,5 ng/mL: nguy cơ thấp đối với nhiễm khuẩn nặng và/hoặc shock nhiễm khuẩn
- Trên 2,0 ng/mL: nguy cơ cao đối với nhiễm khuẩn nặng và/ hoặc shock nhiễm khuẩn
PCT là một thông số đặc biệt của viêm do vi khuẩn nặng, các nhiễm khuẩn do nấm và là một chỉ dẫn thật sự cho sự hoạt động viêm liên quan đến nhiễm khuẩn và suy đa cơ quan. Ở các bệnh nhân không bị ức chế miễn dịch, sự khích thích đủ mạnh của vi khuẩn sẽ gây sự tăng sản xuất PCT. Trong nhiễm khuẩn, nồng độ PCT sẽ tăng sớm và có thể phát hiện được sau 2 giờ, trong khi đó CRP bắt đầu tăng sau 6 giờ. Các cytokine (như IL-6, IL-10 hoặc TNF-α) có thể tăng sớm hơn song thời gian bán hủy nhanh, kỹ thuật định lượng phức tạp hơn nên ít được sử dụng hơn. Vì vậy, diễn biến nồng độ PCT có thể được sử dụng như một thông số để chẩn đoán phân biệt sự nhiễm khuẩn cấp cũng như để theo dõi mức độ viêm do nhiễm khuẩn. Cũng vì vậy, việc định lượng PCT cần phải được thực hiện hàng ngày và trong những trường hợp đặc biệt cần định lượng trong những khoảng thời gian ngắn từ 8 đến 12 giờ. Ý nghĩa lâm sàng của PCT thể hiện ở các điểm sau:
- PCT huyết tương tăng ở các bệnh viêm do nhiễm khuẩn
Ở các bệnh viêm chưa rõ nguyên nhân, PCT có thể chỉ ra nguyên nhân do vi khuẩn. Ở các bệnh viêm không do vi khuẩn, nồng độ PCT là thấp so với mức độ nặng của bệnh cảnh lâm sàng. Trong quá trình tiếp theo của bệnh, mức độ PCT có thể tăng lên do sự bội nhiễm (superinfections) của vi khuẩn hoặc do nhiễm khuẩn. Sự tăng mức độ PCT huyết tương trong các bệnh khác nhau:
Dưới 0,5 ng/mL: viêm mạn, rối loạn tự miễn, nhiễm virus (ví dụ: nhiễm HBV), nhiễm khuẩn nhẹ hoặc cục bộ.
0,5-2 ng/mL: Hội chứng đáp ứng viêm hệ thống (SIRS), đa chấn thương, bỏng
0,5-10 ng/mL: viêm phổi
10-100 ng/mL: nhiễm khuẩn nặng, nhiễm khuẩn, suy đa cơ quan
- PCT tăng ở các bệnh nhân có nguy cơ nhiễm khuẩn
Các bệnh nhân được chăm sóc tăng cường có nguy cơ nhiễm khuẩn có thể được theo dõi bởi PCT. Vì PCT chỉ được tổng hợp trong nhiễm khuẩn hoặc nhiễm khuẩn hệ thống mà không bởi viêm cục bộ hoặc bởi nhiễm khuẩn nhẹ (trivial infections) nên PCT là một thông số chẩn đoán tốt hơn để theo dõi các nhiễm khuẩn nặng so với các thông số khác như CRP (protein phản ứng C), interleukin-6, nhiệt độ cơ thể, số lượng bạch cầu và tốc độ máu lắng. Sự cảm ứng PCT xảy ra trong khoảng 2-6 giờ sau nhiễm khuẩn.
- PCT thay đổi theo diễn biến và mức độ bệnh
Trong các bệnh viêm do nhiễm khuẩn nặng và hội chứng suy chức năng đa cơ quan (MODS), mức độ tăng của PCT phản ảnh mức độ viêm. Lợi thế của PCT so với các dấu ấn viêm khác là các nhiễm khuẩn nặng làm tăng mạnh của PCT, trái lại các nhiễm khuẩn nhẹ hoặc các thời kỳ nhẹ hơn của nhiễm khuẩn chỉ làm tăng vừa phải mức độ của PCT huyết tương. CRP đạt mức độ tối đa ở các nhiễm khuẩn vừa. Nếu tác nhân kích thích mất đi, nghĩa là sau khi điều trị thành công, mức độ PCT trở về bình thường trong vài ngày. Trong nhiễm trùng phúc mạc, sự giảm mức độ PCT trong 3 ngày đầu là một chỉ dẫn tốt cho sự sống sót với độ nhạy là 84% và độ đặc hiệu là 91%. Tương tự như vậy, ở các bệnh nhân bị hội chứng suy đa cơ quan (MODS) hoặc nhiễm khuẩn, mức độ PCT tăng dai dẳng và kéo dài chỉ dẫn một sự viêm dai dẳng và thực sự là một chỉ dẫn tiên lượng kém. Ở các bệnh nhân hấp hối (preterminal), mức độ PCT tăng liên tục.
- Mức độ PCT huyết tương giúp hướng dẫn sử dụng các liều kháng sinh thích hợp:
Năm 2006 Hiệp hội nhiễm khuẩn Đức xuất bản các hướng dẫn cho chẩn đoán và điều trị nhiễm khuẩn. Trong đó dựa trên các dữ liệu từ hơn 700 thử nghiệm lâm sàng, PCT được đánh giá theo các tiêu chí cho y học bằng chứng. Giá trị nồng độ PCT được khuyến cáo sử dụng như sau:
• Giá trị bình thường: PCT dưới 0,05 ng/ml
• Giá trị PCT dưới 0,10ng/ml: Không chỉ định dùng kháng sinh
• Giá trị PCT dưới 0,25ng/ml: Không khuyến cáo dùng kháng sinh, nếu trị liệu giảm xuống mức này thì tiếp tục dùng cho hiệu quả.
• Giá trị PCT từ 0,25-0,5ng/ml: Khuyến cáo và cân nhắc sử dụng kháng sinh.
• Giá trị PCT trên 0,50 ng/ml: Chỉ định kháng sinh là bắt buộc.
• Giá trị PCT 0,50 - 2,0 ng/ml: Nhiễm khuẩn do đáp ứng viêm hệ thống tương đối, nguyên nhân có thể là chấn thương, phẫu thuật sau chấn thương, sốc tim...
• Giá trị PCT 2,0 - 10 ng/ml: Đáp ứng viêm hệ thống nghiêm trọng (SIRS), nguyên nhân bởi nhiễm trùng hệ thống và nhiễm khuẩn huyết, chưa có suy đa tạng.
• Giá trị PCT > 10 ng/ml: Đáp ứng viêm hệ thống sâu do nhiễm khuẩn huyết nghiêm trọng hoặc sốc nhiễm khuẩn.