Barrett thực quản
.JPG)
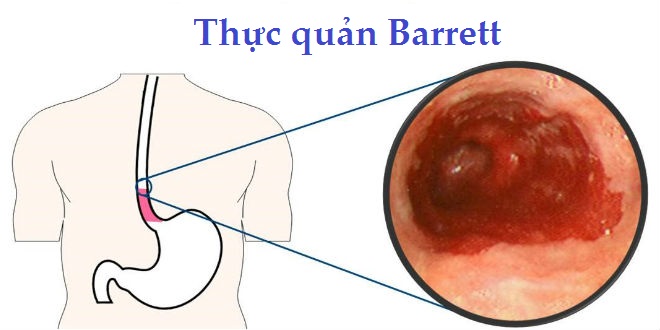
Hình 1. Hình ảnh Barrett thực quản qua nội soi.
1.1. Đại cương
1. Khái niệm
Bệnh Barrett thực quản là tình trạng biến đổi từ biểu mô vảy bình thường ở đoạn xa của thực quản thành biểu mô trụ kiểu ruột dạng đặc biệt. Quá trình này được gọi là chuyển sản ruột. Đây là một biến chứng thường gặp của bệnh lý trào ngược dạ dày – thực quản (GER - Gastroesophageal Reflux). Barrett thực quản có rất nhiều nguy cơ trở thành ung thư thực quản.
Mặc dù đã có những biến đổi bệnh lý nhưng có khoảng hơn 90% bệnh nhân bị Barrett thực quản không có triệu chứng, có khi triệu chứng gần tương tự như ở người viêm trào ngược dạ dày - thực quản. Một số lượng ít những người bị thực quản Barrett tiến triển thành một dạng ung thư thực quản, tuy hiếm nhưng thường gây tử vong.
Cho tới nay, nguyên nhân dẫn tới Barrett thực quản vẫn còn chưa rõ, tuy vậy có nhiều yếu tố liên quan thường gặp như ở nam giới, tỷ lệ nam gấp ba lần nữ giới; những nghiên cứu gần đây cho thấy Barrett thực quản thường xuất hiện ở những người có bệnh lý trào ngược dạ dày – thực quản không được kiểm soát.
1.2. Bệnh trào ngược dạ dày thực quản (GERD - Gastroesophageal Reflux Disease)
GERD là một tình trạng trầm trọng hơn của trào ngược dạ dày thực quản (GER).Trào ngược dạ dày thực quản xảy ra khi cơ thắt dưới thực quản mở ra tự động ở những thời gian khác nhau hoặc đóng lại không đúng lúc làm cho thức ăn và dịch trong dạ dày trào ngược lên thực quản.
Khi GER xảy ra, thức ăn hoặc chất lỏng có thể được cảm nhận ở mặt sau của miệng. Khi axit dạ dày trào ngược lên chạm vào niêm mạc của thực quản, nó có thể gây ra một cảm giác nóng rát ở ngực hoặc cổ họng gọi là chứng ợ nóng hay khó tiêu do axit. GER rất phổ biến nhưng không phải tất cả những người bị GER sẽ thành bệnh GERD.
Nếu sự trào ngược xảy ra liên tục hơn 2 lần một tuần thì có thể nghi ngờ tình trạng GERD và có thể dẫn đến những vấn đề sức khỏe trầm trọng hơn. Một số biểu hiện là triệu chứng do biến chứng của trào ngược dạ dày – thực quản như: khàn tiếng, đau họng, ho, nôn ra máu…Các thuốc thường được sử dụng làm giảm triệu chứng GERD gồm có kháng acid (antacids), thuốc ức chế bơm proton và kháng histamin H2.
1.3. GERD và Barrett thực quản
Chẩn đoán lâm sàng bệnh lý Barrett thực quản thường khá khó khăn do triệu chứng thường nghèo nàn và không đặc hiệu, chúng ta nên dựa vào tiền sử có bệnh lý thực quản mạn tính đặc biệt là bệnh lý trào ngược dạ dày- thực quản. Nếu GER không được điều trị trong một thời gian dài, có thể dẫn đến những biến chứng như loét, chảy máu. Vết sẹo tổn thương mô có thể dẫn đến thu hẹp thực quản và làm cho nuốt khó khăn.
2. Bệnh Barrett thực quản
2.1. Chẩn Đoán Barrett thực quản
Sự thay đổi từ tế bào bình thường đến các tế bào tiền ác tính của Barrett thực quản không gây ra bất kỳ triệu chứng cụ thể nào. Tuy nhiên Barrett thực quản, có thể có một số triệu chứng sau đây:
- Ợ nóng thường xuyên và lâu dài.
- Khó khăn khi nuốt (khó nuốt).
- Nôn ra máu.
- Đau dưới xương ức nơi thực quản đổ vào dạ dày.
- Sụt cân (do không ăn được vì đau).
Khi có bất kể dấu hiệu nghi ngờ cần tiến hành nội soi thực quản – dạ dày. Hình ảnh nội soi đặc trưng của Barrett thực quản là sự thay đổi niêm mạc từ đường Z (là đường tiếp nối thực quản và dạ dày) lan lên phía trên. Cũng có thể xuất hiện những vùng niêm mạc biến đổi tách rời riêng rẽ, màu niêm mạc biến đổi từ hồng nhạt sang đỏ, nếu không để ý kỹ có thể nhầm với sung huyết, trợt loét thực quản; thương tổn cũng dễ bỏ sót nếu không được quan tâm đúng mức. Khi đó cần tiến hành sinh thiết làm giải phẫu bệnh xác nhận thương tổn dị sản ruột dạng đặc biệt đồng thời phát hiện các tình trạng loạn sản khác, thậm chí là ung thư thực quản.
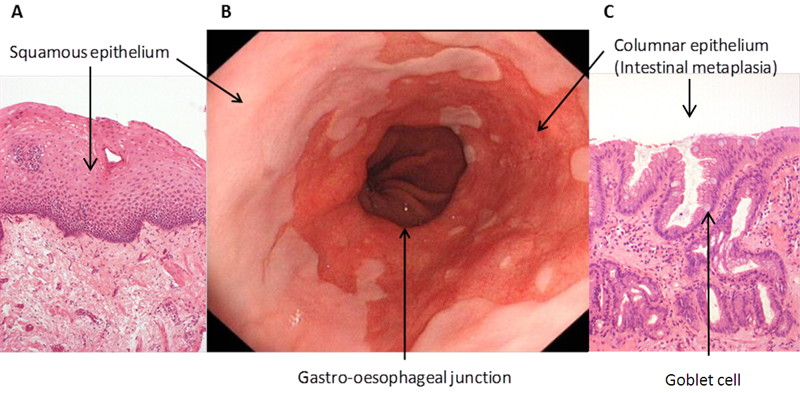
Hình 2. Hình trái tế bào biểu mô thực quản bình thường, hình phải dị sản ruột (Barrett) thực quản.
2.2. Nguy cơ ung thư thực quản với Barrett thực quản
Những người bị Barrett thực quản có nguy cơ tiến triển thành ung thư tế bào tuyến thực quản. Barrett thực quản có thể hiện diện rất nhiều năm trước khi ung thư thực quản phát triển. Ung thư tế bào tuyến thường không hiện diện rõ ràng và xuất hiện ở giai đoạn muộn có khi điều trị không còn hữu dụng.
Đặc điểm của Barrett thực quản là một biến đổi không hồi phục, vì vậy việc kiểm soát căn nguyên là điều quan trọng, chiến lược điều trị tốt nhất là phòng ngừa và kiểm soát bệnh lý trào ngược dạ dày – thực quản. Nội soi kiểm tra định kỳ và sinh thiết để tìm kiếm các dấu hiệu cảnh báo sớm của ung thư thường được khuyến cáo cho những người bị Barrett thực quản. Thông thường, trước khi ung thư thực quản phát triển, các tế bào tiền ung thư xuất hiện trong mô của Barrett. Tình trạng này được gọi là chứng loạn sản và chỉ có thể tìm thấy thông qua sinh thiết.
2.3. Điều trị Barrett thực quản với loạn sản và ung thư thực quản
- Nội soi điều trị: Gồm 2 phương pháp
+ Liệu pháp quang đông (PDT). Liệu pháp quang đông sử dụng một tác nhân nhạy cảm ánh sáng được gọi là Photofrin và tia laser để tiêu diệt các tế bào tiền ung thư và ung thư.
+ Nội soi cắt bỏ nhầy (EMR): Nội soi cắt bỏ nhầy liên quan đến việc nâng lớp niêm mạc Barrett bằng cách tiêm một chất dưới nó và sau đó cắt nó đi. Các biến chứng của nội soi cắt bỏ nhầy có thể gặp chảy máu hoặc rách thực quản. EMR đôi khi được dùng kết hợp với liệu pháp quang đông.
- Phẫu thuật:
Các phương pháp phẫu thuật được áp dụng:
+ Ung thư thực quản 1/3 giữa: cắt thực quản mổ mở hoặc cắt thực quản có nội soi lồng ngực hỗ trợ.
+ Ung thư thực quản 1/3 dưới: cắt thực quản không mở ngực hoặc cắt thực quản có nội soi lồng ngực hỗ trợ. Kỹ thuật này tốt cho các trường hợp ung thư ung thư 1/3 dưới thực quản và ung thư tâm vị lan lên phần dưới thực quản.
+ Nếu khối u không còn cắt được, bắc cầu thay thế thực quản để bệnh nhân có thể ăn uống nuốt qua miệng bằng ống dạ dày hoặc dùng một đoạn đại tràng.
Về việc thay thế thực quản bằng dạ dày: nếu cắt được ung thư thì uốn dạ dày thành ống theo kỹ thuật Akiyama là cách thay thế thực quản cho kết quả tốt nhất.
Tài liệu tham khảo:
http://digestive.niddk.nih.gov/ddiseases/pubs/barretts/
http://www.atillaertan.com/Barretts-esophagus/photodynamic-therapy.php
























