SỬ DỤNG THUỐC LỢI TIỂU
PGS.TS. Hà Hoàng Kiệm, BV 103
Trong điều trị, nhiều trường hợp người thầy thuốc phải dùng thuốc lợi tiểu để giải quyết tình trạng quá tải nước và muối (như trong điều trị phù) hoặc để làm giảm muối (như trong điều trị tăng huyết áp). Thuốc lợi tiểu là những thuốc có khả năng làm tăng thải trừ qua thận nước, muối và các thành phần khác của nước tiểu. Để sử dụng thuốc lợi tiểu có hiệu quả, chúng ta cần hiểu rõ quá trình vận chuyển natri và nước cuả tế bào ống thận; cơ chế tác dụng của các loại thuốc lợi tiểu, cũng như các tác dụng phụ của thuốc lợi tiểu.
1. Nhắc lại qúa trình vận chuyển natri, nước của tế bào ống thận và cơ chế tác dụng của thuốc lợi tiểu.
Quá trình tạo và bài xuất nước tiểu của thận được thực hiện thông qua 3 cơ chế chính: lọc máu ở cầu thận, tái hấp thu và bài tiết các chất ở ống thận. ở người trưởng thành, mỗi ngày cả 2 thận tạo ra khoảng 180 lít dịch lọc, nhưng ống thận đã tái hấp thu lại khoảng 178,5 lít và chỉ có 1,5 lít nước tiểu (bằng 1% lượng dịch lọc) được bài xuất trong 1 ngày.
Mỗi ngày ở cả 2 thận có khoảng 22420 mmol natri được lọc ra dịch lọc cầu thận, sau đó ống thận tái hấp thu lại 22330 mmol natri, chỉ có khoảng 90 mmol natri được đào thải/ngày. Quá trình tái hấp thu natri xảy ra theo suốt dọc chiều dài của ống thận, phần lớn tái hấp thu natri theo cơ chế chủ động. Quá trình tái hấp thu nước chủ yếu theo cơ chế thụ động và phụ thuộc vào tái hấp thu natri. Người ta thấy, để làm tăng lượng nước tiểu lên gấp đôi thì cần phải tăng mức lọc cầu thận lên 100 lần (điều này khó thực hiện) hoặc làm giảm 1% quá trình tái hấp thu của ống thận. Do đó, phần lớn các thuốc lợi tiểu hiện nay là thuốc tác động lên quá trình tái hấp thu natri của ống thận.
Quá trình tái hấp thu bất kỳ một chất nào đó từ dịch lọc trong lòng ống thận đều liên quan đến ba bước vận chuyển: vận chuyển từ lòng ống thận vào tế bào biểu mô ống thận (bước vận chuyển vào), vận chuyển từ trong tế bào ống thận ra dịch kẽ (bước vận chuyển ra), tái hấp thu các chất từ tổ chức kẽ vào huyết tương của lưới mao mạch bao quanh ống thận (bước thứ ba). Bước thứ ba được vận chuyển chủ yếu do lực Starling.
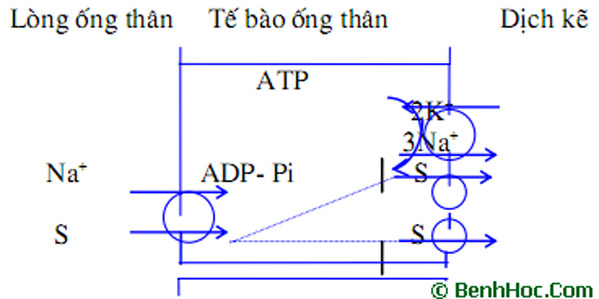
Hình 1. Quá trình vận chuyển ion của tế bào ống thận
(S: là các chất glucoza, amino axít...)
+ Bước vận chuyển vào: ion natri và cả glucoza, phosphat, lactat, citrat đi vào tế bào ống thận qua màng tế bào nhờ hệ thống các chất vận chuyển. Một chất vận chuyển có thể mang một hay nhiều ion natri. Nồng độ cao của ion natri ở dịch lọc trong lòng ống thận có tác dụng kích thích các chất vận chuyển hoạt động.
+ Bước vận chuyển ra: ion natri trong tế bào được vận chuyển ra tổ chức kẽ do hoạt động của “bơm Na+, K+-ATPaza”. Cứ 3 ion natri trong tế bào được “bơm Na+, K+-ATPaza” vận chuyển qua màng tế bào ra dịch kẽ, thì có 2 ion kali từ trong dịch kẽ được vận chuyển vào trong tế bào. “Bơm Na+, K+-ATPaza” có ở màng bào tương của tế bào phía tổ chức kẽ, năng lượng dùng cho “bơm Na+, K+-ATPaza” hoạt động do quá trình thuỷ phân ATP cung cấp.
1.1. Qúa trình vận chuyển natri và nước của tế bào ống lượn gần ( H. 3 ):
Ống lượn gần tái hấp thu 60-80% lượng natri của dịch lọc, một phần natri được tái hấp thu thụ động nhưng phần lớn được tái hấp thu theo cơ chế tích cực.
+ Quá trình tái hấp thu natri ở đây được thực hiện qua hai con đường:
- Con đường qua tế bào: quá trình vận chuyển natri từ dịch lọc trong lòng ống lượn vào trong tế bào được thực hiện nhờ chất vận chuyển Na+/H+. Chất vận chuyển này là một loại protein. Tốc độ vận chuyển được điều hoà bởi vị trí nhậy cảm với pH của chất vận chuyển; tốc độ vận chuyển tăng khi pH tế bào trở nên axít. Quá trình vận chuyển natri từ tế bào vào dịch kẽ được thực hiện do “bơm Na+, K+-ATPaza”.
- Con đường qua khe gian bào: ở đoạn ống lượn gần, natri đi qua con đường khe gian bào dễ dàng hơn là con đường vận chuyển qua tế bào do có sự chênh lệch điện thế dương phía lòng ống. Vì vậy, lượng natri được tái hấp thu cùng với nước theo con đường này nhiều hơn theo con đường vận chuyển qua tế bào. Năng lượng cung cấp từ ATP chỉ tiêu thụ cho con đường vận chuyển qua tế bào, quá trình vận chuyển natri theo con đường qua khe gian bào không tiêu thụ ATP.
+ Ion clo được tái hấp thu thụ động qua khe gian bào. Con đường qua khe gian bào ở ống lượn gần có tính thấm chọn lọc, clo có tính thấm cao nên di chuyển từ dịch trong lòng ống lượn qua khe gian bào vào dịch kẽ do sự chênh lệch nồng độ.
+ Tái hấp thu bicacbonat được điều chỉnh bởi nồng độ ion hydro ở dịch lọc trong lòng ống lượn. Ion hydro được vận chuyển từ trong tế bào vào lòng ống lượn do trao đổi Na+/H+, sau đó ion hydro kết hợp với bicacbonat ở trong lòng ống lượn để tạo thành H2CO3. Sau đó, H2CO3 được phân giải thành H2O và CO2. CO2 dễ dàng đi qua màng bào tương vào nội bào rồi kết hợp với nước để tạo lại H2CO3 nhờ men cacbonic anhydraza có mặt ở màng tế bào phía lòng ống, sau đó H2CO3 phân ly thành H+ và HCO3- . HCO3- được vận chuyển từ trong tế bào vào dịch gian bào nhờ hệ thống vận chuyển đặc biệt. Kết quả là bicacbonat được tái hấp thu, làm cho nồng độ bicacbonat của dịch lọc trong lòng ống lượn thấp nhưng trong dịch kẽ lại cao. Con đường qua khe gian bào ở ống lượn gần có tính thấm thấp với bicacbonat, nên bicacbonat không thể thấm ngược trở lại lòng ống lượn.
+ Các chất hoà tan như D. glucoza, amino axít hoặc phosphat được vận chuyển từ lòng ống lượn vào trong tế bào nhờ các chất vận chuyển. Màng của diềm bàn chải của tế bào ống lượn gần ở phía lòng ống có nhiều chất vận chuyển như vậy.
Với cơ chế trên gợi ý rằng, nếu ức chế vận chuyển natri hoặc bicacbonat ở ống lượn gần sẽ gây lợi tiểu mạnh. Muốn vậy, cần ức chế chất vận chuyển Na+/H+ hoặc ức chế “bơm Na+,K+-ATPaza” hoặc chất vận chuyển bicacbonat. Trong lâm sàng, người ta sử dụng thuốc lợi tiểu có thuỷ ngân là nhóm thuốc lợi tiểu ức chế chất vận chuyển Na+/H+ và nhóm thuốc lợi tiểu ức chế men cacbonic anhydraza (acetazolamit) để gây lợi tiểu. Acetazolamit ức chế men cacbonic anhydraza, làm giảm tái hấp thu bicacbonat, nhưng tác dụng lợi tiểu bị giảm đi bởi tái hấp thu natri ở ống lượn xa tăng vì tăng dòng nước tiểu tới đoạn này, do đó khả năng lợi tiểu của acetazolamit là rất yếu. Mặt khác, bicacbonat bị mất qua nước tiểu nhiều có thể dẫn đến toan huyết chuyển hoá và kiềm hoá nước tiểu, do đó các thuốc thuộc nhóm này ít được sử dụng trong các bệnh thận.
1.2. Qúa trình vận chuyển natri và nước của tế bào quai Henle:
Lưu lượng nước tiểu qua quai Henle trung bình 60ml/phút; nước được tái hấp thu thụ động ở nhánh xuống do tính ưu trương của dịch kẽ vùng tuỷ thận; natri được tái hấp thu chủ động ở nhánh lên của quai Henle nhờ có “bơm Na+,K+-ATPaza” .
+ ở nhánh lên phần dày của quai Henle, natri được vận chuyển từ dịch lọc trong lòng ống vào trong tế bào nhờ chất vận chuyển “Na+, 2Cl-, K+ ”. Chất vận chuyển này có ở màng tế bào nhánh lên quai Henle phía lòng ống. Quá trình vận chuyển natri từ trong tế bào vào dịch kẽ nhờ “bơm Na+,K+-ATPaza” ở màng tế bào phía dịch kẽ.
Natri còn được vận chuyển từ lòng ống vào dịch kẽ theo con đường qua khe gian bào do điện thế dương phía lòng ống. Quá trình vận chuyển natri ở đây bao gồm: 3 ion natri vận chuyển qua tế bào nhờ “bơm Na+,K+,ATPaza”, và 3 ion natri khác được vận chuyển qua khe gian bào, còn 6 ion clo kết hợp hoàn toàn được vận chuyển qua tế bào nhờ chất vận chuyển “Na+, 2Cl-, K+ ” (hình 4).
+ Ion kali được vận chuyển từ dịch lọc trong lòng ống thận vào tế bào nhờ chất vận chuyển “Na+, 2Cl-, K+ ”. Sau khi qua màng vào trong tế bào, ion kali hầu như hoàn toàn quay trở lại lòng ống qua kênh kali ở màng tế bào phía lòng ống. Quá trình quay trở lại lòng ống của ion kali được điều chỉnh bởi pH nội bào, quá trình này tăng khi pH nội bào kiềm, pH nội bào có xu hướng tăng kiềm giảm axít.
+ Quá trình quay trở lại lòng ống của ion kali cùng với tái hấp thu clo tạo ra lòng ống mang điện thế dương 6-15 mV. Do lòng ống mang điện thế dương sẽ đẩy dòng ion canxi, magie và cả natri qua khe gian bào vào dịch kẽ. Khe gian bào ở đoạn này có tính thấm nước rất thấp; phức hợp nối hai tế bào là các sợi đan chéo nhau như bện thừng chỉ cho các ion nhỏ và ion dương đi qua một cách chọn lọc.
Cơ chế trên gợi ý rằng, nếu ức chế tái hấp thu ion natri ở nhánh lên quai Henle sẽ gây lợi tiểu mạnh. Trong lâm sàng, người ta thường dùng thuốc lợi tiểu furosemit. Các thuốc thuộc nhóm này có cùng cơ chế là gắn vào vị trí gắn clo của chất vận chuyển “Na+, 2Cl-, K+ ” để ức chế chất vận chuyển này. Do ức chế tái hấp thu natri sẽ làm giảm tính ưu trương của dịch kẽ vùng tuỷ thận, do đó gây tăng thải trừ natri và nước rất mạnh. Vì thuốc lợi tiểu furosemit ức chế chất vận chuyển “Na+, 2Cl-, K+ ” nên làm tăng lượng ion natri đi tới ống lượn xa, do đó sẽ gây ra tăng bài tiết ion kali ở ống lượn xa, vì vậy thuốc lợi tiểu furosemit là thuốc lợi tiểu gây mất ion kali.
1.3. Qúa trình vận chuyển natri và nước của tế bào ống lượn xa:
Lưu lượng nước tiểu ở ống lượn xa là 20 ml/phút, quá trình vận chuyển natri từ lòng ống lượn xa vào trong tế bào nhờ hệ vận chuyển Na+/Cl- ở màng tế bào phía lòng ống. Quá trình vận chuyển natri từ trong tế bào vào dịch kẽ do “bơm Na+, K+-ATPaza” thực hiện. Trong đoạn ống lượn xa, quá trình tái hấp thu natri được hormon aldosteron điều chỉnh.
Trong lâm sàng, người ta dùng thuốc lợi tiểu nhóm thiazit là chất ức chế chất vận chuyển Na+/Cl- ở phần đầu của ống lượn xa để gây lợi tiểu. Vì tăng thải natri ở phần đầu của ống lượn xa nên thiazit làm tăng nồng độ NaCl tới phần còn lại của ống lượn xa, do đó gây tác động lên maculadensa. Tác động này gây ra hiệu quả liên hệ ngược cầu-ống thận, vì vậy làm giảm mức lọc cầu thận. Ngay cả khi đủ nước, mức lọc cầu thận vẫn giảm, do đó người ta cũng ít sử dụng thiazit ở bệnh nhân bị bệnh thận. ở đoạn cuối của ống lượn xa và ở ống góp, tái hấp thu ion natri trao đổi với bài tiết ion kali và ion hydro, vì vậy hypothiazit cũng là thuốc lợi tiểu gây mất kali (hình 5).
1.4. Qúa trình vận chuyển natri và nước của tế bào ống góp:
Lưu lượng nước tiểu ở ống góp là 5ml/phút, ion natri được vận chuyển từ dịch lọc trong lòng ống góp vào trong tế bào qua kênh natri chọn lọc. Quá trình vận chuyển natri từ trong tế bào vào dịch kẽ nhờ “bơm Na+, K+, ATPaza” (hình.6). Theo Burckhardt và Greger, ở đoạn này tiêu thụ một phân tử ATP chỉ tái hấp thu được 1 ion natri, do đó hiệu quả vận chuyển natri ở đây kém hơn các đoạn khác. Quá trình điều hoà tái hấp thu ion natri ở ống góp do hormon aldosteron chi phối, khi có cường aldosteron thì natri được tái hấp thu tăng lên. ở đoạn này, tái hấp thu ion natri trao đổi với bài tiết ion kali và ion hydro, nên khi tăng aldosteron sẽ làm tăng tái hấp thu natri và làm tăng mất kali.
Trong lâm sàng, người ta sử dụng các chất kháng aldosteron để hạn chế tái hấp thu ion natri sẽ làm tăng bài niệu. Hạn chế tái hấp thu natri ở đoạn này sẽ làm giảm bài tiết kali, do đó những thuốc lợi tiểu kháng aldosteron là các thuốc lợi tiểu không gây mất kali. Các thuốc kháng aldosteron có công thức hoá học tương tự aldosteron, nên ức chế cạnh tranh với aldosteron.
Tái hấp thu ion natri ở ống góp còn bị ức chế bởi các thuốc amilorit và triamteren, hai thuốc này ức chế kênh natri ở màng tế bào phía lòng ống góp. Do ức chế kênh natri nên nó gián tiếp làm giảm bài tiết ion kali qua kênh kali, vì vậy chúng là thuốc lợi tiểu không gây mất kali, tác dụng lợi tiểu của các thuốc này ở mức trung bình.
2. Các loại thuốc lợi tiểu.
2.1. Nhóm thuốc lợi tiểu gây mất kali:
2.1.1. Thuốc lợi tiểu có thuỷ ngân:
+ Biệt dược: novurit, ống 1ml có 0,1g muối thuỷ ngân và 0,05g theophylin. Thuốc tiêm bắp hoặc tiêm tĩnh mạch: 1ống/lần x 1-2 lần/tuần (không dùng quá 0,1g/lần). Hiện nay thuốc này ít được dùng vì độc tính của thuốc cao (thuốc độc bảng B) và đã có các loại thuốc lợi tiểu mạnh và ít độc hơn thay thế.
+ Vị trí tác dụng: thuốc ức chế tái hấp thu natri ở ống lượn gần.
+ Hấp thu và thải trừ: thuốc được hấp thu nhanh, gây bài niệu tối đa sau 1giờ, tác dụng kéo dài 5-6giờ, thuốc được bài tiết qua thận 97%.
+ Chỉ định: phù do suy tim, xơ gan và các trường hợp cấp cứu khi các thuốc lợi tiểu mạnh khác không còn tác dụng.
+ Chống chỉ định: bệnh thận, suy gan nặng, hội chứng chảy máu.
+ Tác dụng phụ và độc tính:
- Ngộ độc: khi dùng liều cao có thể gây ngộ độc thuỷ ngân. Biểu hiện của ngộ độc: bệnh nhân thấy có vị tanh kim loại ở miệng, viêm lợi, buồn nôn, nôn, ỉa chảy. Điều trị ngộ độc: dùng dung dịch BAL 10%, tiêm tĩnh mạch 3-4ml/ngày, trong 2-5 ngày.
- Không dung nạp thuốc: mẩn ngứa, nổi mề đay, ban dạng sởi, ban xuất huyết, phản ứng toàn thận (vã mồ hôi, rét run, chóng mặt).
- Rối loạn điện giải: giảm natri, kali, clo trong máu.
2.1.2. Nhóm thuốc ức chế men cacbonic anhydraza:
+ Biệt dược:
- Acetazolamit: dạng viên hàm lượng 0,25; dạng ống tiêm 5ml chứa 0,50g natri acetazolamit; tiêm bắp hoặc tiêm tĩnh mạch 5-10mg/kg, cách 6giờ/lần.
- Funorit (diamox): dạng viên hàm lượng 0,25; cho uống 2-4 viên/ngày, trong 3-5 ngày.
Nếu điều trị kéo dài thì thuốc sẽ bị mất tác dụng vì toan hoá máu.
+ Vị trí tác dụng: thuốc tác dụng lên ống lượn gần do ức chế men cacbonic anhydraza làm giảm tái hấp thu bicacbonat, do đó làm tăng đào thải cacbonic. Trong một số cấu tạo của mắt cũng có men cacbonic anhydraza, dưới tác dụng của acetazolamit thấy nhãn áp giảm nên thuốc còn được sử dụng trong điều trị những người tăng nhãn áp.
+ Hấp thu và thải trừ: tác dụng tối đa sau uống 4giờ, tác dụng kéo dài 8giờ.
+ Chỉ định:
- Phù do suy tim.
- Bệnh tăng nhãn áp mạn tính.
- Chứng động kinh (động kinh cơn nhỏ, động kinh sau chấn thương) vì thuốc ức chế men cacbonic anhydraza nên làm giảm số lượng dịch não tuỷ.
+ Chống chỉ định:
- Suy thận, bệnh ống thận gây nhiễm axít có tăng clo.
- Xơ gan: thuốc gây toan máu nên dễ làm xuất hiện hôn mê gan.
- Bệnh tâm-phế mạn hoặc các bệnh phổi mạn tính, suy hô hấp... Các bệnh này gây tăng cacbonic máu, trong khi thuốc lại làm giảm tái hấp thu bicacbonat (là chất cần để trung hoà trạng thái thừa cacbonic trong tổ chức) nên dễ gây nhiễm toan máu.
2.1.3. Các hợp chất của sulfonamit:
+ Biệt dược:
- Indapamit (fludex): dạng viên 2,5mg, cho uống 2,5-5mg/ngày.
- Natrilix: dạng viên 1,5mg, cho uống 1-2 viên/ngày.
+ Vị trí tác dụng: ức chế tái hấp thu natri ở ống lượn gần do đó gây lợi tiểu, ngoài ra thuốc còn gây giãn mạch. Thuốc không hoặc ít ảnh hướng đến lưu lượng máu qua thận, tuy nhiên tác dụng lợi tiểu giảm khi chức năng thận giảm. Thuốc làm giảm sức cản ngoại vi mà không ảnh hưởng đến cung lượng tim, không ảnh hưởng xấu lên nồng độ lipit huyết tương, làm giảm chiều dày thành thất trái ở bệnh nhân tăng huyết áp nên là thuốc được lựa chọn trong điều trị tăng huyết áp.
+ Hấp thu và thải trừ: tác dụng sau uống 1-2giờ, kéo dài 18giờ; thải trừ chủ yếu qua thận.
+ Tác dụng phụ:
- Giảm kali máu.
- Tăng axít uric máu, tăng glucoza máu.
- Dị ứng: mẩn ngứa, nổi mề đay.
- Chống chỉ định: người suy thận, suy gan nặng, tai biến mạch máu não mới.
2.1.4. Nhóm thuốc lợi tiểu quai:
+ Biệt dược:
- Furosemit (lasix, lasilix): dạng ống tiêm 20mg, dạng viên 40mg.
- Axít etacrynic (edecrin, urêgit): dạng ống tiêm 50ml có 0,05g, dạng viên 0,05g.
+ Vị trí tác dụng: thuốc ức chế tái hấp thu natri ở nhánh lên quai Henle, tác dụng lợi tiểu mạnh vì làm giảm tính ưu trương của dịch kẽ vùng tuỷ thận do đó làm giảm tái hấp thu nước ở cả nhánh xuống của quai Henle và ống góp, đồng thời tạo ra một lượng lớn dịch đi tới ống lượn xa vượt khả năng tái hấp thu natri và nước ở ống lượn xa.
+ Hấp thu và thải trừ: tác dụng sau uống 30phút, tác dụng tối đa sau 1-2 giờ, kéo dài 4-6 giờ. Đường tiêm tĩnh mạch tác dụng sau vài phút, kéo dài 2giờ. Thuốc được ống lượn gần bài tiết, do đó các chất khác được bài tiết ở ống lượn gần có tác dụng ức chế cạnh tranh với furosemit (chẳng hạn allopurinol). Nếu tiêm tĩnh mạch, thuốc có tác dụng gây giãn tĩnh mạch do đó làm giảm nhanh chóng tiền gánh, đặc điểm này rất có lợi khi điều trị suy tim nặng, hoặc phù phổi cấp.
+ Chỉ định: phù nặng do mọi nguyên nhân, đặc biệt các trường hợp cần lợi tiểu mạnh và nhanh (như phù phổi cấp, hen tim...).
+ Chống chỉ định:
- Dị ứng với sulfamit.
- Suy gan nặng.
- Có thai, nhất là ở tháng cuối vì nguy cơ mất nước và tai biến về máu ở thai nhi.
+ Tác dụng phụ: thuốc rất ít độc, nhưng nếu dùng liều cao và kéo dài, nhất là ở người già và những người có triệu chứng mất nước hay những người có suy giảm chức năng thận nặng có thể có một số tác dụng phụ sau:
- Tụt huyết áp: vì tác dụng lợi tiểu mạnh gây giảm thể tích tuần hoàn.
- Rối loạn điện giải: làm giảm kali, magie và canxi trong máu, do đó có thể gây triệu chứng chuột rút, tetani; khi phối hợp với corticoit có thể gây giảm kali máu nặng.
- Làm giảm clo nên có thể gây nhiễm kiềm kín đáo.
- Làm tăng axít uric máu, có thể gây khởi phát cơn Gút cấp tính ở người có bệnh Gút.
- Làm tăng glucoza máu, nhất là ở những người có rối loạn dung nạp glucoza hoặc đái tháo đường.
- Có thể gây điếc do làm tổn thương dây thần kinh số VIII, nhất là khi phối hợp với thuốc kháng sinh nhóm aminoglycozit (streptomycin, gentamycin, kanamycin...) hoặc sử dụng liều cao ở người già hoặc ở người có triệu chứng mất nước.
- Giảm sản tuỷ xương: giảm bạch cầu, giảm tiểu cầu.
2.1.5. Nhóm thuốc thiazit:
+ Biệt dược:
- Hypothiazit: dạng viên có hàm lượng 0,025 và 0,1; cho uống 50-100mg/ngày.
- Chlorothiazit: dạng viên có hàm lượng 0,25; cho uống 250-500mg/ngày.
- Cyclothiazit: dạng viên có hàm lượng 0,001; cho uống 1-2mg/ngày.
- Polythiazit: dạng viên có hàm lượng 0,001; cho uống 1-4mg/ngày.
+ Vị trí tác dụng: thuốc ức chế tái hấp thu natri ở phần đầu ống lượn xa.
+ Hấp thu và thải trừ: thuốc tác dụng tối đa sau uống 2-4giờ, tác dụng kéo dài 18giờ; bài xuất chủ yếu qua thận, khi mức lọc cầu thận dưới 25ml/phút thì thuốc mất tác dụng. Thuốc còn được sử dụng trong điều trị đái tháo nhạt, thuốc có tác dụng giống như ADH, cơ chế chưa rõ.
+ Chỉ định:
- Phù do suy tim, xơ gan.
- Giữ nước do điều trị corticoit, oestrogen.
- Tăng huyết áp.
- Đái tháo nhạt.
+ Chống chỉ định:
- Suy thận vì thuốc làm giảm mức lọc cầu thận.
- Thai nghén và người cho con bú vì thuốc qua nhau thai và sữa.
- Dị ứng với sulfamit.
- Bệnh Gút và bệnh đái tháo đường vì nguy cơ làm bệnh nặng lên.
+ Tác dụng phụ:
- Không dung nạp thuốc: buồn nôn, ỉa chảy, mẩn ngứa, nổi mề đay, sốt.
- Rối loạn chức năng thận: giảm mức lọc cầu thận, tăng urê và creatinin máu ở người có bệnh thận.
- Rối loạn điện giải: gây giảm kali, magie và canxi máu.
- Gây tăng axít uric máu, tăng glucoza máu.
- Tăng lipit máu và tăng LDL-C.
2.2. Thuốc lợi tiểu không gây mất kali:
2.2.1. Nhóm thuốc kháng aldosterol:
+ Biệt dược:
- Spironolacton: dạng viên có hàm lượng 0,1; cho uống 4-8viên/ngày.
- Aldacton: dạng viên có hàm lượng 0,1; cho uống 4-8 viên/ngày.
+ Vị trí tác dụng: thuốc tác dụng lên phần cuối ống lượn xa và ống góp. Do có công thức gần giống với aldosterol nên thuốc ức chế cạnh tranh với aldosteron làm giảm tái hấp thu natri ở ống lượn xa và ống góp. Thuốc có tác dụng tốt ở bệnh nhân có cường aldosterol như: xơ gan, hội chứng thận hư, suy tim ứ huyết.
+ Hấp thu và thải trừ: hấp thu và thải trừ chậm; tác dụng tối đa chỉ đạt được sau khi uống thuốc 4-5 ngày.
+ Chỉ định:
- Bệnh tăng aldosterol nguyên phát.
- Tăng aldosterol do dùng các thuốc lợi tiểu khác.
- Phù kèm theo tăng aldosterol thứ phát như: xơ gan, hội chứng thận hư, suy tim ứ huyết.
+ Chống chỉ định:
- Suy thận cấp và suy thận mạn tính vì nguy cơ tăng kali máu.
- Tăng kali máu.
- Suy gan giai đoạn cuối.
- Người cho con bú và thai nghén.
+ Tác dụng phụ:
- Vì thuốc có tác dụng kéo dài nên có thể gây mất nước và tụt huyết áp nếu dùng thuốc tới khi hết hẳn phù, do đó phải ngừng thuốc trước khi hết hẳn phù.
- Thuốc không gây mất kali nên có thể gây tăng kali máu, tăng nồng độ urê máu ở bệnh nhân suy thận.
2.2.2. Nhóm triamteren:
+ Biệt dược: triamteren; thuốc có dạng viên 50mg, cho uống 50-150mg/ngày.
+ Vị trí tác dụng: thuốc trực tiếp ức chế trao đổi Na+, K+ và H+ ở ống lượn xa và ống góp theo cơ chế gần giống với aldosterol; nếu dùng đơn độc thì thuốc có tác dụng kém.
+ Chỉ định:
- Phù, đặc biệt là phù do xơ gan và hội chứng thận hư.
- Phối hợp với các thuốc lợi tiểu gây mất kali.
+ Chống chỉ định:
- Suy thận cấp và suy thận mạn vì có nguy cơ tăng kali máu.
- Các trường hợp có tăng kali máu.
2.2.3. Nhóm amilorit:
+ Biệt dược: amilorit; thuốc có dạng viên 5mg, cho uống 5-10mg/ngày.
+ Vị trí tác dụng: tương tự như triamteren.
+ Hấp thu và thải trừ: tác dụng sau uống 2-4giờ; thuốc được đào thải nguyên dạng qua thận nên sử dụng tốt khi có suy chức năng gan nhưng chức năng thận bình thường.
+ Chỉ định và chống chỉ định: giống như triamteren.
Các thuốc lợi tiểu trên không gây mất kali nên không gây tăng đường máu hoặc axít uric máu, có thể dùng cho các bệnh nhân dễ bị các tác dụng phụ khi sử dụng các thuốc lợi tiểu gây mất kali. Phải cho thuốc trong thời gian ít nhất 2 tuần trước khi điều chỉnh liều lượng để đánh giá đúng kết quả.
+ Tác dụng phụ của nhóm thuốc lợi tiểu không gây mất kali: kích thích ống tiêu hoá, ngủ gà, vú to, liệt dương, mất kinh, kéo dài thời gian bán huỷ của digoxin.
2.3. Thuốc kết hợp:
Để khắc phục nhược điểm của các thuốc lợi tiểu gây giảm kali máu, người ta phối hợp 2 loại thuốc lợi tiểu: thuốc lợi tiểu gây mất kali và thuốc lợi tiểu không gây mất kali.
+ Modurêtic: amilorit + thiazit.
+ Aldactazin: spironolacton + thiazit.
+ Cycloteriam: triamteren + thiazit.
2.4. Thuốc lợi tiểu thẩm thấu:
Thuốc lợi tiểu thẩm thấu bao gồm các chất có áp lực thẩm thấu cao, được lọc dễ dàng qua cầu thận, ít bị tái hấp thu ở ống thận do đó gây tăng áp lực thẩm thấu của dịch lọc trong lòng ống thận nên kéo theo nước gây lợi tiểu. Thuốc hay được dùng là manitol.
Manitol: dung dịch 10%, 15%, 20%; liều có thể dùng 100-300ml/ngày, truyền tĩnh mạch nhanh. Thận trọng khi dùng trong suy tim vì làm tăng gánh tuần hoàn. Trong suy thận cấp có vô niệu, liều ban đầu dùng dung dịch 20%x100ml, truyền tĩnh mạch nhanh. Nếu có đáp ứng, có thể truyền tiếp liều thứ 2. Nếu không có đáp ứng phải ngừng vì có thể gây hoại tử ống thận do tăng áp lực thẩm thấu. Thuốc có tác dụng chống phù não rất tốt.
2.5. Một số chất có tác dụng lợi tiểu:
+ Nhóm xanthyl: theophylin dạng viên có hàm lượng 0,1; synthophylin, aminophylin dạng ống tiêm có hàm lượng 0,24. Thuốc làm tăng tần số tim và giãn mạch do đó làm tăng dòng máu tới thận và làm tăng mức lọc cầu thận. Thuốc gây tác dụng lợi tiểu nhẹ và có lợi trong điều trị phù phổi cấp vì có tác dụng làm giãn cơ trơn phế quản.
+ Nước sắc tầm gửi cây gạo; nước sắc râu ngô; nước sắc bông mã đề; nước sắc rễ cỏ tranh; nước sắc tua rễ đa là các thuốc đông y có tác dụng lợi tiểu.
+ Canh rau cải, cải bắp... cũng có tác dụng gây lợi tiểu nhẹ.
3. sử dụng thuốc lợi tiểu trong một số bệnh.
3.1. Suy tim:
Sử dụng thuốc lợi tiểu phối hợp với hạn chế muối và nước có tác dụng làm giảm tiền gánh, cải thiện triệu chứng lâm sàng của suy tim nhẹ và vừa. Với suy tim cấp, mục tiêu cần đạt là đào thải được 0,5-1lít nước tiểu/ngày (làm giảm 0,5-1kg cân nặng/ngày). Phải theo dõi chặt chẽ để đề phòng giảm thể tích tuần hoàn, tụt huyết áp, rối loạn điện giải, giảm nồng độ kali máu do đó dễ gây nhiễm độc digoxin. Khi sử dụng thuốc lợi tiểu trong điều trị suy tim cần bổ sung kali hoặc phối hợp thuốc lợi tiểu gây mất kali với thuốc lợi tiểu không gây mất kali.
+ Thuốc lợi tiểu nhóm thiazit: uống 50-100mg/ngày, cho từng đợt ngắn 3ngày/tuần; cần bổ sung kali: cho viên kaleorit 0,6, uống 2-4 viên/ngày hoặc panalgin uống 2 viên/ngày, ống 5ml tiêm tĩnh mạch.
+ Thuốc lợi tiểu quai (lasix, lasilix, axít etacrynic): dùng khi cần lợi tiểu nhiều như suy tim nặng hay phù phổi cấp. Suy tim nặng có thể đáp ứng kém với thuốc lợi tiểu đường uống vì phù ở ruột làm giảm hấp thu thuốc, nhưng vẫn đáp ứng nhanh chóng khi tiêm qua đường tĩnh mạch với liều tương đương. Thuốc dùng đường uống cho 40-80mg/ngày hoặc đường tiêm tĩnh mạch cho 20-40mg/ngày, tuỳ theo đáp ứng của bệnh nhân để điều chỉnh liều, cần bổ sung kali.
+ Thuốc lợi tiểu không gây mất kali (spironolacton, triamteren, amilorit): tác dụng kém trong điều trị suy tim nếu dùng đơn độc, nhưng nếu phối hợp với nhóm thiazit hoặc thuốc lợi tiểu quai thì thường giữ được ổn định nồng độ kali máu. Nếu dùng đơn độc phải theo dõi nồng độ kali máu, nhất là khi dùng kèm với nhóm thuốc ức chế men chuyển (ACE) vì có nguy cơ làm tăng kali máu.
+ Có thể dùng thuốc phối hợp: modurêtic, andactazin, cycloteriam.
3.2. Tăng huyết áp:
+ Nhóm thiazit được chọn dùng đầu tiên để điều trị tăng huyết áp mức độ nhẹ. Thuốc làm giảm nồng độ natri ở thành mạch, làm giảm sự nhậy cảm của thành mạch với cathecolamin, do đó làm giảm sức cản hệ tuần hoàn, nhưng phải được điều trị trong nhiều tuần mới thấy rõ tác dụng. Liều thông thường của hypothiazit (viên 25mg) cho uống 1viên/ngày, uống kéo dài trên 4 tuần. Khi mức lọc cầu thận dưới 25ml/phút thì thuốc không còn tác dụng, phải thay bằng loại thuốc lợi tiểu mạnh hơn (như thuốc lợi tiểu quai).
+ Nhóm sulfonamit: là thuốc được lựa chọn hiện nay để điều trị tăng huyết áp vì thuốc có nhiều ưu điểm: vừa thải natri vừa có tác dụng giãn mạch, làm giảm độ dày thành thất trái, không gây biến đổi lipit máu như nhóm thiazit. Fludex viên 2,5mg, uống 1-2 viên/ngày; natrilix viên 1,5mg, uống 1-2 viên/ngày trong 3-4 tuần. Có thể phối hợp với các thuốc hạ huyết áp khác như thuốc chẹn bêta giao cảm, thuốc chẹn dòng canxi, thuốc ức chế men chuyển.
+ Cơn tăng huyết áp kịch phát hoặc tăng huyết áp ác tính cần dùng thuốc lợi tiểu mạnh: nhóm thuốc lơị tiểu quai furosemit: uống 80-160mg/ngày hoặc tiêm tĩnh mạch 20- 40mg/lần, cách 2-4giờ/lần.
+ Khi tăng huyết áp có suy thận, mức lọc cầu thận dưới 25ml/phút thì nên dùng nhóm thuốc lợi tiểu quai.
3.3. Phù phổi cấp:
Tốt nhất là dùng furosemit hoặc axít etacrynic 40-80mg, tiêm tĩnh mạch chậm, nếu cần có thể dùng lại sau 15-30phút. Khi tiêm tĩnh mạch furosemit thì thuốc có tác dụng gây giãn tĩnh mạch, do đó tình trạng phù phổi giảm ngay tức khắc trước khi có tác dụng lợi tiểu.
3.4. Bệnh thận:
Trong các bệnh thận, không nên dùng thuốc lợi tiểu thuỷ ngân vì độc với thận; khi có suy thận, không nên dùng nhóm thiazit vì thuốc làm giảm mức lọc cầu thận và không dùng nhóm thuốc lợi tiểu không gây mất kali vì có nguy cơ gây tăng kali máu.
+ Suy thận cấp có vô niệu hay thiểu niệu:
- Furosemit dạng ống 20mg, tiêm tĩnh mạch 4 ống/lần, cách 4giờ/lần, tuỳ theo đáp ứng để điều chỉnh liều. Nếu sau 48giờ không có tác dụng thì phải ngừng thuốc và chỉ định lọc máu.
- Manitol dung dịch 20%, truyền tĩnh mạch nhanh 100ml. Nếu sau 3giờ lượng nước tiểu đạt được 120ml (40ml/giờ) là có đáp ứng thì có thể truyền tiếp liều thứ hai. Nếu không có đáp ứng thì phải ngừng truyền ngay để tránh gây hoại tử ống thận do tính ưu trương của manitol.
+ Hội chứng thận hư:
Nên dùng furosemit: nếu phù nhiều thì nên chọn đường tiêm tĩnh mạch vì đường uống hoặc tiêm bắp thuốc hấp thu chậm vì phù. Lasix ống 20mg, tiêm tĩnh mạch 1-2 ống/lần, có thể cứ mỗi 4 giờ tiêm 1 lần tuỳ theo đáp ứng của bệnh nhân để điều chỉnh liều.
Đôi khi cần truyền đạm hoặc dung dịch keo trước khi dùng thuốc lợi tiểu để kéo nước từ khoang gian bào vào lòng mạch nếu protein máu quá thấp. Nâng áp lực keo của máu lên mới gây được đáp ứng với thuốc lợi tiểu hoặc phối hợp với thuốc lợi tiểu kháng aldosterol vì thường có cường aldosterol thứ phát. Dùng thuốc lợi tiểu phải đồng thời với điều trị cơ chế bệnh sinh bằng prednisolon hoặc thuốc ức chế miễn dịch thì mới duy trì được kết quả.
Cần chú ý trong hội chứng thận hư, mặc dù bệnh nhân có phù to nhưng thể tích tuần hoàn thường giảm, nên khi có đáp ứng với thuốc lợi tiểu thì cần chú ý rối loạn nước-điện giải, có thể gây tụt huyết áp. Khi phối hợp thuốc lợi tiểu quai với prednisolon có thể gây giảm kali máu nặng.
+ Suy thận: khi mức lọc cầu thận dưới 25ml/phút thì phải dùng thuốc lợi tiểu mạnh mới gây được đáp ứng. Thường dùng thuốc lợi tiểu quai từng đợt ngắn. Chú ý không để tình trạng mất nước xảy ra vì sẽ làm chức năng thận xấu đi.
3.5. Xơ gan:
Do xơ gan, chức năng gan giảm không phân giải được aldosterol, do đó thường có tình trạng cường aldosterol, vì vậy nên chọn thuốc lợi tiểu nhóm kháng aldosterol.
4. Tác dụng phụ và tai biến khi dùng thuốc lợi tiểu.
4.1. Rối loạn nước-điện giải:
Hầu hết các thuốc lợi tiểu đều gây thải natri, làm giảm nồng độ natri, clo, kali và canxi máu; bệnh nhân thấy mệt mỏi, chuột rút, chướng bụng; khi kali máu giảm dễ gây nhiễm độc digoxin.
4.2. Tăng đường máu:
Các thuốc lợi tiểu gây mất kali có thể làm khởi phát bệnh đái tháo đường hoặc làm nặng thêm bệnh đái tháo đường vì làm giảm kali máu do đó gây rối loạn dung nạp glucoza ở ngoại vi.
4.3. Tăng axít uric máu:
Có thể làm khởi phát cơn Gút cấp tính ở bệnh nhân bị bệnh Gút hoặc làm cho bệnh Gút nặng thêm.
4.4. Gây ù tai, điếc không hồi phục:
Tai biến này gặp ở nhóm thuốc lợi tiểu quai (furosemit, axít etacrynic) khi dùng liều cao và kéo dài, nhất là ở người già, người đang có tình trạng mất nước, bệnh nhân suy thận nặng hoặc khi phối hợp với nhóm thuốc kháng sinh aminoglycosit (streptomycin, gentamycin, kanamycin...).
4.5. Rối loạn các xét nghiệm chức năng gan:
Thuốc lợi tiểu có thể gây rối loạn các xét nghiệm chức năng gan và xuất hiện vàng da.
4.6. Phối hợp thuốc cần lưu ý:
+ Khi phối hợp thuốc lợi tiểu quai với corticoit có thể gây giảm kali máu nặng.
+ Thuốc lợi tiểu làm tăng tác dụng của thuốc kháng đông nhóm cumarin, nên phải giảm liều thuốc kháng đông khi dùng phối hợp.
























