CẬP NHẬT VIÊM KẼ THẬN MẠN
PGS.TS. Hà Hoàng Kiệm
1. KHÁI NIỆM
Viêm kẽ thận mạn là bệnh viêm mạn tính xảy ra ở mô kẽ thận và ống thận không do vi khuẩn. Biểu hiện lâm sàng là suy giảm chức năng ống thận, có thể dẫn tới suy thận mạn. Bệnh có thể ổn định, không tiến triển, hoặc tiến triển thầm lặng, hoặc có những đợt hoạt động nặng lên, gây xơ hóa mô kẽ thận, teo ống thận và hoại tử nhú thận, làm mất dần chức năng thận và suy thận mạn.
Về thuật ngữ, hiện nay người ta phân biệt ra hai loại viêm kẽ thận mạn là: viêm kẽ thận mạn do vi khuẩn được gọi là viêm thận - bể thận mạn và viêm kẽ thận mạn không do vi khuẩn được gọi là viêm kẽ thận mạn. Nguyên nhân thông thường của viêm kẽ thận mạn là nhiễm độc, do rối loạn chuyển hóa khoáng, do các bệnh miễn dịch, hoặc các bệnh ác tính.
2. VIÊM KẼ THẬN MẠN DO NHIỄM ĐỘC
Trước 1950, chỉ có vài trường hợp viêm kẽ thận mạn do nhiễm độc được phát hiện, nguyên nhân là do thuốc và hóa chất, đặc biệt là nhóm thuốc sulfamid. 1950 Spuehler và Zolinger, báo cáo 44 trường hợp viêm kẽ thận mạn qua tử thiết ở những bệnh nhân dùng thuốc giảm đau kéo dài, đặc biệt nhóm thuốc có chứa gốc phenacetin (các thuốc giảm đau nhóm này được bán tự do ngoài thị trường vào thời gian đó). Ở các bệnh nhân này, thấy có viêm kẽ thận và hoại tử nhú thận. Từ đó việc phát hiện các trường hợp viêm kẽ thận mạn tính do các nguyên nhân không liên quan đến nhiễm khuẩn được chú ý.
2.1. Viêm kẽ thận mạn do thuốc giảm đau
2.1.1. Tổn thương mô bệnh học thận
Hình ảnh tổn thương mô bệnh học thận của viêm kẽ thận mạn do thuốc giảm đau, đặc biệt nhóm thuốc giảm đau gốc phenacetin, đặc trưng bởi viêm mô kẽ thận.
+ Giai đoạn đầu: Hoại tử tế bào vùng kẽ thận, quai Henle và mao mạch vùng tủy thận, cùng với lắng đọng calci và tích lũy lipid ở các vùng này. Nếu tiếp tục dùng thuốc, tổn thương sẽ tiến triển ra vùng cận tủy và gây hoại tử nhú thận.
+ Giai đoạn tiếp theo: Vỏ thận mỏng, teo ống thận, xơ hóa tổ chức kẽ kết hợp với xâm nhập tế bào viêm. Cả hai thận xơ hóa và teo nhỏ, xơ hóa mô kẽ có thể thành ổ, nhưng thường là lan tỏa. Ống thận teo cùng với dày màng nền ống thận. Một số cầu thận còn nguyên vẹn, nhưng phần lớn bị hyalin hóa. Thành nang Bowman bị dày và xơ hóa. Hoại tử nhú thận tạo thành các hốc, hoặc nhú thận rụng khỏi tủy thận và rơi vào bể thận.
Có hai đặc điểm của tổn thương mô bệnh học gợi ý cho chẩn đoán viêm kẽ thận mạn và giúp cho chẩn đoán phân biệt với viêm thận - bể thận mạn là: xâm nhập tế bào viêm ở mô kẽ thận nhẹ, nhưng hoại tử nhú thận lại nặng.
- Xâm nhập tế bào viêm vào mô kẽ thận thường nhẹ và tạo thành các ổ trong kẽ thận, chủ yếu là tế bào đơn nhân. Xâm nhập tế bào đa nhân chỉ thấy khi có nhiễm khuẩn thứ phát.
- Hoại tử nhú thận gặp 40 - 70% số bệnh nhân:
+ Hình ảnh đại thể của hoại tử nhú thận thấy: Nhú thận màu vàng xám, bở và dễ vụn.
+ Hình ảnh vi thể của hoại tử nhú thận thấy: Kiến trúc nhú thận bị phá hủy, mô kẽ phù nề, không có tế vào viêm, không có mạch máu. Chỗ nối với mô lành có phản ứng viêm cùng với xâm nhiễm tế bào, phản ứng xơ hóa.
Hoại tử nhú thận thường xảy ra ở cả hai thận, nhưng cũng có thể chỉ xảy ra ở một thận. Có thể có nhiều nhú thận bị hoại tử, nhưng cũng có thể chỉ có một vài nhú thận bị hoại tử. Nhú thận bị hoại tử có thể bong ra, khi nhú thận chưa bong hẳn, chụp thận thuốc tĩnh mạch có thể thấy vệt thuốc cản quang chạy ngang chỗ nhú thận tách khỏi nhu mô thận. Những nhú thận đã rụng, trên phim UIV thấy đáy đài thận nham nhở (dấu hiệu sâu ăn), hoặc đáy đài thận lồi về phía vỏ thận làm cho hình đài thận giống chiếc chuông (dấu hiệu hình chuông). Nhú thận bong ra trôi theo nước tiểu, có thể làm tắc niệu quản gây ra cơn đau quặn thận và ứ nước thận, hoặc trôi theo nước tiểu ra ngoài, có thể nhìn thấy nhú thận trong nước tiểu.
- Quá trình tổn thương mô bệnh học thận được chia làm ba giai đoạn:
+ Giai đoạn xơ hóa niêm mạc đường tiết niệu trên: Xơ hóa niêm mạc ở đài thận và bể thận xảy ra sớm, chiếm 80 - 90% các trường hợp bệnh thận kẽ do thuốc giảm đau có gốc phenacetin. Mức độ nặng của xơ hóa niêm mạc biểu hiện lớp niêm mạc dày lên từ đài thận tới bể thận.
+ Giai đoạn hoại tử nhú thận: Sau nhiều năm uống thuốc giảm đau có gốc phenacetin, người ta thấy tháp Malpigi vùng tủy thận chuyển sang màu vàng. Tổn thương thường giới hạn ở vùng trung tâm của tủy trong, vùng tủy ngoài và vùng vỏ thận bình thường. Các mao mạch quanh ống thận và đoạn lên của quai Henle bị xơ hóa. Biểu mô ống thận ở đoạn lên của quai Henle và tế bào nội mô mao mạch bao quanh ống thận bị phù nề, hoại tử. Đôi khi có lắng đọng calci ở vùng nhú thận. Các cầu thận bình thường, nhưng có thể thấy tăng chất gian mạch và vùng gian mạch giãn rộng.
+ Giai đoạn biến đổi nhu mô vùng vỏ thận: Tổn thương vùng vỏ thận là do ảnh hưởng của tổn thương nhú thận. Nếu tổn thương nhú thận kéo dài rồi nhú thận mới rụng, sẽ gây ra teo ống thận, xâm nhập tế bào viêm vào mô kẽ thận. Nếu nhú thận rụng nhanh thì nhu mô vùng vỏ thận còn nguyên vẹn.
2.1.2. Cơ chế bệnh sinh
Phenacetin có tác dụng độc cho thận, có mối liên quan giữa mức độ nặng của tổn thương thận với thời gian và liều lượng thuốc được uống. Ngoài gốc phenacetin còn có thể có vai trò của các chất phối hợp khác gây nhiễm độc cho thận. Chẳng hạn, aspirin có thể gây ra protein niệu, hồng cầu niệu, tăng acid uric máu, biến đổi cặn nước tiểu.
Phenacetin và các thuốc giảm đau không steroid khác có tác dụng ức chế enzym cyclooxygenase, làm giảm tổng hợp prostaglandin (chất giãn mạch, có vai trò quan trọng trong cơ chế tự điều hòa dòng máu thận), nên ngoài cơ chế độc trực tiếp còn có thể gây thiếu máu thận, đặc biệt là nhú thận, nơi tập trung nồng độ thuốc cao.
Yếu tố thuận lợi cho nhiễm độc thận có thể do thiếu nước, làm nồng độ thuốc tăng lên trong nước tiểu. Yếu tố cơ địa, yếu tố di truyền cũng có vai trò nhất định. Người ta thấy viêm thận kẽ do thuốc giảm đau có yếu tố gia đình, tần số mắc bệnh cao hơn ở những người có HLA - B12.
2.1.3. Triệu chứng lâm sàng
Biểu hiện lâm sàng của viêm kẽ thận mạn tính do thuốc giảm đau thường kín đáo cho đến khi có triệu chứng của suy thận. Tỉ lệ nam/nữ khoảng 3/1 - 6/1. Thêm vào tổn thương thận, bệnh nhân thường phàn nàn bị đau đầu, thiếu máu gặp ở hầu hết các bệnh nhân, viêm hoặc loét dạ dày do dùng thuốc giảm đau kéo dài. Thường có vữa xơ động mạch, đặc biệt động mạch vành và động mạch thận.
- Bệnh nhân uống thuốc giảm đau có gốc phenacetin, hoặc các thuốc thuộc nhóm không steroid một thời gian dài, có thể thấy giảm khả năng cô đặc nước tiểu của thận. Bệnh nhân có triệu chứng đi tiểu đêm, tỉ trọng và độ thẩm thấu nước tiểu giảm. Làm nghiệm pháp cô đặc nước tiểu thấy khả năng cô đặc nước tiểu của thận giảm. Bạch cầu niệu nhiều là thường gặp, có thể có mủ niệu vô khuẩn. Nhưng khác với viêm kẽ thận cấp do thuốc, viêm kẽ thận mạn tính không thấy có bạch cầu ái toan trong nước tiểu và không tăng bạch cầu ái toan trong máu. Protein niệu thường khoảng 1g/24giờ, hồng cầu niệu có thể có.
- Giai đoạn hoại tử nhú thận: Có thể thấy mẩu nhú thận trong nước tiểu, do nhú thận bị hoại tử bong ra trôi theo dòng nước tiểu ra ngoài. Có thể có cơn đau quặn thận, đài bể thận giãn thấy trên siêu âm nếu nhú thận bong ra gây tắc niệu quản. Xét nghiệm nước tiểu có protein niệu, khoảng 2g/24giờ. Nếu chụp thận thuốc tĩnh mạch, có thể thấy nhú thận bị tách ra bởi một vệt trắng ngấm thuốc cản quang, không thấy ở vùng vỏ thận, hoặc dấu hiệu đổ đầy nhú thận (dấu hiệu hình chuông) gợi ý nhú thận đã bị rụng. Có thể có đái ra máu đại thể.
- Giai đoạn suy thận: có triệu chứng của hội chứng ure máu cao, mức lọc cầu thận giảm, hai thận nhỏ, vỏ thận mỏng, bể thận hẹp.
2.1.4. Triệu chứng cận lâm sàng
- Xét nghiệm nước tiểu: có thể có bạch cầu niệu, có protein niệu nhưng số lượng ít, chỉ khoảng 1g/24 giờ.
- Siêu âm thận: Hai thận teo nhỏ hơn bình thường, nhu mô thận tăng âm, ranh giới giữa nhu mô và đài bể thận không rõ.
- Sinh thiết thận: Hình ảnh mô bệnh học của viêm kẽ thận mạn tính có đặc điểm xâm nhập các tế bào viêm, chủ yếu là tế bào đơn nhân vào mô kẽ thận. Hình ảnh hoại tử nhú thận. Có sự tương phản giữa hình ảnh viêm mô kẽ thận nhẹ với hoại tử nhú thận nặng.
- Chụp thận thuốc tĩnh mạch (UIV): Khi có hoại tử nhú thận, nhú thận chưa bong hoàn toàn khỏi nhu mô thận, có thể thấy vệt thuốc cản quang chia tách nhú thận với nhu mô thận. Những nhú thận đã bong hoàn toàn khỏi nhu mô thận, thấy đáy bể thận nham nhở (dấu hiệu sâu ăn) hoặc đáy bể thận lồi về phía vỏ thận (dấu hiệu hình chuông).
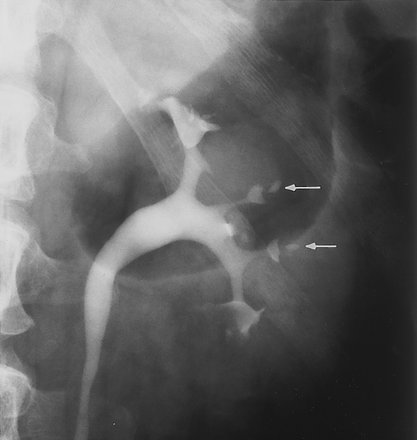
Hình 1. Phim chụp UIV cho thấy vệt thuốc cản quang chạy ngang nhú thận (mũi tên) dấu hiệu của hoại tử nhú thận.
- Các nghiệm pháp thăm dò chức năng thận: Khả năng cô đặc nước tiểu của thận giảm sớm, ngay từ khi chưa có giảm mức lọc cầu thận (hiện tượng phân ly chức năng cầu - ống thận). Khi suy thận thì mức lọc cầu thận giảm, nồng độ ure và creatinin trong máu tăng.
2.1.5. Điều trị và dự phòng
Không có phương pháp điều trị đặc hiệu cho bệnh nhân bị viêm kẽ thận mạn tính do nhiễm độc thuốc có gốc phenacetin và các thuốc giảm đau không steroid. Trước hết phải ngừng sử dụng các thuốc này, việc điều trị chủ yếu là điều trị triệu chứng, như điều chỉnh cân bằng nước, điện giải, điều trị các triệu chứng suy thận.
Phòng bệnh: Không dùng thuốc giảm đau có gốc phenacetin hoặc các thuốc thuộc nhóm không steroid kéo dài liên tục trên 3 tháng. Khi phải dùng các thuốc trên thì phải uống đủ nước và thận trọng ở người cao tuổi, các bệnh nhân có các bệnh mạn tính có ảnh hưởng đến dòng máu thận như tăng huyết áp, đái tháo đường.
2.2. Viêm kẽ thận mạn tính do nhiễm độc chì và kim loại nặng
Những người tiếp xúc lâu dài với chì do nghề nghiệp như các thợ acqui, thợ sắp chữ in, hoặc tiếp xúc với các kim loại nặng khác do nghề nghiệp, nguồn nước sinh hoạt, có thể bị nhiễm độc chì hoặc kim loại nặng mạn tính. Trong đó, thận là một trong những cơ quan dễ bị nhiễm độc mạn tính.
2.2.1. Viêm kẽ thận mạn do nhiễm độc chì
Đặc điểm lâm sàng của bệnh thận do nhiễm độc chì, tương tự như các viêm kẽ thận mạn tính khác do nhiễm độc.
- Bệnh tiến triển chậm, biểu hiện rối loạn khả năng cô đặc nước tiểu của thận xảy ra sớm ở người nhiễm độc chì và có protein niệu số lượng ít (khoảng 1g/24 giờ).
- Rối loạn tâm căn và bệnh gút có thể gặp ở 50% số bệnh nhân bị viêm kẽ thận mạn tính do nhiễm độc chì.
- Trẻ em bị bệnh viêm kẽ thận mạn tính do nhiễm độc chì thì tuổi thọ không cao (khoảng 20 tuổi).
2.2.2. Viêm kẽ thận mạn tính do nhiễm độc các kim loại nặng khác
Nhiễm độc vàng, thủy ngân, đồng, uranium, bismuth, sắt, asen, cũng có thể xảy ra. Triệu chứng bệnh thận do nhiễm độc các kim loại nặng trên cũng tương tự như nhiễm độc chì.
2.2.3. Hình ảnh mô bệnh học thận của bệnh thận do nhiễm độc kim loại nặng
Đặc trưng tổn thương mô bệnh học thận là xơ hóa mô kẽ thận mức độ nặng, teo ống thận. Thường thấy lắng đọng tinh thể urat trong mô kẽ thận.
2.2.4. Điều trị
Không có phương pháp điều trị đặc hiệu cho bệnh nhân bị bệnh thận kẽ mạn tính do nhiễm độc chì và các kim loại nặng khác. Điều trị theo nguyên nhân và điều trị triệu chứng.
3. VIÊM KẼ THẬN MẠN DO RỐI LOẠN CHUYỂN HÓA
3.1. Tăng calci máu
Tăng calci máu xảy ra ở những người có rối loạn chuyển hóa calci, cường chức năng tuyến cận giáp, sử dụng các thuốc làm tăng calci máu kéo dài như rocaltrol, calcitonin, calcitriol. Tăng calci máu gây ra lắng đọng calci ở các mô như phổi, cơ, thận, mạch máu.
Calci lắng đọng ở mô kẽ thận, gây ra phản ứng viêm và xơ hóa bao quanh tinh thể calci, gây tăng thể tích mô kẽ thận và xơ hóa mô kẽ. Đồng thời calci cũng có thể lắng đọng thứ phát sau viêm kẽ thận. Tăng calci máu cũng có thể gây ra sỏi đường tiết niệu.
3.2. Tăng acid uric máu
Bệnh gút có thể gây viêm thận kẽ thứ phát do lắng đọng muối urat ở mô kẽ thận và gây sỏi urat trong ống thận hoặc đường tiết niệu. Triệu chứng lâm sàng và mô bệnh học thận tùy thuộc vào vị trí lắng đọng urat, đôi khi gây nhiễm khuẩn thứ phát.
3.3. Điều trị viêm thận kẽ mạn tính do rối loạn chuyển hóa
Chủ yếu là điều trị bệnh chính, ngoài ra điều trị tùy theo nguyên nhân và triệu chứng của bệnh.
4. BỆNH KẼ THẬN MẠN DO TUỔI GIÀ
Người cao tuổi, ngay cả khi không có tiền sử tắc nghẽn đường tiết niệu, không có tăng huyết áp cũng thấy tăng thể tích và xơ hóa mô kẽ thận, xâm nhập các tế bào viêm vào mô kẽ thận. Ống thận và cầu thận bị tổn thương thứ phát do xơ hóa mô kẽ, mức lọc cầu thận và dòng máu thận giảm.
Nguyên nhân của bệnh kẽ thận tuổi già chưa được biết rõ, người ta cho là xơ hóa kẽ thận có thể do viêm thận bể thận cấp trước đây, cũng có thể do tắc nghẽn đường tiết niệu hoặc do nhiễm độc trong suốt đời sống trước đó. Có thể do u xơ tiền liệt tuyến, do thiếu máu thận, do bệnh lý của mạch máu lớn hoặc của mạng lưới mao mạch thận.
Triệu chứng lâm sàng là các biểu hiện của giảm khả năng cô đặc nước tiểu của thận như đi tiểu đêm, tỉ trọng và độ thẩm thấu nước tiểu giảm. Các nghiệm pháp đánh giá khả năng cô đặc nước tiểu của thận biểu hiện giảm khả năng cô đặc.
5. BỆNH THẬN KẼ MẠN TÍNH DO CÁC BỆNH ÁC TÍNH
Mô kẽ thận có thể bị xâm nhập bởi các tế bào ác tính như trong bệnh bạch cầu tủy cấp, bệnh bạch cầu tủy mạn, bệnh bạch cầu lympho. Tế bào ác tính thường xâm nhập vào vùng vỏ thận nhiều hơn vùng tủy thận. Cầu thận và ống thận bình thường. Các tế bào ác tính xâm nhập vào mô kẽ thận, gây tăng thể tích mô kẽ và tăng kích cỡ thận, thận thường tăng kích cỡ không đều ở hai thận. Tăng kích cỡ thận có thể phát hiện bằng siêu âm hay chụp X-quang thận, nhưng chỉ có 50% bệnh nhân bị xâm nhập tế bào ác tính vào mô kẽ thận được xác định qua tử thiết có thận to.
6. BỆNH THẬN BALKAN
Một loạt bệnh nhân bị viêm kẽ thận, được phát hiện vào khoảng những năm 1957-1958 mà không rõ nguyên nhân, gặp ở ba vùng thuộc biên giới của ba nước Rumania, Bulgaria, và Nam tư. Bệnh phân bố trong một vùng địa lý phía đông nam Châu Âu, có chiều dài khoảng 200 km, rộng 40 km trong vùng tam giác của dòng sông Danube, dọc hai bên ngọn núi Carpathian và vùng Balkan, ở nơi biên giới của ba nước. Những gia đình có người bị bệnh sống trong làng có nhiều đồi núi. Những người trong làng này hầu hết làm nông nghiệp. Tỉ lệ mắc bệnh nam và nữ ngang nhau, tần số cao mắc bệnh ở tuổi trên 30. Tỉ lệ mắc bệnh gặp 0,5 - 10% dân số trong vùng.
6.1. Triệu chứng
Bệnh thận Balkan là bệnh viêm kẽ thận mạn, bệnh không có triệu chứng cho đến khi có rối loạn chức năng thận trầm trọng.
6.1.1. Triệu chứng lâm sàng
Triệu chứng lâm sàng là biểu hiện triệu chứng của tổn thương ống thận và suy thận:
- Một số trường hợp thấy da có màu đồng tái, đặc biệt ở lòng bàn tay và bàn chân.
- Thiếu máu: thường là thiếu máu đẳng sắc, là triệu chứng hằng định và xuất hiện sớm khi bắt đầu suy thận.
- Đa niệu, đái đêm: do giảm khả năng cô đặc nước tiểu của thận.
- Tăng huyết áp: hiếm gặp, nhưng đôi khi thấy ở giai đoạn sớm khi chưa có suy thận.
- Không phù, chỉ phù khi suy thận nặng.
- Nhiễm khuẩn đường tiết niệu có thể gặp nhưng hiếm.
- Ung thư tế bào biểu mô đường tiết niệu (ung thư tế bào chun giãn) gặp với tỉ lệ cao.
- Hai thận nhỏ và suy thận ở giai đoạn muộn.
6.1.2. Xét nghiệm nước tiểu
- Protein niệu thường khoảng 1g/24 giờ.
- Hiếm khi có hồng cầu và bạch cầu niệu.
- Trụ hạt và trụ hồng cầu đôi khi gặp.
- b2-microglobulin niệu tăng.
- Tinh thể urat niệu cũng có thể thấy.
6.2. Tổn thương mô bệnh học thận
Sinh thiết thận cho thấy, hầu hết các bệnh nhân bị tổn thương ở ống lượn gần. Tử thiết thấy hai thận teo nhỏ, nhú thận bị sẹo hóa, hoại tử và thay đổi mô bệnh học của tổ chức kẽ thận.
- Hình ảnh đại thể: Hai thận nhỏ khi suy thận, khối u đường tiết niệu gặp với tỉ lệ cao.
- Hình ảnh vi thể:
+ Kính hiển vi quang học: Teo ống thận ổ và đoạn, phù nề và xơ hóa mô kẽ thận, mạch máu thận hẹp và xơ hóa. Cầu thận tổn thương nhẹ, thường dạng ổ. Tăng số lượng tế bào gian mạch, dày thành mao mạch cầu thận dạng ổ. Những bệnh nhân có bệnh tiến triển thấy biến đổi cầu thận ổ - đoạn và xơ hóa cầu thận toàn bộ.
+ Kính hiển vi điện tử: Biến đổi thành mạch máu ở mô kẽ, biểu hiện lòng mạch hẹp, sưng phồng tế bào nội mạc. Tăng số lượng tế bào mô kẽ thận (tế bào xơ) và tích lũy chất liệu protein lan rộng, lan rộng chất giống bào tương tế bào dọc theo thành mạch máu. Tế bào ống lượn xa teo và sưng phồng diềm bàn chải. Những tế bào bị teo thấy các mitochondria biến đổi hình dạng, thay đổi hình dạng của nhân tế bào và kiến trúc của nhiễm sắc thể. Tế bào nội mạc của cầu thận liên quan sưng phồng, màng nền khoang Bowman gần cực mạch dày và xoắn vặn.
+ Miễn dịch huỳnh quang: Đôi khi thấy lắng đọng nhẹ dạng ổ bổ thể C3, IgG và IgM ở vùng gian mạch, dọc theo màng nền mao mạch cầu thận hoặc thành các mạch máu.
6.3. Nguyên nhân bệnh
Cho đến nay người ta vẫn chưa biết rõ nguyên nhân bệnh, có nhiều giả thuyết được đưa ra:
- Danilovic cho rằng chì có trong ngũ cốc người dân sử dụng có tầm quan trọng trong nguyên nhân bệnh.
- Galon thấy bệnh chỉ xảy ra ở những gia đình sống trong vùng này, và người ta cho rằng có vai trò của yếu tố môi trường.
- Yếu tố di truyền cũng được giả định, nhưng chưa có bằng chứng.
- Burnes cho rằng có vai trò quan trọng của nấm và độc tố alflatoxin trong ngũ cốc người dân sử dụng.
Những người dân vùng này ăn rất ít protein động vật, người ta nghĩ tới khả năng do ảnh hưởng của chế độ ăn. Những kim loại có tính phóng xạ trong cát, nước ở vùng này cũng được nghiên cứu nhưng chưa thấy bất kỳ mức độ nhiễm độc nào. Nghiên cứu khả năng của các vi khuẩn như streptococcus, leptospira và virus là âm tính. Mặc dù tổn thương mô bệnh học thận có hình ảnh cơ bản giống viêm thận - bể thận mạn, nhưng các nghiên cứu không thấy có nhiễm khuẩn tiết niệu.
6.4. Điều trị
Không có điều trị đặc hiệu với bệnh thận Balkan, khi có suy thận thì điều trị suy thận.
























