Nang Tarlov (Nang rễ thần kinh)
Sáng nay 12.3.2020, tôi khám một bệnh nhân Nữ 28 tuổi. Người bệnh phàn nàn cách đây 2 tuần sau khi cúi bê một túi gạo khoảng 10kg, từ đó xuất hiện đau vùng thắt lưng. Đau âm ỉ liên tục, đau tăng lên khi ngồi, đứng và đi, giảm khi nằm. Đau thấp hơn đốt thắt lưng L5, ngang mức khớp cùng chậu hai bên. Cảm giác đau tức căng trong xương lan ra hai bên mông, đều cả hai bên. Bệnh nhân đã được khám bệnh ở các cơ sở địa phương đã được xét nghiệm máu cả công thức máu và sinh hóa máu đều bình thường, siêu âm ổ bụng bình thường, chụp x-quang cột sống thắt lưng và được chẩn đoán là viêm khớp cùng chậu. Điều trị viêm khớp cùng chậu bằng thuốc không thấy đỡ nên đến khám (bệnh nhân không mang theo các tư liệu đã khám mà chỉ mô tả lại). Khám: Ấn điểm cột sống và cạnh sống thắt lưng chỉ đau nhẹ ngang mức L5-S1, ấn dọc khe hai khớp cùng chậu đau, dấu hiệu ép bửa khung chậu âm tính. Không có hội chứng rễ, nghiệm pháp Lasegue chân phải và chân trái đều đạt 90 độ, các điểm Valleix không đau. Tôi cho chụp MRI cột sống thắt lưng cho thấy bệnh nhân bị nang Tarlov hai bên ngang mức S1-S2. Đây là một bệnh ít gặp nên các bác sĩ đa khoa thường không chẩn đoán được mà thường chẩn đoán nhầm sang các bệnh khác. Nang Tarlov là gì? mời các bạn đọc tiếp nhé.
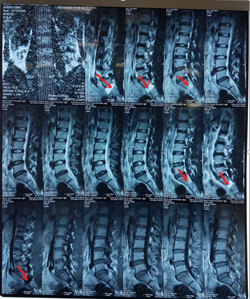
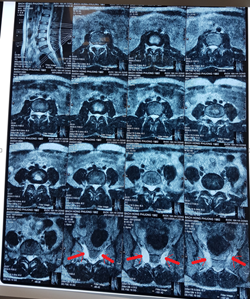
Hình ảnh MRI của bệnh nhân Bạch Hồng Ph. sinh 1992, Cầu Giấy, Hà Nội. Hình trái cắt dọc theo mặt phẳng trước sau ở lát cắt 1, 2 và 3 (cắt phía bên phải) ngang mức S1-S2 có hình tăng đậm độ sáng trên phim T2 hướng về trước và xuống dưới (mũi tên đỏ). Ở lát cắt 9 và 10 (cắt phía bên trái) ngang mức S1-S2 cũng có hình tăng đậm độ sáng trên phim T2 hướng về trước và xuống dưới (mũi tên đỏ). Hình bên phải cắt ngang, các lát cắt 13, 14, 15 ngang mức S1-S2 thấy nhánh trước của rễ thần kinh cả hai bên là các túi chứa dịch tăng độ sáng tương ứng độ sáng của dịch não tủy (ảnh T2) (mũi tên đỏ). Đây chính là nang của nhánh trước rễ thần kinh S1 cả hai bên (nang Tarlov). Bệnh nhân có thoái hóa đĩa đệm L5-S1 và L4-L5 kèm theo lồi nhẹ ra sau, tuy nhiên trên phim cắt ngang không thấy hình ảnh chèn ép rễ, trên phim cắt dọc lát cắt 9 và 10 rễ thần kinh vẫn có hình ổ khóa hoàn chỉnh không thấy bị chèn ép.
1. Đại cương
1.1. Khái niệm
Nang Tarlov được đặt tên theo nhà thần kinh học Isodare Tarlov, người đầu tiên mô tả về bệnh năm 1938. Tarlov cyst là nang rễ thần kinh chứa dịch não tủy, hầu hết gặp ở xương cùng. Chúng xuất hiện dọc theo rễ sau dây thần kinh, có thể có valve hoặc không, có thể gặp một hoặc nhiều nang. Đặc điểm phân biệt với những loại tổn thương dạng nang khác ở cột sống là: có sợi xơ của rễ dây thần kinh tuỷ sống phía trong thành nang.
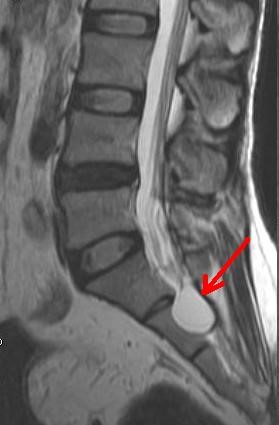
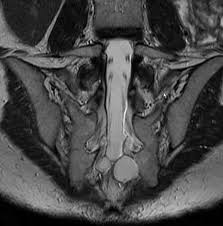
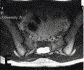
Nang Tarlov ngang mức S2 trên ảnh MRI: Hình trái cắt dọc theo mặt phẳng trước sau (mũi tên đỏ). Hình giữa: cắt dọc theo mặt phẳng trán. Hình phải: cắt ngang.
1.2. Dịch tễ học
Nang Tarlov nhỏ, không triệu chứng chiếm khoảng 5-9 % dân số. Còn nang lớn gây triệu chứng rất hiếm gặp. Trong một cuộc khảo sát về nang Tarlov, ước tính có khoảng 86,6% là nữ, và 13,4% là nam giới. Phần lớn những người có bệnh trong khảo sát nằm trong độ tuổi từ 31 tới 60, với 80,4 % bệnh nhân. Có khoảng 33 % số người tham gia khảo sát có một nang hoặc nhiều nang ở các bộ phận khác của cơ thể, thường gặp nhất là ở bụng hoặc tay và cổ tay. Có khoảng 3% số người được hỏi không bị đau. 4,2 % đánh giá mức độ đau của họ là rất nhẹ . 7,6% là nhẹ. 31,5 % là vừa phải. 38,6 % là đau nhiều và 15,1 % là rất nhiều.
1.3. Nguyên nhân
Mặc dù được mô tử năm 1938, nhưng nguyên nhân gây ra nang Tarlov chưa được xác định. Một số giả thuyết tồn tại bao gồm các nang được hình thành từ quá trình viêm trong bao rễ thần kinh hoặc chấn thương bao rễ thần kinh và gây rò rỉ dịch não tủy vào khu vực mà nang hình thành. Nhiều nhà nghiên cứu tin rằng có sự thông thương bất thường bẩm sinh giữa khoang dưới nhện, nơi chứa dịch não tủy và vùng xung quanh dây thần kinh bị ảnh hưởng. Sự thông thương có thể giữ nguyên hoặc đóng lại, sau khi để dịch não tủy rõ rỉ ra ngoài và tạo thành nang. Vì nang Tarlov chứa dịch não tủy, nhiều nhà nghiên cứu cho rằng sự dao động bình thường của áp suất dịch não tủy có thể dẫn đến gia tăng kích thước của nang và tăng khả năng phát triển các triệu chứng.
Trong nhiều trường hợp, những người có nang Tarlov không triệu chứng sẽ phát triển thành triệu chứng sau một chấn thương hoặc các hoạt động làm tăng áp suất dịch não tủy chẳng hạn khuân vác đồ nặng, lao động gắng sức.
Một số báo cáo gợi ý rằng ở một số người có bất thường mô liên kết sẽ có nguy cơ hình thành nang Tarlov cao hơn dân số chung, vì vậy cần có thêm nhiều nghiên cứu nữa để hiểu rõ được cơ chế dẫn đến sự phát triển nang Tarlov và sự khởi phát các triệu chứng.
Yếu tố nguy cơ mắc bệnh nang Tarlov: Phụ nữ có nguy cơ mắc nang Tarlov cao hơn đàn ông. Tỉ lệ hiện mắc và mới mắc của nang Tarlov có triệu chứng trong dân số chung vẫn chưa được làm rõ. Vì những nang này thường không được chẩn đoán hoặc bị chẩn đoán sai, việc xác định tần suất gặp trong dân số gặp nhiều khó khăn. Tuy nhiên, tổng số bệnh nhân bị nang Tarlov (có triệu chứng và không triệu chứng) ước lượng khoảng 4,6% đến 9% dân số trưởng thành.
2. Lâm sàng và cận lâm sàng
2.1. Các dấu hiệu gợi
Nhiều trường hợp nang Tarlov không có triệu chứng (bệnh không triệu chứng). Tuy nhiên, nang Tarlov có thể phát triển kích thước. Biểu hiện bệnh tùy thuộc vào kích thước và vị trí của nang, nang càng lớn thì càng có khả năng cao gây ra các triệu chứng. Triệu chứng cụ thể và mức độ của chúng thay đổi theo từng cá nhân và theo vị trí dọc theo cột sống. Các triệu chứng chính:
- Đau mạn tính là triệu chứng thường gặp của bệnh nang Tarlov có triệu chứng. Tùy theo vị trí của nang mà triệu chứng đau khác nhau. Nang vùng thắt lưng - xương cùng có thể gây đau vùng thắt lưng, nhất là vùng dưới eo, lan đến mông và cẳng chân. Cơn đau có thể nặng hơn khi đi bộ (đau cách hồi do thần kinh). Triệu chứng có thể tiến triển ngày càng xấu hơn. Ở một vài người bệnh, ngồi hoặc đứng lâu có thể làm cơn đau nặng lên, tư thế nằm có thể giúp giảm đau. Một vài trường hợp, đau có thể ảnh hưởng đến cả vùng lưng trên, nách, cánh tay và bàn tay nếu nang tồn tại ở vị trí tủy sống cao. Đau có thể tồi tệ hơn khi ho hoặc hắt hơi. Một số người bệnh còn bị đau ở âm hộ, tinh hoàn, ống hậu môn, vùng chậu và bụng mất kiểm soát bàng quang và nhu động ruột (tiểu không tự chủ hoặc tiểu khó), bất lực, và hiếm gặp hơn là tình trạng yếu cẳng chân.
- Mất cảm giác da, Mất phản xạ vùng hậu môn sinh dục.
- Rối loạn tiêu hoá như táo bón.
- Rối loạn chức năng bàng quang như bàng quang tăng hoạt.
- Rối loạn chức năng sinh dục.
Vì vùng tổn thương gần với khung chậu dưới, bệnh nhân có thể bị chẩn đoán nhầm với thoát vị đĩa đệm, viêm màng nhện và bệnh phụ khoa. Chẩn đoán sẽ rất khó nếu bệnh nhân có mắc bệnh nào khác ở vùng này.
Những triệu chứng khác đã từng được báo cáo trong y văn bao gồm đau đầu mạn tính, giảm thị giác, tăng áp lực sau mắt, hoa mắt- chóng mặt kéo lê bàn chân khi đi bộ vì sự yếu liệt cơ bắp ở gót và bàn chân (bàn chân rơi). Một số người còn biểu hiện sự thoái hóa mỏng dần (xói mòn) xương cột sống nằm dưới nang.
2.2. Các rối loạn liên quan
Nhiều bệnh lý có triệu chứng giống với triệu chứng của nang Tarlov làm khó khăn cho chẩn đoán và dễ nhầm lẫn. Đó là các loại nang và các khối u khác như: túi thừa màng não tủy, thoát vị màng não tủy, u sợi thần kinh, u tế bào schwann và nang màng nhện. Những loại nang và u này gây chèn ép tủy sống và rễ thần kinh. Nang màng nhện là nang chứa dịch hình thành ở màng nhện - là lớp bao bọc não (phần nội sọ) và tủy sống (phần tủy).
2.3. Cận lâm sàng
Chụp cộng hưởng từ (MRI) có giá trị chẩn đoán xác định. Chụp MRI có tiêm thuốc đối quang từ cho biết nang có thông thương với dịch não tủy hay không.

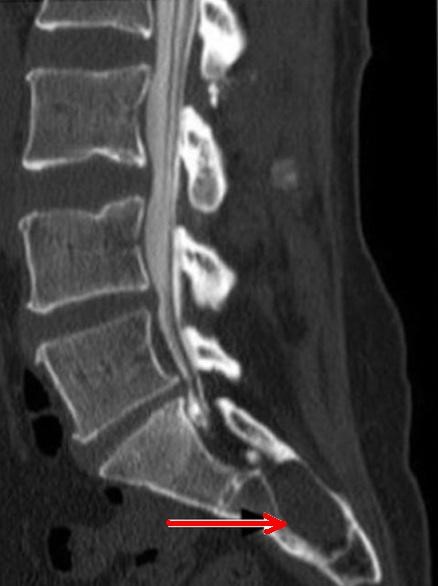
Hình trái: Nang Tarlov tương ứng S2 ở một bệnh nhân trên phim T2 chụp MRI. Hình phải: Nang Tarlov ở một bệnh nhân khác ngang mức S2 chụp CT sau 6 giờ tiêm thuốc cản quang không thấy nang ngấm thuốc (nang không thông với dịch não tủy)
3. Điều trị
3.1. Điều trị bảo tồn
Phương pháp điều trị không phẫu thuật bao gồm:
Thuốc kháng viêm không steroid (NSAIDs) có thể được kê để điều trị viêm và kích ứng dây thần kinh. Một thủ thuật được gọi là kích thích dây thần kinh bằng điện qua da (TENS) cũng có thể được dùng để giảm đau. Trong thủ thuật này, xung điện được truyền qua da để kiểm soát cơn đau.
Chọc hút nang dưới hướng dẫn của CT. Một kỹ thuật mới gần đây là hút dịch não tủy trong nang và sau đó bơm keo fibrin (keo sinh học) lấp đầy nang. Thật không may, không có thủ thuật nào trong những cách này có thể ngăn chặn tái phát ở các nang có triệu chứng.
3.2. Phẫu thuật nang Tarlov
- Phẫu thuật nang Tarlov bao gồm bộc lộ vùng cột sống nơi có nang Tarlov. Nang được cắt mở ra, tháo lưu dịch nang và sau đó bơm đầy keo fibrin hoặc các chất khác vào để ngăn chặn tái phát.
.gif)
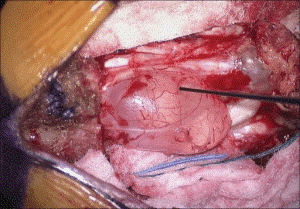
Nang Tarlov được bộc lộ khi phẫu thuật.
- Các kỹ thuật phẫu thuật khác cho nang Tarlov có triệu chứng bao gồm:
+ Phẫu thuật cắt bản sống giải ép đơn giản (simple decompressive laminectomy).
+ Phẫu thuật cắt nang và/hoặc cắt bỏ rễ thần kinh.
+ Phẫu thuật mở nang vi phẫu và khâu ghép.
Hiện xu hướng phẫu thuật nang Tarlov ở Việt Nam là phá nang vi phẫu và ngừa tái phát bằng kẹp clip hay khâu cột cuống nang.
Các tác giả của một nghiên cứu ghi nhận rằng bệnh nhân có nang Tarlov lớn hơn 1,5 cm và đau lan toả liên quan rễ thần kinh hoặc rối loạn chức năng bàng quang hay đại tràng sẽ đáp ứng điều trị phẫu thuật tốt nhất. Tuy nhiên, lợi ích luôn luôn phải được cân nhắc với nguy cơ của phẫu thuật mang lại.
- Biến chứng của phẫu thuật nang Tarlov: Dò dịch não tủy là biến chứng thường gặp nhất. Nhưng chúng có thể tự liền trong một số trường hợp. Bệnh nhân có thể được hướng dẫn nằm trên giường với chân giường nâng cao lên và mang áo nẹp (corset) để giảm sưng. Nguy cơ biến chứng viêm màng não vi khuẩn có thể gặp, dù là thấp. Mặc dù một số bệnh nhân ghi nhận sự giảm đau đáng kể, kết quả tiêu cực phổ biến nhất là ca mổ không giải quyết được các triệu chứng, bệnh nhân vẫn đau. Trong một số trường hợp, phẫu thuật có thể làm cho triệu chứng đã có nặng hơn nữa hoặc có thể gây ra triệu chứng mới.
Khi tất cả các lựa chọn điều trị đều không có hiệu quả, điều tiên quyết là bệnh nhân phải chấp nhận một số thay đổi sinh hoạt cần thiết và tuân thủ phác đồ kiểm soát đau với bác sĩ. Với kiểm soát đau có giám sát, và hỗ trợ nhóm đồng bệnh, bệnh nhân có thể thích nghi được với nó và cải thiện chất lượng cuộc sống của mình.
























