BỆNH ĐÁI THÁO ĐƯỜNG CHẨN ĐOÁN VÀ ĐIỀU TRỊ
Trích từ cuốn “Thực hành cấp cứu và điều trị bệnh nội khoa”. PGS.TS. Hà Hoàng Kiệm. NXB YH 2013. Tr 149 - 161.
1. CÁC VẤN ĐỀ VỀ CHẨN ĐOÁN
Đái tháo đường là bệnh chuyển hóa được đặc trưng bởi tình trạng tăng đường huyết, cùng với các rối loạn về chuyển hoá đường, đạm, mỡ, các chất khoáng. Là bệnh mạn tính có yếu tố di truyền, do hậu quả của tình trạng thiếu insulin tuyệt đối hoặc tương đối.
1.1. Chẩn đoán
Chẩn đoán xác định đái tháo đường khi có một trong các tiêu chuẩn sau:
+ Một mẫu đường huyết bất kỳ >=11,1 mmol/l (200 mg/dl), kết hợp với có triệu chứng của đái tháo đường (ăn nhiều, uống nhiều, đái nhiều, gầy xút cân...).
+ Đường huyết lúc đói (sau 8 giờ không ăn) >=7,0 mmol/l (126 mg/dl) trong ít nhất 2 lần xét nghiệm ở các ngày khác nhau.
+ Đường huyết 2 giờ sau khi uống 75g glucose >=11,1 mmol/l (200 mg/dl).
+ Nồng độ HbA1c >=6,5% (không áp dụng để chẩn đoán đái tháo đường với những người có thiếu máu hoặc có bệnh huyết sắc tố)
Tiêu chuẩn trên được Uỷ ban chuyên gia về chẩn đoán và phân loại bệnh đái tháo đường công bố tại hội nghị thường kỳ của Hội đái tháo đường Mỹ tại Boston tháng 6 năm 1997, và được WHO công nhận năm 1998. Riêng tiêu chuẩn HbA1c được Hiệp hội Đái tháo đường Mỹ (ADA: American Diabetes mellitus Association) bổ xung tháng 1/2010. Uỷ ban còn đưa ra khái niệm tiền đái tháo đường:
- Rối loạn đường huyết lúc đói: khi đường huyết lúc đói từ 6,1 mmol/l (140mg/dl) đến 6,9 mmol/l (126 mg/dl). Hiệp hội Đái tháo đường Mỹ (ADA) tháng 1/2010 đề nghị áp dụng tiêu chuẩn chẩn đoán rối loạn đường huyết lúc đói khi khi đường huyết lúc đói từ 5,8 mmol/l đến 6,9 mmol/l (126 mg/dl).
- Rối loạn dung nạp glucose: khi đường huyết 2 giờ sau uống 75 g glucose từ 7,8mmol/l (140 mg/dl) đến 11 mmol/l (200 mg/dl).
- Nồng độ HbA1c: từ 5,7% đến 6,4% (tiêu chuẩn này do ADA đề nghị thêm vào).
1.2. Sơ đồ phát hiện đái tháo đường
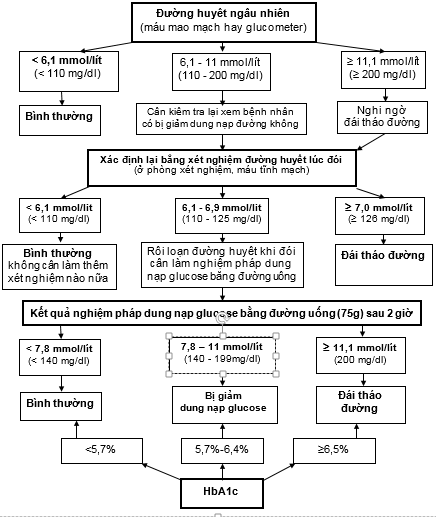 1.3. Nghiệm pháp dung nạp glucose đường uống
1.3. Nghiệm pháp dung nạp glucose đường uống
Ba ngày trước khi làm nghiệm pháp, bệnh nhân phải ăn chế độ giàu hydrat cacbon (khoảng 150 - 200 g/ngày). Nếu đái tháo đường đã đủ tiêu chuẩn chẩn đoán, không cần làm thêm nghiệm pháp này. Không làm nghiệm pháp khi có bệnh cấp tính. Nghiệm pháp có thể dương tính giả khi dùng các loại thuốc glucocorticoid, ức chế beta, thuốc ngừa thai.
+ Nghiệm pháp:
Xét nghiệm glucose máu lúc đói (sau một đêm nhịn đói, cách bữa ăn ít nhất 8 giờ), sau đó cho bệnh nhân uống 75 g glucose pha trong 250 - 300 ml nước, uống hết trong 5 phút. Trẻ em cho uống 1,75 g glucose/kg cân nặng. Hai giờ sau lấy mẫu máu thứ 2 để xét nghiệm đường huyết, cũng có thể lấy máu xét nghiệm glucose máu tại các thời điểm 30 phút, 60 phút, 90 phút sau khi uống đường để tham khảo.
+ Đánh giá kết quả:
- Bình thường khi glucose máu lúc đói < 6,4 mmol/lít (115 mg/dl), 2 giờ sau uống 75 g glucose nồng độ glucose máu < 7,8 mmol/lít (140mg/dl) và không có mẫu nào ở các giờ trước >=11,1 mmol/lít (200mg/dl).
- Chẩn đoán đái tháo đường khi nồng độ glucose máu 2 giờ sau uống 75g glucose ³ 11,1mmol/l (200 mg/dl) và một trong các trị số ở các giờ trước >= 11,1 mmol/l.
- Rối loạn dung nạp glucose khi nồng độ glucose máu 2 giờ sau uống 75g glucose >= 7,8mmol/l (140mg/dl) và <11,1 mmol/l (200md/dl).
1.4. Insulin
Insulin được tế bào beta của tuỵ tiết ra, các tế bào beta nằm xen kẽ với tuyến tuỵ ngoại tiết tạo thành các đảo tế bào nên còn được gọi là đảo tuỵ. Isulin gây ra tác dụng bàng tiết và nội tiết.
+ Tác dụng bàng tiết là tác dụng của isulin lên các tế bào lân cận như tế bào A ở vùng ngoại vi cuả tụy đảo. Khi có mặt isulin, tế bào A sẽ giảm tiết glucagon. Ngoài ra các yếu tố kích thích tiết insulin cũng kích thích tiết somatostatin từ tế bào D, các chất này cũng kích thích tiết glucagon.
+ Tác dụng nội tiết là tác dụng của insulin lên các tế bào ở xa.
- Tác dụng đồng hoá:
Ở gan isulin hoạt hoá các enzym tổng hợp glucogen, do đó kích thích tổng hợp và dự trữ glucogen, ức chế thoái giáng glucogen. Insulin làm tăng tổng hợp protein và triglycerid, tăng VLDL - C.
Ở mô mỡ insulin kích thích tổng hợp triglycerid trong tế bào mỡ, tăng chuyên chở glucose vào các tế bào mỡ, tăng cung cấp a glycerol phosphat là chất tham gia vào este hoá acid béo thành triglycerid. Insulin còn ức chế phân huỷ triglycerid dự trữ trong tế bào do ức chế enzym lipase nội bào.
Ở cơ insulin kích thích tổng hợp protein do làm tăng chuyên chở acid amin, cũng như kích thích tổng hợp protein ở ribosom. Insulin kích thích tổng hợp glucogen ở cơ để thay thế cho lượng glucogen bị tiêu hao khi co cơ.
- Tác dụng dị hoá: insulin làm tăng vận chuyển glucose vào trong tế bào và chuyển hoá glucose để tạo năng lượng.
Nồng độ insulin trong máu thường được đo bằng phương pháp miễn dịch phóng xạ hoặc miễn dịch enzym. Nồng độ insulin trong huyết tương người bình thường lúc đói là 5 - 20 mU/ml (25 - 145 pmol/l). Bệnh nhân đái tháo đường týp 1, nồng độ insulin trong máu giảm thấp. Đái tháo đường týp 2, nồng độ insulin máu bình thường hoặc tăng. Tuy nhiên, đái tháo đường týp 2 mức độ nặng, khi đã có suy giảm chức năng tế bào beta thì nồng độ insulin máu cũng có thể giảm.
Insulin được chuyển hoá ở gan, sự thay đổi chuyển hoá insulin ở gan có thể làm thay đổi nồng độ insulin trong máu. Do đó nồng độ insulin trong máu không hoàn toàn phản ánh chức năng bài tiết insulin của tuỵ.
1.5. Peptid C
Peptid C là chuỗi đơn polypeptide có 31 acid amin, nối hai chuỗi A và B trong phân tử insulin, được tiết ra đồng thời với insulin với tỉ lệ số phân tử tương đương insulin và được thải qua thận dưới dạng nguyên vẹn, không bị chuyển hoá, do đó peptid C là một chỉ điểm của insulin nội sinh và có giá trị đánh giá chức năng của tế bào beta. Thời gian bán thải của peptid C là 30 phút còn insulin chỉ 4 phút. Peptid C có thể được đo ở huyết thanh hay nước tiểu, nồng độ peptid C trong nước tiểu có tương quan với nồng độ trong huyết thanh nhưng kết quả thay đổi nhiều ở các lần đo khác nhau và giữa người này và người khác, do đó đánh giá kết quả không chính xác chức năng bài tiết của tế bào beta. Nồng độ peptid C trong huyết thanh ít liên hệ với mức đường huyết và thay đổi ngược chiều với chức năng thận. Peptid C được tiết ra tối đa sau bữa ăn 60 - 90 phút và khoảng 6 phút sau khi tiêm tĩnh mạch glucagon. Đo peptid C sau tiêm glucagon có thể đánh giá được chức năng của tế bào beta. Tiêm 1 mg glucagon khi nhịn đói, 6 phút sau lấy máu đo peptid C, đánh giá kết quả như sau:
+ Peptid C trong huyết thanh không đo được (= 0): đái tháo đường type 1 không ổn định.
+ Peptid C trong huyết thanh < 0,32 nmol/l: có thể chẩn đoán đái tháo đường type 1 với độ đặc hiệu 90%.
Tuy nhiên nếu dựa vào peptid C để điều trị có thể dẫn đến sai lầm nghiêm trọng vì nồng độ peptid C không tương quan với nồng độ đường huyết.
1.6. Thụ thể insulin và kháng insulin
1.6.1. Thụ thể insulin
Thụ thể insulin là thụ thể xuyên màng, có cấu trúc là một glucoprotein, có 2 tiểu đơn vị, tiểu đơn vị a và tiểu đơn vị b. Tiểu đơn vị a có trọng lượng phân tử 130000 nhô ra khỏi màng tế bào phía ngoài, có nhiệm vụ gắn với insulin. Tiểu đơn vị b có trọng lượng phân tử 90 000 nhô ra khỏi màng tế bào về phía bào tương của tế bào, tiểu đơn vị b có chứa tyrosin kinase. Sau khi insulin gắn vào thụ thế, người ta đưa ra 2 giả thiết về tác dụng của insulin như sau:
+ Giả thuyết thứ nhất là vùng kinase bị hoạt hoá gây ra một chuỗi các phản ứng phosphorin hoá, làm cảm ứng các protein nội bào. Những khiếm khuyết di truyền sau thụ thể insulin sẽ đưa đến tình trạng “kháng insulin sau thụ thể”. Ví dụ bất thường của enzym phosphorin hoá chất chuyển chở glucose 4 (GLUT), bất thường trong chính các phân tử GLUT.
+ Giả thuyết thứ hai là insulin kích hoạt phospholipase C, làm phân huỷ glycolipid ở màng tế bào. Các chất thông tin thứ hai như inositol monophosphat, diacylglycerol có thể làm trung gian cho các đáp ứng với insulin. Các chất trung gian này hoạt hoá protein kinase C, sẽ kích thích quá trình phosphorin hoá nội bào.
Các bất thường về thụ thể insulin (nồng độ thụ thể giảm, ái lực của thụ thể giảm) làm thay đổi tác dụng của insulin. Insulin tăng cao trong máu kéo dài sẽ làm giảm số lượng thụ thể ở bề mặt tế bào, có lẽ do tăng thoái giáng thụ thể nội bào. Béo phì, ăn nhiều đường và (có thể) tăng insulin ngoại sinh làm tăng insulin máu và giảm insulin gắn vào thụ thể. Trái lại khi insulin máu hạ thấp lại làm gia tăng gắn insulin vào thụ thể như khi nhịn đói, vận động. Corticoid tăng trong máu sẽ làm giảm gắn insulin vào thụ thể, có thể do tác dụng trực tiếp của corticoid, cũng có thể qua trung gian của tình trạng tăng insulin máu.
1.6.2. Tình trạng kháng insulin
Sự nhạy cảm với insulin của tổ chức bị suy giảm trong một số tình trạng sinh lý và bệnh lý: béo phì, thai nghén, bị các bệnh cấp tính, đái tháo đường týp 2. Giảm nhạy cảm với insulin của các tổ chức được gọi là kháng insulin. Tình trạng kháng insulin không hằng định trên cùng một bệnh nhân, và các mô khác nhau của cùng một bệnh nhân cũng có tình trạng kháng insulin khác nhau.
+ Cơ chế kháng insulin:
- Béo có thể gây kháng insulin do tăng tỉ lệ giải phóng acid béo không ester, gây ra thiếu hụt sau receptors đáp ứng với hoạt động của insulin.
- Rối loạn liên quan đến receptor insulin.
- Tự kháng thể lưu hành trong tuần hoàn kháng miền (domain) ngoài tế bào của receptor insulin.
+ Yếu tố nguy cơ kháng insulin tăng nếu;
- Có hội chứng chuyển hóa (béo bụng, tăng huyết áp, tăng đường máu, rối loạn mỡ máu gồm tăng triglyxerid giảm HDL-C.
- Béo
- Do thuốc
- Có thai
- Hội chứng Curshing
- Hội chứng Wergener
+ Đánh giá kháng insulin:
Rất khó đo lường sự kháng insulin, trước đây người ta dùng nghiệm pháp dung nạp glucose, kết hợp với tiêm tĩnh mạch insulin để so sánh hoạt tính của insulin trên các nhóm bệnh nhân khác nhau. Hiện nay tiêu chuẩn “vàng” để đánh giá hoạt tính insulin là kỹ thuật “kẹp” glucose (nồng độ glucose được “kẹp” hay cố định ở mức nhất định, trong khi truyền insulin tốc độ 0,06IU/kg/ph)).
- Kỹ thuật kẹp glucose:
Nghiệm pháp được tiến hành trong 2 giờ. Truyền tĩnh mạch insulin liên tục với liều 0,06 IU/kg/ph để nâng cao nồng độ insulin lúc đói (khoảng 100mU/ml). Song song với truyền insulin , truyền tĩnh mạch glucose 20% để không giảm đường huyết và phải duy trì “kẹp” đường huyết ở mức 5- 5,5 mmol/lít (100 mg/dl). Tốc độ truyền glucose được xác định bởi kiểm tra glucose máu mỗi 5 phút. Đánh giá kết quả dựa vào tốc độ truyền glucose trong 30 phút cuối của nghiệm pháp. Nếu tốc độ truyền glucose >7,5 mg/ph là còn nhạy cảm với insulin. Nếu tốc độ truyền glucose ≤4mg/ph là kháng insulin. Nếu tốc độ truyền glucose 4,1-7,5 mg/ph là rối loạn dung nạp glucose (tiền kháng insulin).
Cơ sở của nghiệm pháp kẹp glucose là trong điều kiện duy trì ổn định đường huyết ở mức nhất định, lượng glucose truyền vào tương ứng với sự thu nạp glucose ở các mô, từ đó đo được quá trình chuyển hoá đường qua trung gian insulin. Nói cách khác là đo lường được mức độ nhạy cảm với insulin tại mô. Nếu trong nghiệm pháp bệnh nhân cần một lượng lớn glucose để duy trì đường huyết ở mức bình thường như trên, chứng tỏ bệnh nhân còn nhậy cảm với insulin. Nếu bệnh nhân chỉ cần ít glucose để duy trì cùng nồng độ glucose huyết như trên, chứng tỏ bệnh nhân bị kháng insulin nhiều.
Kỹ thuật kẹp glucose phức tạp, rất khó thực hiện trong thực hành lâm sàng, nhiều tác giả đã đề xuất các chỉ số khác, được gọi là chỉ số kháng insulin, đơn giản hơn có thể áp dụng trong lâm sàng mà vẫn cho kết quả có tương quan chặt với nghiệm pháp kẹp glucose. Một số chỉ số sau thường được áp dụng:
- Chỉ số HOMA-IR (Mathew, 1985)
HOMA-IR = (G x I)/22,5
HOMA-IR (Homeostasis Model Assessment - Insulin Resistance): Chỉ số kháng insulin
G (glucose): Nồng độ glucose máu lúc đói (mmol/l)
I (insulin): Nồng độ insulin máu lúc đói (mIU/ml)
Chỉ số HOMA-IR bình thường là 0,8±0,08. Khi HOMA-IR lớn hơn tứ phân vị trên (x +2SD) của nhóm chứng (WHO 1998) thì được coi là có kháng insulin.
- Chỉ số QUICKI
QUICKI = 1/log (I0 + G0)
QUICKI: Chỉ số kháng insulin (giá trị bình thường >0,33)
I0: Nồng độ insulin máu lúc đói (mu/ml)
G0: Nồng độ glucose máu lúc đói (mg/dl)
Khi chỉ số QUICKI nhỏ hơn tứ phân vị dưới (x-2SD) của nhóm chứng (WHO 1998) thì được coi là có kháng insulin.
- Tỉ số insulin/glucose (I/G)
I/G = (I x 100)/(G - 30)
I: Nồng độ insulin máu lúc đói (mu/ml)
G: Nồng độ glucose máu lúc đói (mg/dl)
Giá trị bình thường của tỉ số I/G là 0-30, khi tỉ số trên >50 được coi là có kháng insulin. Khi I/G >100 gợi ý có tình trạng tăng rất mạnh bài tiết insulin nội sinh (như khi có u tiết insulin).
+ Tình trạng kháng insulin tại các tế bào:
Insulin phát huy hoạt tính sinh học ở các mô (chủ yếu là cơ), bằng cách gắn vào thụ thể đặc hiệu trên màng tế bào, hoạt hoá hệ thống vận chuyển glucose vào trong tế bào. Glucose sẽ được chuyển hoá qua trung gian một chuỗi enzym được insulin kiểm soát. Enzym quan trọng là glucogen synthetase và pyruvat dehydrogennase. Sự đề kháng insulin ở tế bào có thể do:
- Khiếm khuyết tại thụ thể tiếp nhận insulin, làm giảm số lượng thụ thể.
- Khiếm khuyết sau thụ thể: thụ thể insulin gồm hai tiểu đơn vị là a và b. a là phần gắn với insulin, b được coi là vùng sau thụ thể. Khi insulin gắn vào thụ thể, nó sẽ kích hoạt kinase, kích thích sự chuyên chở glucose vào trong tế bào. Giảm hoạt tính kinase có thể là cơ chế chính của kháng sinh insulin ở bệnh nhân đái tháo đường typ 2.
Các chất chuyên chở glucose là các glucoprotein, số lượng các chất này do gen quyết định, hệ thống này giảm trong đái tháo đường typ 2. Khả năng hoạt hoá các enzym, glycogen synthetase và pyruvat dehydrogenase của insulin cũng giảm tại các tế bào mỡ và tế bào cơ ở bệnh nhân đái tháo đường týp 2.
ở người béo phì, gia tăng mô mỡ ở vùng bụng có liên quan đến gia tăng phân giải mô mỡ, làm tăng acid béo tự do trong máu. Các tế bào sẽ gia tăng thu nạp acid béo tự do và oxy hoá lipid. Do gia tăng oxy hoá acid béo làm ức chế sử dụng glucose qua trung gian insulin của tế bào. ở gan tăng nồng độ acid béo sẽ cản trở trực tiếp insulin gắn vào thụ thể. Các vấn đề trên có thể là cơ chế kháng insulin ở người béo phì.
1.7. Huyết sắc tố kết hợp với glucose
Trong hồng cầu người có 3 loại huyết sắc tố: HbA1, HbA2 và HbF, trong đó HbA1 chiếm 97-98% toàn bộ lượng hemoglobin, còn lại là HbA2 chỉ 2-3%, HbF <1%. Có 3 loại huyết sắc tố HbA1 kết hợp với glucose là HbA1a, HbA1b, HbA1c. Huyết sắc tố kết hợp với glucose còn gọi là glucohemoglobin hay huyết sắc tố glycosylat. Tạo thành huyết sắc tố glycosylat là do phản ứng ketoamin giữa glucose và nhóm amin của cả 2 chuỗi beta của phân tử huyết sắc tố, để tạo ra sản phẩm trung gian là aldimin. Sản phẩm này được chuyển thành ketoamin. Nồng độ loại huyết sắc tố HbA1c chiếm 5 - 7% tổng lượng huyết sắc tố. Các loại huyết sắc tố glycosylat còn lại chỉ chiếm 4 - 6% tổng số huyết sắc tố có chứa glucose hoặc fructose được phosphorin hoá.
HbA1c tăng khi có tăng đường huyết mạn tính. Tăng huyết sắc tố glycosylat tuỳ thuộc vào mức tăng đường huyết, và phản ứng glycosylat hoá không đảo ngược nên huyết sắc tố glycosylat tồn tại trong suốt đời sống hồng cầu (khoảng 120 ngày). Như vậy huyết sắc tố glycosylat phản ánh mức đường huyết trong thời gian dài. ở bệnh nhân đái tháo đường, nồng độ HbA1c cho biết đường huyết của bệnh nhân có được kiểm soát và ổn định tốt trong 2 - 3 tháng trước hay không. Nếu HbA1c > 10% tổng số huyết sắc tố, phản ánh tình trạng không được kiểm soát của đường huyết. ở bệnh nhân đường huyết cao, nếu điều trị tích cực giảm được đường huyết thì huyết sắc tố glycosylat sẽ chỉ thay đổi sớm nhất sau 4 tuần. Giá trị bình thường của nồng độ HbA1c là 4,5% - 6,5%.
HbA1c là một thông số hữu ích để đánh giá tình trạng kiểm soát đường huyết ở bệnh nhân đái tháo đường, nhưng không thể dùng như là một chỉ điểm để điều trị hoặc chẩn đoán bệnh. HbA1c được coi là một chỉ tiêu để đánh giá kết quả ổn định chuyển hoá trên bệnh nhân đái tháo đường. Bệnh nhân đái tháo đường nên được đo nồng độ HbA1c trong huyết thanh mỗi 3 - 6 tháng một lần để đánh giá hiệu quả kiểm soát đường huyết.
Một số yếu tố ảnh hưởng đến kết quả đo HbA1c
- Mất máu cấp hoặc mạn, thiếu sắt
- Suy thận mạn, huyết sắc tố glycosylat có thể bị carbonin hoá làm tăng kết quả HbA1c. Mặt khác HbA1c cũng có thể giảm do huyết tán, giảm đời sống hồng cầu, xuất huyết, thiếu máu do suy thận.
- Một số bệnh của huyết sắc tố cũng ảnh hưởng đến kết quả đo HbA1c
2. PHÂN LOẠI BỆNH ĐÁI THÁO ĐƯỜNG
2.1. Phân loại năm 1979
+ Đái tháo đường phụ thuộc insulin (đái tháo đường týp I).
+ Đái tháo đường không phụ thuộc insulin ( đái tháo đường týp II).
+ Đái tháo đường trong thai kỳ.
+ Đái tháo đường liên quan đến dinh dưỡng (đái tháo đường týp III).
+ Đái tháo đường khác (đái tháo đường thứ phát).
2.2. Phân loại mới của Uỷ ban các chuyên gia đái tháo đường Hoa Kỳ
2.2.1. Đái tháo đường týp 1
Tế bào beta của đảo tụy bị huỷ hoại, thường đưa đến thiếu insulin tuyệt đối, đòi hỏi phải điều trị bằng insulin. Đái tháo đường týp 1 có hai phân týp: phân týp 1a là đái tháo đường qua trung gian miễn dịch. Týp này có các tự kháng thể trong tuần hoàn: kháng thể kháng tế bào đảo tụy - ICA (Isled Cell Antibodies), tự kháng thể kháng insulin - IAA (Insulin Autoantibodies), kháng thể kháng GAD (Glutamic Acid Decarboxylase) và ICA-512 hay ICA-2. Phân týp 1b là vô căn (không rõ nguyên nhân).
2.2.2. Đái tháo đường týp 2
Có thể thay đổi từ kháng insulin là chủ yếu làm thiếu insulin tương đối, đến giảm tiết insulin là chủ yếu và kháng insulin nhẹ.
Dùng số Arập (1 và 2) thay cho số La Mã (I và II) trong phân loại týp, dùng thuật ngữ týp 1 và týp 2 thay cho thuật ngữ phụ thuộc insulin. Bởi vì trong đái tháo đường được gọi là không phụ thuộc insulin, đến giai đoạn nặng các tế bào beta suy giảm cũng gây giảm insulin máu và lúc này cũng phải đòi hỏi điều trị bằng insulin thay thế giống như týp phụ thuộc insulin.
2.2.3. Đái tháo đường trong thai kỳ
Đái tháo đường trong thai kỳ là tình trạng rối loạn dung nạp glucose, hoặc đái tháo đường được phát hiện lần đầu tiên trong thời kỳ có thai. áp dụng với mọi mức độ rối loạn dung nạp glucose và ngay cả khi đường huyết tiếp tục tăng cao sau khi sinh.
Định nghĩa này cũng không loại trừ trường hợp bệnh nhân đã có đái tháo đường từ trước khi có thai nhưng không được chẩn đoán, cho đến khi có thai mới được chẩn đoán. Sáu tuần sau khi sinh, bệnh nhân sẽ được đánh giá lại để xếp loại lại (vào nhóm đái tháo đường, hay rối loạn đường huyết lúc đói, hay rối loạn dung nạp glucose hay không có đái tháo đường...). Trong trường hợp đái tháo đường trong thai kỳ, đường huyết sẽ trở lại bình thường sau khi sinh. 30 - 50% số bệnh nhân sau này sẽ có đái tháo đường thực sự hoặc týp 1 hoặc týp 2 sau 5-10 năm (đa số là týp 2).
2.2.4. Đái tháo đường khác (có nguyên nhân)
+ Đái tháo đường thể MODY (Maturity onset Diabetes of the Young): đái tháo đường di truyền ở người trẻ do đột biến gen làm khiếm khuyết chức năng tế bào beta. Bệnh nhân đái tháo đường thể MODY thường có glucose máu tăng nhẹ và không béo phì, hiếm khi nhiễm ceton, tuổi khởi phát thường dưới 25 (trẻ em hay thanh thiếu niên). Bệnh có tiền sử gia đình rõ ràng qua nhiều thế hệ. Hiện nay người ta phát hiện được 6 thể MODY được đánh số từ MODY 1 đến MODY 6.
+ Đái tháo đường sơ sinh: xảy ra ở trẻ sơ sinh cho đến 6 tháng tuổi do đột biến đơn gen gây rối loạn phát triển của đảo tụy. Phần lớn các ca bệnh đái tháo đường sơ sinh là do đột biến gen KCNJ11 hoặc ABCC8 mã hóa cho protein màng tế bào tại kênh K-ATPase làm giảm phóng tích insulin. Thể bệnh này có thể được điều trị thành công bằng thuốc uống nhóm sulfonylurea.
+ Đái tháo đường do giảm hoạt tính insulin do khiếm khuyết gen (kháng insulin týp A, hội chứng Rabson-Mendenhall)
+ Do bệnh lý tụy ngoại tiết: viêm tụy, chấn thương tụy, cắt tụy, ung thư tụy, sơ kén tụy, bệnh nhiễm sắc tố sắt, tụy sơ sỏi.
+ Do bệnh nội tiết: to đầu chi, hội chứng cushing, u tiết glucagon, u tuỷ thượng thận tiết catecholamin, cường giáp, u tiết somatostatin, u tiết aldosterol.
+ Do gan: gan nhiễm sắt (lắng đọng sắt ở tiểu đảo tụy gây rối loạn tiết insulin, xơ gan dẫn đến đề kháng insulin.
+ Do thuốc và hoá chất: corticoid, acid nicotinic, hormon tuyến giáp, diazoxid, thuốc kích thích giao cảm beta, thiazid, dilantin.
+ Do nhiễm khuẩn: rubella bẩm sinh, cytomegalovirut (virut cự bào).
+ Do bệnh ty lạp thể còn gọi là thể MIDD (Mitochondria Diabetes Deafness Maternally Inherited): là bệnh di truyền từ mẹ cho con do đột biến AND. Bệnh thường kèm theo điếc, viêm võng mạc sắc tố không điển hình, một số triệu chứng thần kinh, then, có thể gặp ở mọi lứa tuổi.
+ Do một số nguyên nhân hiếm gặp khác: bất thường về cấu trúc insulin, các hội chứng di truyền có tăng đề kháng insulin hiếm gặp (hội chứng Leprechaunisme, hội chứng Ralsin Mandenhall hay bệnh giả lùn, hội chứng Down, hội chứng Klinfenter, hội chứng turner, hội chứng Wolfram (điếc, teo thần kinh thị giác, đái tháo đường hoặc đái tháo nhạt).
2.2.5. Rối loạn đường huyết lúc đói
Glucose huyết lúc đói ³ 6,1 mmol/l và <7,0mmol/l (110 - 126 mg/dl)
2.2.6. Rối loạn dung nạp glucose
Làm nghiệm pháp dung nạp glucose (uống 75 g glucose, sau 2 giờ đường huyết ³ 7,8 mmol/l và £ 11 mmol/l (140 - 200 mg/dl) hoặc HbA1C = 5,7-6,4%.
Đái tháo đường liên quan đến dinh dưỡng không xếp loại riêng, vì không có bằng chứng thuyết phục là thiếu protein gây ra đái đường. Bệnh tụy, xơ sỏi, một dạng của đái tháo đường liên quan đến dinh dưỡng, nay được xếp vào bệnh tụy ngoại tiết của đái tháo đường thứ phát.
Mức đường huyết rất thay đổi theo thời gian và quá trình bệnh lý. Một quá trình bệnh có thể chỉ gây ra rối loạn đường huyết lúc đói và hoặc rối loạn dung nạp glucose, mà không bao giờ gây tăng đường huyết tới mức bệnh lý. Một bệnh nhân bị đái tháo đường týp 2, có thể kiểm soát được đường huyết chỉ bằng chế độ ăn, vận động thể lực mà không cần dùng thuốc. Lúc khác bệnh tiến triển nặng phải dùng thuốc uống, cũng có thể bằng insulin hay thuốc uống để phân loại bệnh nhân.
2.3. Phân biệt đái tháo đường týp 1 và týp 2
Bảng 2.4: Phân biệt đái tháo đường týp 1 và tý 2
|
Thông số |
ĐTĐ týp 1 |
ĐTĐ týp 2 |
|
Khởi phát |
Thường ở tuổi thanh thiếu niên |
Thường ở tuổi trung niên, cao tuổi |
|
Thể trạng |
Gầy |
Thường béo |
|
Tiến triển, biến chứng |
Nhanh, biến chứng sớm và nặng |
Tiến triển chậm, biến chứng muộn |
|
Đáp ứng với thuốc uống hạ đường huyết |
Không đáp ứng |
Có đáp ứng |
|
Nồng độ insulin máu |
Giảm |
Bình thường hoặc tăng |
|
Yếu tố di truyền |
Liên quan với HLA-DR3 & DR4 |
Không liên quan đến HLA |
|
Bệnh sinh |
Cơ chế tự miễn kháng tế bào beta |
Kháng insulin/rối loạn chức năng tế bào beta |
3. PHÂN LOẠI MỨC ĐỘ NẶNG CỦA ĐÁI THÁO ĐƯỜNG
3.1. Đái tháo đường nhẹ
+ Đường huyết trong ngày và đêm trở về bình thường chỉ bằng chế độ ăn
+ Không có xeton niệu, xeton máu bình thường (bình thường 10 mg/dl)
+ Khả năng lao động bình thường
+ Có các bệnh mạch máu nhỏ: tổn thương đáy mắt, protein niệu không thường xuyên
3.2. Đái tháo đường trung bình
+ Đường huyết < 14 mmol/lít (250 mg/dl), điều trị chế độ ăn đơn thuần không về được bình thường.
+ Xeton máu tăng, xeton niệu dương tính khi có stress
+ Liều insulin trong ngày < 60 đv, lao động bình thường hoặc giảm
+ Có bệnh vi mạch: bệnh võng mạc, có protein niệu thường xuyên nhưng chưa có rối loạn chức năng thận.
3.3. Đái tháo đường nặng
+ Đã có hôn mê, diễn biến không ổn định, đường huyết > 14 mml/lít (250mg/dl)
+ Nhiều lần hay thường xuyên tăng xeton máu, xeton niệu dương tính
+ Liều insulin > 60 đv/24giờ, giảm hoặc mất khả năng lao động
+ Bệnh vi mạch nặng: tổn thương đáy mắt, rối loạn chức năng thận
4. BIẾN CHỨNG CỦA ĐÁI THÁO ĐƯỜNG
4.1. Biến chứng cấp tính
+ Hôn mê do tăng đường huyết, tăng xetol huyết
+ Hôn mê do tăng áp lực thẩm thấu máu
+ Hôn mê do tăng acid lactic máu
4.2. Biến chứng mạn tính
+ Mắt: bệnh võng mạc mắt do đái tháo đường gồm bệnh võng mạc không tăng sinh (có các vi phình mạch, xuất huyết võng mạc), bệnh võng mạc tăng sinh (xuất hiện các tân mạch), đục thuỷ tinh thể (dưới vỏ, thể nhân trung tâm).
+ Thận: xơ hóa cầu thận, nhiễm khuẩn (viêm thận bể thận mạn, hoại tử nhú thận, áp xe quanh thận), hoại tử ống thận (thường sau tiêm thuốc cản quang đường tĩnh mạch để chụp X - quang).
+ Thần kinh: tổn thương thần kinh ngoại biên (thường mất cảm giác đối xứng ở ngọn chi). Tổn thương thần kinh vận động (chân, cẳng tay). Viêm dây thần kinh gây teo cơ do đái tháo đường, liệt các dây thần kinh sọ não như dây III, IV, VII. Tổn thương thần kinh thực vật (hạ huyết áp tư thế, nhịp tim nhanh, không ra mồ hôi). Tiêu chảy do đái tháo đường, giảm hoặc mất nhu động dạ dày ruột. Giảm trương lực bàng quang. Bất lực tình dục, có thể tổn thương mạch máu vùng hố chậu.
+ Da: hoại tử mỡ da do đái đường, nhiễm khuẩn ngoài da, nấm ngoài da, loét bàn chân có thể do thần kinh, do thiếu máu tại chỗ.
+ Tim mạch: nhồi máu cơ tim, bệnh cơ tim
+ Xương khớp: viêm xương tuỷ xương
+ Nhiễm khuẩn: tụ cầu, phế cầu, lao...
Các biến chứng mạn tính của đái tháo đường là do tổn thương mạch máu lớn và tổn thương mạch máu nhỏ. Tổn thương mạch máu lớn biểu hiện bằng vữa xơ động mạch (bệnh mạch vành, tai biến mạch máu não, bệnh mạch máu ngoại biên). Tổn thương mạch máu nhỏ còn gọi là tổn thương vi mạch, biểu hiện bằng dày màng nền mao mạch do thấm đọng các glucoprotein, lipid và các thành phần của huyết tương, tổn thương tế bào nội mạc (bệnh võng mạc, bệnh thận, bệnh thần kinh ngoại biên). Bệnh vi mạch có liên quan đến các yếu tố như thời gian bị bệnh đái tháo đường, mức độ kiểm soát đường huyết (đánh giá bằng nồng độ HbA1c), các yếu tố khác như tăng huyết áp, di truyền.
5. ĐIỀU TRỊ BỆNH ĐÁI THÁO ĐƯỜNG
Phải xác định đái tháo đường là bệnh kéo dài suốt đời sống còn lại của bệnh nhân. Bệnh nhân có thể tử vong do các biến chứng cấp tính hay mạn tính. Do đó cần phải giáo dục, giải thích cho bệnh nhân tự nguyện hợp tác điều trị và phải điều trị toàn diện. Mục tiêu là đạt được ổn định nồng độ đường huyết, làm giảm các triệu chứng lâm sàng và cận lâm sàng, đạt cân nặng gần với hằng số sinh lý, làm chậm xuất hiện và làm chậm tiến triển của các biến chứng. Phải phối hợp các phương pháp như chế độ ăn, chế độ tập luyện, thuốc làm giảm đường huyết.
5.1. Thay đổi lối sống
5.1.1. Chế độ ăn
Đảm bảo năng lượng 30 - 45 Kcal/kg/ngày, trong đó glucid chỉ chiếm 45 đến 50%, protid 15 - 20%, lipid 35% khẩu phần. Trong bệnh đái tháo đường, đường huyết có chiều hướng tăng vọt sau ăn vì thế phải hạn chế lượng glucid.
5.1.2. Tập luyện thể lực
Tập luyện thể lực có tác dụng tốt để giảm cân ở người béo, tạo tâm lý tốt cho bệnh nhân. Tập luyện phải phù hợp với sức khỏe, lứa tuổi và sở thích cá nhân. Tập các môn thể dục, dưỡng sinh có tác dụng rèn luyện sự dẻo dai thích hợp hơn là các môn thể thao đòi hỏi thể lực.
5.1.3. Huấn luyện cho bệnh nhân
Cần cung cấp cho bệnh nhân các kiến thức cần thiết cho việc quản lý và làm chủ bệnh đái tháo đường, các kỹ năng cần thiết để nhận biết và đề phòng các biến chứng nguy hiểm như hạ đường huyết, nhiễm trùng bàn chân. Biết cách tự theo dõi đường huyết, biết cách ăn uống hợp lý. Biết cách sử dụng insulin với bệnh nhân đái tháo đường typ 1.
5.2. Thuốc làm giảm đường huyết
Sử dụng thuốc làm giảm đường huyết khi chế độ ăn và tập luyện không đủ để làm ổn định đường huyết. Khi dùng thuốc, bắt buộc phải phối hợp với chế độ ăn. Đái tháo đường týp 1 bắt buộc phải dùng insulin, đái tháo đường týp 2 sử dụng thuốc uống hạ đường huyết. Nhưng trong những trường hợp đái tháo đường týp 2 nặng hoặc giai đoạn nặng có nhiều biến chứng, chỉ sử dụng thuốc uống không đủ để kiểm soát đường huyết, cần phối hợp với insulin. Mục tiêu của sử dụng thuốc hạ đường huyết là kiểm soát đường huyết tối ưu, nghĩa là đường huyết trước ăn duy trì từ 4 - 7 mmol/lít, sau ăn từ 5 - 10 mmol/lít và nồng độ HbA1c < 8%.
























