NGHIÊN CỨU KẾT QUẢ SINH THIẾT THẬN
Ở BỆNH NHÂN HỘI CHỨNG THẬN HƯ NGUYÊN PHÁT NGƯỜI LỚN
Nguyễn Thị Bích Ngọc*
Hà Hoàng Kiệm**
Đinh Thị Kim Dung*
* Bệnh viện Bạch Mai
** Bệnh viện 103, HVQY
Tóm tắt
Mục tiêu: (1) Đánh giá tổn thương mô bệnh học thận ở bệnh nhân có hội chứng thận hư nguyên phát người lớn. (2) ðánh giá hiệu quả và tính an toàn của sinh thiết thận kín bằng kim qua da dýới hướng dẫn của siêu âm.
Đối tượng và phương pháp: 120 bệnh nhân (BN) hội chứng thận hý nguyên phát, ðiều trị tại khoa thận-tiết niệu bệnh viện Bạch Mai từ 4/2006 ðến 4/2009. Tiêu chuẩn chọn bệnh nhân: tuổi từ 18 ðến 60 ðýợc chẩn ðoán xác ðịnh là hội chứng thận hý nguyên phát, có mức lọc cầu thận trên 60ml/ph. Loại trừ: BN có tuổi <18 và >60, HCTH thứ phát, BN không ðồng ý tham gia nghiên cứu, BN có chống chỉ định sinh thiết thận. Phương pháp: tiến cứu, mô tả, cắt ngang. Sinh thiết thận sử dụng phương pháp sinh thiết kín bằng kim qua da dưới hướng dẫn của siêu âm
Kết quả và kết luận: Nghiên cứu 120 bệnh nhân ngýời lớn bị hội chứng thận hý nguyên phát ðýợc sinh thiết thận, kết quả cho thấy: thể viêm cầu thận tổn thýõng tối thiểu 31,67%, viêm cầu thận màng tãng sinh 23,33%, viêm cầu thận màng 22,5%, viêm cầu thận tãng sinh gian mạch 20,0%, xõ hóa cầu thận ổ ðoạn 2,5%. 96.6% mảnh sinh thiết ðạt yêu cầu. Tỉ lệ tai biến gặp là: tiểu máu ðại thể 2,5%, Tụ máu quanh thận: 25%. Các biến chứng ðều nhẹ, chỉ cần bất ðộng là tự khỏi.
Summary
STUDY OF RENAL BIOBSY IN THE ADULT PATIENTS WITH
PRIMARY NEPHROTIC SYNDROME
Aim: (1) Evaluation of renal histological lesions in adult patients with primary nephrotic syndrome. (2) Evaluation of effection and safty in renal biobsy.
Objects and method: 120 adult patients with primary nephrotic syndrome who were treated in department of nephrology, Bach Mai hospital, from 4/2004-4/2009 were studied. Method: across-section study, all patients were performed renal biopsy by biopsygun.
Results and conclusion: 120 adult patients with primary nephritic syndrome were renal biobsy, the results show that: minor glomerulo abnormalities 31,67%, Membranoproliferative glomerulonephritis 23,33%, membranous glomerulonephritis 22,5%, mesangial proliferative glomerulonephritis 20,0%, focal/segmental lesions 2,5%. there were some complications: blood urination 2,5%, bleeding around kidney 25%, but complications were not seriously and need'nt treatment.
Đặt vấn đề
Hội chứng thận hý (HCTH) là hội chứng bệnh lý thường gặp trong giai ðoạn nặng của các bệnh cầu thận. Hội chứng thận hý thường gây ra nhiều biến chứng nặng. Trong hội chứng thận hý nguyên phát, có nhiều thể tổn thýõng mô bệnh học thận khác nhau. Các thể tổn thương mô bệnh học thận có ý nghĩa trong tiên lýợng tiến triển, ðáp ứng với ðiều trị và ðịnh hướng chọn phương pháp ðiều trị. Vì vậy sinh thiết thận để chẩn đoán thể tổn thương mô bệnh học thận là rất cần thiết ở bệnh nhân có hội chứng thận hý. Ở trong nước còn ít nghiên cứu về tổn thương mô bệnh học thận ở bệnh nhân hội chứng thận hư nguyên phát, và số lượng bệnh nhân trong các nghiên cứu còn ít. Vì vậy chúng tôi tiến hành đề tài này với hai mục tiêu: (1) Đánh giá tổn thương mô bệnh học thận ở bệnh nhân có hội chứng thận hư nguyên phát người lớn. (2) ðánh giá hiệu quả và tính an toàn của sinh thiết thận kín bằng kim qua da dưới hướng dẫn của siêu âm.
Đối tượng và phương pháp nghiên cứu
1. Đối tượng
Gồm 120 bệnh nhân (BN) điều trị tại khoa thận-tiết niệu bệnh viện Bạch Mai từ 4/2006 đến 4/2009.
Tiêu chuẩn chọn bệnh nhân: tuổi từ 18 đến 60 được chẩn đoán xác định là hội chứng thận hư nguyên phát, có mức lọc cầu thận trên 60ml/ph. Chẩn ðoán HCTH nguyên phát dựa vào tài liệu của Nguyễn Văn Xang [2] gồm phù, protein niệu ≥ 3,5g/24h, protein máu < 60g/l, albumin máu < 30g/l, lipid máu tãng. BN ðồng ý tham gia nghiên cứu.
Tiêu chuẩn loại trừ: BN có tuổi <18 và >60, HCTH thứ phát, BN không đồng ý tham gia nghiên cứu, BN có chống chỉ định sinh thiết thận.
2. Phương pháp
Tiến cứu, mô tả, cắt ngang.
Sinh thiết thận sử dụng phương pháp sinh thiết kín bằng kim qua da dưới hýớng dẫn của siêu âm, tiến hành tại khoa thận-tiết niệu bệnh viện Bạch Mai. Cố ðịnh mẩu sinh thiết bằng dung dịch formol 10%. Ðọc kết quả sinh thiết dưới kính hiển vi quang học tại khoa giải phẫu bệnh, bệnh viện Bạch Mai. Tiêu chuẩn mảnh sinh thiết ðạt yêu cầu là phải lấy ðược ít nhất 3 cầu thận. Phân loại hình ảnh tổn thương mô bệnh học thận dựa vào phân loại của tổ chức y tế thế giới gồm các thể: tổn thýõng cầu thận tối thiểu, xõ hóa cầu thận ổ ðoạn, viêm cầu thận màng, viêm cầu thận màng tãng sinh, viêm cầu thận tăng sinh gian mạch.
Các xét nghiệm khác tiến hành trong nghiên cứu gồm: xét nghiệm huyết học HC, Hb, Hct, BC, TC. Sinh hóa máu glucose, ure, creatinin, protein, albumin, triglyceride, cholesterol. Xét nghiệm máu đông, máu chảy, fibrinogen, prothrombin, aPTT. Nước tiểu protein niệu 24h.

Hình 1. Súng sinh thiết (a); đầu dò siêu âm (b), tiến hành sinh thiết (c)
Kết quả nghiên cứu
1. Đặc điểm đối tượng nghiên cứu
Bảng 1. Tuổi trung bình và giới (n=120)
|
|
Tuổi |
Nam |
Nữ (n,%) |
p |
|
(x±SD) (n,%) |
35,31±11,09 120 (100) |
36,42±13,03 56 (46,66) |
34,27±10,1 64 (53,34) |
>0,05 |
Không có sự khác biệt về tuổi và tỉ lệ BN giữa nam và nữ
Bảng 2. Triệu chứng lâm sàng (n=120)
|
Lâm sàng |
n |
% |
|
Phù tổ chức dýới da |
120 |
100 |
|
Tràn dịch màng bụng |
95 |
79,16 |
|
Tràn dịch màng phổi |
81 |
67,5 |
|
Tràn dịch màng tinh hoàn (ở nam giới) |
14 |
11,66 |
|
Tràn dịch đa màng (≥2 màng) |
82 |
68,33 |
|
Tiểu ít (≤400ml/24h) |
47 |
39,16 |
|
Tăng huyết áp (HA≥140/90mmHg) |
13 |
10,83 |
|
Mệt mỏi, kém ăn |
111 |
92,5 |
Phù gặp ở tất cả các bệnh nhân, tràn dịch đa màng 68,33%BN, THA 10,83%BN.
Bảng 3. Các thông số sinh hóa máu và nước tiểu (n=120)
|
Thông số sinh hóa |
(x±SD) |
|
Glucose (mmol/l) |
5,56±0,12 |
|
Ure (mmol/l) |
6,67±2,23 |
|
Creatinin (µmol/l) |
109,32±25,12 |
|
Protein máu toàn phần (g/l) |
46,12±6,22 |
|
Albumin máu (g/l) |
21,37±3,54 |
|
Cholesterol máu (mmol/l) |
13,72±4,18 |
|
Triglycerid máu (mmol/l) |
5,83±1,05 |
|
HDL-C (mmol/l) |
1,62±0,41 |
|
LDL-C (mmol/l) |
7,74±1,57) |
|
Protein niệu 24h (g/24h) |
24,51±9,58 |
Có 14%BN có ure máu cao hõn bình thường, giá trị cao nhất là 12,5mmol/l. 12,5%BN có creatinin máu cao hõn bình thường, giá trị cao nhất là 155 µmol/l. Giá trị trung bình của protein niệu 24h cao, cao nhất là 44,5g/24h.
2. Kết quả sinh thiết
Bảng 4. Tỉ lệ thành công của sinh thiết (n=120)
|
Mảng sinh thiết |
Số lần sinh thiết |
Tỉ lệ (%) |
|
Có ≥3 cầu thận |
116 |
96,66 |
|
Có 1-2 cầu thận |
4 |
3,34 |
|
Không có cầu thận |
0 |
0 |
Số lần sinh thiết lấy được mẫu đạt tiêu chuẩn (≥3 cầu thận/mẫu) là 96,66%, không có lần nào mẫu sinh thiết không có cầu thận.
Bảng 5. Tỉ lệ tai biến sinh thiết (n=120)
|
Tai biến |
Số lần |
Tỉ lệ (%) |
|
Tiểu máu đại thể |
3 |
2,5 |
|
Tụ máu quanh thận |
30 |
25,0 |
|
Tổng số |
33 |
27,5 |
Các biến chứng đều nhẹ, chỉ cần bất động bệnh nhân tự khỏi.
Bảng 6. Tỉ lệ bệnh nhân theo phân loại tổn thương mô bệnh học thận (n-120)
|
Loại tổn thýõng mô bệnh học |
n |
Tỉ lệ (%) |
|
Tổn thýõng tối tiểu |
38 |
31,67 |
|
Viêm cầu thận màng tăng sinh |
28 |
23,33 |
|
Viêm cầu thận màng |
27 |
22,5 |
|
Viêm cầu thận tăng sinh gian mạch |
24 |
20,0 |
|
Xõ hóa cầu thận ổ ðoạn |
3 |
2,5 |
|
Viêm cầu thận tăng sinh hình liềm |
0 |
0 |
Bệnh cầu thận tổn thương tối thiểu gặp với tỉ lệ cao nhất (31,67%), tiếp ðến là viêm cầu thận màng tăng sinh, viêm cầu thận màng, viêm cầu thận tăng sinh gian mạch, thấp nhất là xơ hóa cầu thận ổ ðoạn (2,5%).
Bàn luận
Sinh thiết thận là một kỹ thuật xâm nhập, cần phải có phýõng tiện và cán bộ chuyên khoa có kinh nghiệm tiến hành. Ở khoa thận-tiết niệu bệnh viện Bạch Mai, sinh thiết thận ðã trở thành kỹ thuật thường quy. Tỉ lệ gặp biến chứng trong nghiên cứu là 27,5% gồm ðái ra máu ðại thể 2,5%, nhýng chỉ trong ngày ðầu, tụ máu quanh thận phát hiện bằng siêu âm thận 25%, nhưng ðều ở mức ðộ nhẹ. Các bệnh nhân có biến chứng chỉ cần bất ðộng và tự khỏi. Kết quả của chúng tôi phù hợp với kết quả của Tạ Phương Dung [1] sinh thiết thận 190 BN bị bệnh cầu thận do nhiều nguyên nhân khác nhau, tác giả gặp biến chứng ðái ra máu ðại thể 2,6%, tụ máu quanh thận 27%, nhiễm trùng 0,5%. Trong nghiên cứu của Tạ Phương Dung, số mẫu sinh thiết có ≥3 cầu thận ðạt 96,3%, có 1,6% số mẫu không có cầu thận nào, có 100/190BN là HCTH nguyên phát thấy viêm cầu thận tổn thương tối thiểu cũng chiếm tỉ lệ cao nhất 43,5%. Hạn chế trong nghiên cứu của chúng tôi là chýa làm ðược hình ảnh mô bệnh học thận dưới kính hiển vi ðiện tử và miễn dịch huỳnh quang do ðiều kiện kỹ thuật trong nước chưa ðáp ứng ðược.
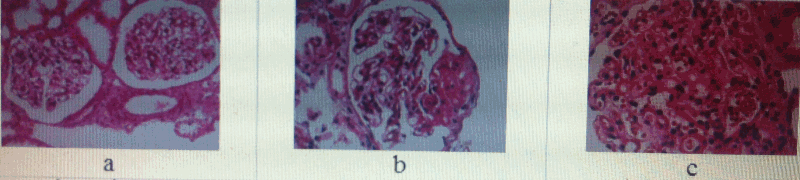
Hình 2. Một số hình ảnh mô bệnh học thận của bệnh nhân: a: Tổn thương cầu thận tối thiểu, nhuộm HE×400, BN.Nguyễn Thị Ng.18t; b:Xơ hóa cầu thận ổ ðoạn, nhuộm HE×400, BN.Lương Khâm M. 22t; c: Viêm cầu thận màng tãng sinh, nhuộm HE×400, BN. Ðậu Quang H.32t
Kết luận
Nghiên cứu 120 bệnh nhân người lớn có hội chứng thận hý nguyên phát ðược sinh thiết thận, chúng tôi rút ra một số kết luận sau:
1. Hình ảnh tổn thýõng mô bệnh học thận: Bệnh cầu thận tổn thương tối thiểu gặp với tỉ lệ cao nhất (31,67%), tiếp ðến là viêm cầu thận màng tăng sinh (23,33%), viêm cầu thận màng (22,5%), viêm cầu thận tăng sinh gian mạch (20,0%), xơ hóa cầu thận ổ ðoạn gặp với tỉ lệ thấp nhất (2,5%). Không gặp bệnh nhân nào viêm cầu thận tăng sinh hình liềm.
2. Kết quả sinh thiết 100% bệnh nhân lấy được mẫu, số mẫu đạt tiêu chuẩn (≥3cầu thận) đạt 96,66%. Có 27,5% bệnh nhân gặp biến chứng gồm đái ra máu đại thể (2,5%), tụ máu quanh thận (25%), nhưng đều nhẹ chỉ cần bất động và bệnh nhân tự khỏi.
Tài liệu tham khảo
1. Tạ Phương Dung (2006). Nghiên cứu ðối chiếu mô bệnh học thận với biểu hiện lâm sàng-cận lâm sàng một số bệnh cầu thận tại bệnh viện nhân dân 115. Luận văn bác sĩ chuyên khoa cấp II. HVQY.
2. Nguyễn Văn Xang (2004). Bệnh cầu thận. Bệnh thận nội khoa. NXB YH. Tr. 261-262.
3. Hà Hoàng Kiệm, Phạm Xuân Phong (2008). ATLAS mô bệnh học các bệnh cầu thận và bệnh ống kẽ thận. NXB YH tr. 26-64.
4. Appent GB (1966). Glomerula disorders. Cecil textbook of medicine. 20th edition. Mc Graww-Hill. P 213-217.
5. Brady HR; O'Meara YM; Brenner BM (1998). The major glomerulopathies. Harrison's principles of internal medicine. 14th edition. Mc Graw-Hill. P 122-124
























